Журнал «Травма» Том 14, №1, 2013
Вернуться к номеру
Малоинвазивный остеосинтез при переломах проксимального отдела бедренной кости у больных пожилого возраста
Авторы: Климовицкий В.Г., Бородин Д.В., НИИ травматологии и ортопедии Донецкого национального медицинского университета им. М. Горького, Центральная городская больница № 14, г. Донецк
Рубрики: Травматология и ортопедия, Геронтология
Разделы: Клинические исследования
Версия для печати
Определены сложности, возникающие в ходе оперативного вмешательства на проксимальном отделе бедренной кости при использовании современных методов остеосинтеза. Использование специальной проксимальной бедренной пластины для остеосинтеза переломов вертельной области у лиц пожилого и старческого возраста дало возможность минимизировать операционную травму, уменьшить продолжительность операции, разрешить раннюю осевую нагрузку. При этом дополнительного оборудования для выполнения вмешательства не потребовалось.
Виявлені складнощі, що виникають під час оперативних втручань на проксимальному відділі стегнової кістки при використанні сучасних методів остеосинтезу. Застосування спеціальної проксимальної стегнової пластини для остеосинтезу переломів вертлюжної ділянки в осіб похилого віку дало можливість мінімізувати операційну травму, зменшити тривалість операції, дозволити раннє осьове навантаження. При цьому додаткового обладнання для виконання втручання не знадобилося.
The difficulties arising during the surgical intervention on the proximal femur with the use of modern methods of osteosynthesis are detected. The use of the special proximal femoral plate for osteosynthesis of proximal femur fracture in elderly and old patients has made it possible to minimize surgical trauma, to reduce the surgery length and permit the early axial load. Thus the additional equipment to perform the intervention was not required.
перелом вертельной области, малоинвазивный остеосинтез.
перелом вертлюжної ділянки, малоінвазивний остеосинтез.
proximal femur fracture, osteosynthesis.
Введение
Переломы проксимального отдела бедренной кости у людей пожилого возраста являются сложной медико-социальной проблемой. Частота переломов данной локализации довольно высока [1]. Так, результаты исследований американских и европейских ученых указывают на то, что количество вертельных переломов к 2050 году возрастет вдвое. Сложность лечения вертельных переломов у больных данной возрастной категории заключается не только в остеопоротических изменениях, но и в наличии сопутствующей патологии [2, 3].
На сегодняшний день активная оперативная тактика в отношении больных пожилого возраста с переломами проксимального отдела бедренной кости не является предметом дискуссий [4]. Быстро меняющаяся экономическая ситуация в Украине и бурное развитие технологии остеосинтеза привели к появлению на рынке имплантатов мирового уровня, позволяющих сочетать высокое качество результатов и тенденцию к повышению качества жизни пациента в процессе лечения. Однако, несмотря на применение технологичных новинок, в обзоре литературы по данному вопросу отмечаются проблемы при установке современных имплантатов даже при достаточном материально-техническом оснащении [5, 6]. Поэтому оптимизация хирургической помощи больным с переломами вертельной области является актуальной проблемой отечественной травматологии.
Цель работы: улучшить результаты лечения больных с переломами вертельной области в условиях травматологического отделения многопрофильной больницы.
Материалы и методы
За период 2011–2012 гг. на базе травматологического отделения ЦГБ № 14 прооперировано 27 больных с переломами вертельной области. Из них 12 (44,4 %) мужчин и 15 (55,6 %) женщин. Средний возраст больных составил 72,3 года (65–84 года). Для наблюдения нами взяты переломы типа А в соответствии с классификацией АО.
При всех видах остеосинтеза использовался фирменный инструментарий, разработанный для данных видов фиксаторов. Операции проведены без использования ЭОП. Все больные были прооперированы в течение 3 суток от момента поступления. В плане предоперационной подготовки выполнялись стандартные клинические, лабораторные и рентгенологические обследования. При выявлении сопутствующей патологии проводилась ее коррекция профильными специалистами. 11 больным был выполнен остеосинтез специальной проксимальной бедренной пластиной с блокированием.
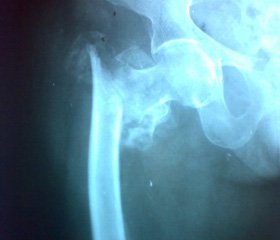
При использовании проксимальной бедренной пластины (рис. 1) репозицию осуществляли закрыто на операционном столе без экстензионной приставки. Доступ выполняли латеральный, до 5 см длиной. В ходе операции однократно выполнялся рентгенконтроль для определения длины винтов. Вертикализацию больных начинали с 1–2-х суток после операции. В послеоперационном периоде проводился курс антибактериальной, противотромботической и симптоматической терапии. Дозированную осевую нагрузку на прооперированную конечность разрешали через 1 месяц, после выполнения рентгенконтроля. Полную осевую нагрузку разрешали на 4-й месяц с момента операции.
Клинический пример
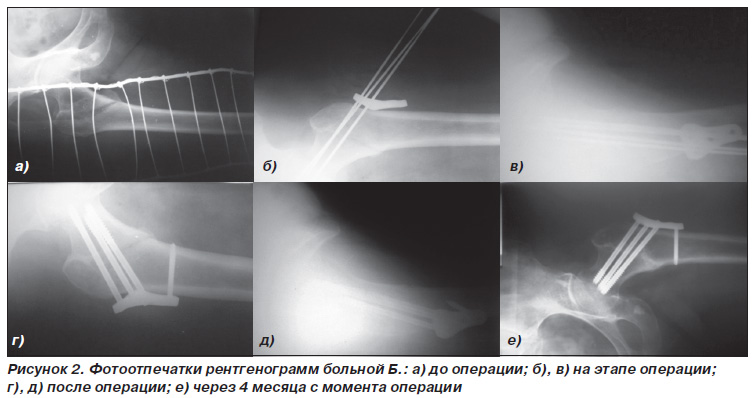
Больная Б. 69 лет доставлена в травматологическое отделение с жалобами на боль в области правого тазобедренного сустава, отсутствие опорной функции конечности. Травма в быту, упала на улице. Общее состояние относительно удовлетворительное. После клинического и рентгенологического обследования установлен диагноз: закрытый чрезвертельный перелом правой бедренной кости со смещением. После стандартной подготовки выполнена операция — погружной остеосинтез правой бедренной кости проксимальной бедренной пластиной с блокированием.
Послеоперационный период протекал гладко. Вертикализация больной была произведена через сутки после операции. Продолжительность стационарного лечения — 10 суток. Результат лечения оценивали через 1 и 4 месяца. Для иллюстрации приводим фотоотпечатки рентгенограмм (рис. 2).
Результаты и обсуждение
С практической точки зрения нами рассмотрены сложности, возникающие в ходе оперативного вмешательства на проксимальном отделе бедренной кости при использовании современных методов остеосинтеза.
Во-первых, это трудности, связанные с отсутствием ЭОП. Сложности репозиционной техники при выполнении БИОС, особенно при значительном объеме мягких тканей, приводили к отклонению от методики биологического остеосинтеза — необходимости открывать место перелома. Использование стандартного рентгенологического контроля приводило к значительному затягиванию времени оперативного вмешательства. Проблемы дистального блокирования при выполнении БИОС возникали, несмотря на применение дистальных навигационных устройств; повторные манипуляции не всегда заканчивались успехом, что приводило к необходимости использования дополнительных иммобилизирующих повязок. При остеосинтезе DHS и дистальной латеральной мыщелковой пластиной с блокированием хирургический доступ был значительным, что приводит к возникновению дополнительных интраоперационных рисков и увеличению длительности операции.
Во-вторых, мы столкнулись с проблемами, связанными непосредственно с освоением методик. Из 10 врачей травматологического отделения восемь не посещали специальных учебных мероприятий по освоению методик остеосинтеза пластинами с угловой стабильностью, интрамедуллярному остеосинтезу. Обучение проводилось на рабочем месте.
Использование проксимальной бедренной пластины с блокированием дает возможность выполнять минимальный хирургический доступ, заложенное расположение винтов в шейке бедренной кости является оптимальным, блокирование винтов предотвращает их миграцию, стабилизирующий винт в диафизарной части пластины дает возможность ранней осевой нагрузки на конечность. На этапе операции требуется однократный рентгенконтроль. Дополнительного оборудования для проведения оперативного вмешательства не требуется. Простота выполнения операции позволяет осуществлять обучение данному виду остеосинтеза на рабочем месте.
Выводы
Проблемы при установке современных имплантатов связаны с недостаточным материально-техническим оснащением и недостатками в обучении персонала. Использование специальной проксимальной бедренной пластины для остеосинтеза переломов вертельной области у лиц пожилого и старческого возраста дало возможность минимизировать операционную травму, уменьшить продолжительность операции, разрешить раннюю осевую нагрузку. При этом дополнительного оборудования для выполнения вмешательства не потребовалось.
Таким образом, мы можем рекомендовать использование данного вида остеосинтеза в условиях травматологических отделений многопрофильных больниц при вертельных переломах у лиц пожилого и старческого возраста.
1. Корж Н.А., Герасименко С.И., Климовицкий В.Г. и др. Распространенность переломов костей и результаты их лечения в Украине (клинико-эпидемиологическое исследование) // Ортопедия, травматология и протезирование. — 2010. — № 3. — С. 5-14.
2. Гнетецкий С.Ф. Хирургическое лечение тазобедренного сустава в старческом возрасте // Травма. — 2011. — Т. 12, № 3. — С. 34-35.
3. Лоскутов А.Е., Олейник А.Е. Эндопротезирование при переломах проксимального метадиафиза бедренной кости на фоне дегенеративно-дистрофических заболеваний тазобедренного сустава // Ортопедия, травматология и протезирование. — 2010. — № 1. — С. 23-26.
4. Сулима В.С., Валовина Ю.Д., Юрийчук Л.М. Выбор тактики лечения больных пожилого возраста с переломами проксимального отдела бедренной кости / Сулима В.С., Валовина Ю.Д., Юрийчук Л.М. // Збірник наукових праць XV з’їзду ортопедів-травматологів України. — Д.: Ліра, 2010. — С. 201.
5. Анкин Н.Л., Петрик Т.М., Грошовский М.В., Анкин Л.Н. Проблемы внедрения в практику малоинвазивного накостного остеосинтеза // Збірник наукових праць XV з’їзду ортопедів-травматологів України. — Д.: Ліра, 2010. — С. 187.
6. Шевченко Ю.А., Бикинеев Р.Р. Применение блокирующего интрамедуллярного остеосинтеза при лечении переломов длинных костей в условиях ЦРБ // Збірник тез до науково-практичної конференції «Актуальні проблеми множинних та поєднаних пошкоджень». — Х.; К., 2012. — С. 57.