Журнал «» 2 (28) 2013
Вернуться к номеру
Артериальная гипертензия у лиц пожилого возраста: возможности применения индапамида
Авторы: Багрий А.Э. - Донецкий национальный медицинский университет им. М. Горького
Рубрики: Кардиология, Геронтология
Разделы: Клинические исследования
Версия для печати
Проблема сердечно-сосудистых заболеваний у пожилых лиц высокоактуальна ввиду как значительной распространенности этой патологии в пожилом возрасте, так и ее общепризнанного негативного влияния на прогноз.
Пожилой возраст: терминология
В соответствии с определением экспертов Всемирной организации здравоохранения, к категории пожилых относят лиц в возрасте > 60 лет (эта граница для определения пожилых людей принята и в Украине). Эксперты кардиологических обществ и ассоциаций Европы и США в группу пожилых лиц обычно включают людей в возрасте ≥ 65 лет. В геронтологической зарубежной литературе используется выделение следующих подгрупп пожилых лиц: young old («умеренно пожилые») — 65–74 года; old old («явно пожилые») — 75–85 лет; very old или oldest old («весьма пожилые») — > 85 лет. В рандомизированных контролируемых исследованиях (РКИ) выделяют такие группы пожилых лиц: 60 (или 65) — 80 лет и > 80 лет (последняя группа также нередко именуется oldest old).
Пожилые лица: эпидемиология
В странах Западной Европы и в США доля пожилых лиц (≥ 65 лет) сейчас составляет около 12–15 % среди всего населения. Известно, что этот процент за последние десятилетия значимо увеличился (одной из важных причин этого, наряду с уменьшением рождаемости, является улучшение лечения сердечно-сосудистых заболеваний, составляющих ведущую причину смерти пожилых лиц: из-за успехов в лечении артериальной гипертензии (АГ), ишемической болезни сердца (ИБС), хронической сердечной недостаточности (ХСН) все большее количество людей доживает до пожилого возраста).
Тенденция к увеличению абсолютного количества пожилых лиц (и их доли в возрастной структуре населения) будет сохраняться в ближайшей перспективе. Так, эксперты-эпидемиологи США прогнозируют, что в этой стране за период с 2000 по 2030 г. и далее до 2050 г. количество лиц в возрасте ≥ 65 лет будет увеличиваться с 12,4 % (35 млн человек) до 19,6 % (71 млн) и 29 % (82 млн) соответственно; при этом количество людей в возрасте > 80 лет с 9,3 млн человек в 2000 г. к 2030 г. удвоится (19,5 млн), а к 2050 г. — возрастет более чем в 3 раза (29,2 млн). Подобная тенденция присутствует и в общемировом масштабе: в мире в целом к 2030 г. лица в возрасте ≥ 65 лет будут составлять около 12 % (973 млн человек), а к 2050 г. — до 20 % (более 1500 млн); как ожидается, это увеличение пожилого населения будет относительно более выраженным в странах, которые сейчас не относят к числу развитых. В соответствии с прогнозами, опубликованными в конце 2012 г., доля лиц в возрасте ≥ 60 лет от населения в целом в 2010 и 2040 гг. составила/будет составлять: в США 18,4/26,0 %; в России — 17,8/28,4 %; в Германии — 26,0/39,0 %; в Японии — 30,5/42,9 %.
Ожидаемая продолжительность жизни при рождении (независимо от пола) в США в 2009 г. была 78,2 года (увеличение этого показателя с 1960 г. — 8,3 года); соответствующие показатели для Германии составили 80,3 и 11,2 года; для Японии — 83,0 и 15,2 года.
Как в отдельных странах, так и в мире в целом среди пожилых лиц преобладают женщины (в возрастных группах > 80 лет соотношение женщины : мужчины достигает около 2 : 1, а в группах >90 лет — даже 3 : 1).
В Украине (по данным Государственного комитета по статистике, 2011 г.) доля лиц в возрасте ≥ 60 лет составляет 24,4 % (в 2001 г. было 21,4 %); как видно, тенденция к увеличению удельного веса пожилых имеется и в Украине. Средняя ожидаемая продолжительность жизни мужчин в нашей стране сейчас 63,8 года, женщин — 74,9 года. Существенного нарастания этих значений в течение ближайших десятилетий, по прогнозам, ожидать сложно. Количество лиц, вышедших на пенсию, в нашей стране составляет более 13,7 млн человек (около 1/3 населения).
Важно отметить, что с 1991 г. постановлением Генеральной Ассамблеи Организации Объединенных Наций рекомендовано дату 1 октября ежегодно считать Международным днем пожилого человека, также рекомендовано специально использовать этот день для привлечения внимания общественности и правительств соответствующих стран к медико-социальным проблемам лиц пожилого возраста. Подобная практика существует и в Украине, преимущественно по инициативе и при поддержке Института геронтологии АМН Украины и общественных организаций (в качестве примера можно привести всеукраинскую социальную инициативу «60 + Кардио» и др.).
Сердечно-сосудистые заболевания у пожилых: общие вопросы
Сердечно-сосудистые заболевания являются ведущей причиной заболеваемости (морбидности), госпитализаций и смертности лиц пожилого возраста. Наиболее распространенными среди сердечно-сосудистых нарушений у пожилых являются АГ, ИБС и ХСН.
АГ регистрируется у 50–70 % лиц пожилого возраста. У этой категории пациентов АГ нередко представлена особым вариантом, обозначаемым как изолированная систолическая АГ (ИСАГ) (с повышенными уровнями систолического артериального давления (САД) при нормальных или даже сниженных значениях диастолического артериального давления (ДАД). Возрастающее при этом пульсовое АД (разница между систолическим и диастолическим) рассматривается как важный самостоятельный фактор неблагоприятного сердечно-сосудистого прогноза (в более значительной степени — у женщин).
Возрастные изменения сердца и сосудов. Детальное рассмотрение этой проблемы выходит за рамки настоящей статьи. Здесь отметим лишь: 1) фиброз и гипертрофию левого желудочка (ЛЖ) с повышением жесткости его миокарда и нарушением наполнения ЛЖ; 2) в миокардиоцитах: усиление процессов апоптоза и аутофагии, уменьшение количества миокардиоцитов, изменения изоформ миозина, нарушения регуляции и функции кальциевых каналов, пролонгация мембранного потенциала действия, замедление сокращения; 3) изменения вегетативной нервной системы, уменьшение количества и функции адренорецепторов на миокардиоцитах; 4) снижение ответа частоты сердечных сокращений (ЧСС) на физическую нагрузку (резерв ЧСС) с уменьшением переносимости нагрузки; 5) уменьшение количества пейсмейкерных клеток синусового узла, фибротические изменения в области структур проводящей системы; 6) кальцификацию и фиброзирование клапанов сердца; 7) утолщение и повышение жесткости стенки артерий, увеличение скорости распространения пульсовой волны, снижение барорефлекторной чувствительности; 8) уменьшение образования эндотелием сосудов вазодилататорных субстанций; 9) увеличение уровня прокоагулянтных и провоспалительных цитокинов, повышение оксидативного стресса.
Изолированная систолическая АГ. Рядом мировых экспертов ИСАГ рассматривается как отдельное патологическое состояние, присущее пожилым, связанное с уменьшением податливости стенки артерий; при ИСАГ увеличено систолическое артериальное давление и снижено диастолическое АД. Повышение систолического АД является важным патофизиологическим фактором, способствующим развитию гипертрофии левого желудочка сердца; снижение ДАД может приводить к ухудшению коронарного кровотока. Распространенность ИСАГ увеличивается с возрастом; у пожилых лиц это наиболее частая форма АГ (до 80–90 % всех случаев АГ в западных странах). У пожилых лиц наличие ИСАГ сопряжено с более значимым увеличением степени сердечно-сосудистого риска, чем наличие систолодиастолической АГ (при сравнимых величинах САД). Для оценки степени дополнительного сердечно-сосудистого риска при ИСАГ следует использовать те же уровни САД, те же обозначения факторов риска, поражений органов-мишеней и сопутствующих заболеваний, что и при систолодиастолической АГ. При этом следует иметь в виду, что особенно низкие уровни ДАД (60–70 мм рт.ст. и ниже) ассоциированы с дополнительным повышением риска.
АГ «белого халата» (АГ в кабинете врача, офисная АГ) диагностируется, если АД, измеренное в кабинете врача, составляет ≥ 140/90 мм рт.ст. не менее чем в 3 случаях при нормальных значениях АД дома и по данным суточного мониторирования АД. Этот вариант АГ более часто отмечается у лиц пожилого возраста и у женщин. Считается, что сердечно-сосудистый риск у таких пациентов ниже, чем у больных с персистирующей АГ (т.е. с уровнями АД, которые превышают нормальные при измерении дома и при 24-ч мониторировании), но, вероятно, выше, чем у нормотензивных лиц.
Цели лечения АГ у пожилых лиц. Основная цель лечения АГ у больных пожилого возраста (как и у лиц с АГ в целом) — это снижение сердечно-сосудистого риска, уменьшение риска развития ХСН и хронической почечной недостаточности. Благоприятные эффекты лечения должны быть соотнесены с риском, сопряженным с возможными осложнениями лечения; при этом следует принять во внимание, что пожилые в сравнении с лицами среднего возраста имеют более высокую вероятность развития побочных эффектов лекарственных препаратов, нежелательных взаимодействий лекарственных средств; у них чаще имеет место применение многокомпонентных лечебных программ (следует стремиться избежать полипрагмазии). В лечебной тактике важно предусмотреть меры, направленные на коррекцию выявленных у больного потенциально корригируемых факторов сердечно-сосудистого риска, включая курение, дислипидемию, абдоминальное ожирение, сахарный диабет.
До недавнего времени вопрос о необходимости применения антигипертензивных препаратов у больных с АГ в возрасте 80 лет и старше был предметом дискуссий, однако сейчас есть вполне определенные доказательства того (исследование HYVET с индапамидом), что антигипертензивное лечение и у этой категории пожилых лиц сопровождается благоприятными изменениями сердечно-сосудистого прогноза.
Целевые уровни АД в ходе антигипертензивной терапии у пожилых пациентов такие же, как и у более молодых лиц с АГ (САД менее 140 мм рт.ст., а среди лиц в возрасте 75–80 лет и старше, по мнению экспертов США, 2011 г., — САД менее 145 мм рт.ст.; целевое АД для лиц с сахарным диабетом — < 140/80 мм рт.ст.). При этом важно иметь в виду, что в пожилом возрасте уровни АД обычно более значимо варьируют; что пожилые более склонны к развитию эпизодов гипотензии (в том числе ортостатической, постуральной гипотензии). В связи с этим целевые уровни АД, предписываемые мировыми рекомендациями, должны рассматриваться именно как рекомендуемые, а не как обязательные; выбор целевого уровня АД для конкретного больного должен быть индивидуальным.
Лечение
Пожилым пациентам с АГ рекомендуются стандартные подходы к изменению образа жизни. Фармакологическое лечение требуется большинству пожилых больных с АГ, основная цель этого лечения — улучшение сердечно-сосудистого прогноза. Применение антигипертензивных препаратов у больных АГ в возрасте ≥ 80 лет также сопровождается улучшением сердечно-сосудистого прогноза. Адекватное фармакологическое лечение АГ не оказывает неблагоприятного действия на когнитивную функцию у пожилых больных, не повышает риск развития деменции; более того, оно, вероятно, может такой риск снижать. Лечение должно начинаться с малых доз, которые постепенно при необходимости можно повышать (в англоязычных странах широко применяется фраза «Начни с малого, иди медленно» (Start low, go slow)). Весьма желателен выбор препаратов с суточной продолжительностью действия. Наиболее часто для лечения АГ применяются 5 классов антигипертензивных препаратов (обозначаемых обычно как базисные): ингибиторы ангиотензинпревращающего фермента, антагонисты рецепторов ангиотензина II (сартаны), блокаторы кальциевых каналов (чаще — дигидропиридиновые), тиазидовые диуретики и b-адреноблокаторы. У пожилых больных могут быть использованы любые из перечисленных 5 классов базисных антигипертензивных средств. b-адреноблокаторы не рассматриваются сейчас как антигипертензивные средства выбора для пожилых пациентов с неосложненной АГ, однако они должны быть назначены лицам, перенесшим инфаркт миокарда (особенно в течение ближайших 1–3 лет), а также тем, кто имеет сопутствующую хроническую сердечную недостаточность. При выборе в качестве начального подхода монотерапии антигипертензивным препаратом предпочтение обычно оказывают блокатору кальциевых каналов либо тиазидовому/тиазидоподобному диуретику (индапамиду), при необходимости к ним добавляют либо ингибитор ангиотензинпревращающего фермента, либо сартан. Многим больным уже на начальном этапе лечения может быть назначена комбинированная антигипертензивная терапия двумя препаратами. При необходимости используют трехкомпонентную антигипертензивную терапию (обычно это блокатор кальциевых каналов + тиазидовый/тиазидоподобный диуретик + ингибитор ангиотензинпревращающего фермента/сартан). Комбинация ингибитора ангиотензинпревращающего фермента с сартаном сейчас не используется. При наличии у больного высокого или очень высокого уровня дополнительного сердечно-сосудистого риска в лечебную стратегию должны быть включены статин (например, аторвастатин в дозе 10 мг/сут, при наличии сопутствующей ИБС доза должна быть выше) и кишечнорастворимая форма ацетилсалициловой кислоты (75–100 мг/сут, после достижения контроля АД, после еды вечером) — при переносимости и отсутствии противопоказаний, для постоянного приема. Основная цель назначения статина и ацетилсалициловой кислоты в этом случае — уменьшение риска сердечно-сосудистых осложнений.
Понятием «резистентная АГ» обозначают случаи, когда уровни АД удерживаются выше целевых, несмотря на то, что: 1) пациент придерживается рекомендаций по изменению стиля жизни (в том числе по органичению поваренной соли); 2) принимает 3 класса хорошо сочетающихся между собой антигипертензивных препаратов в полных дозах; 3) один из этих 3 классов препаратов является диуретиком.
В случае, если предполагается наличие резистентной АГ, на начальном этапе необходимо проверить приверженность больного к лечению и адекватность выполнения им рекомендаций по изменению стиля жизни. Также необходимы поиск и лечение симптоматических АГ.
Если принято решение об использовании 4-компонентной антигипертензивной терапии, то можно к уже применяемой комбинации, включающей блокатор кальциевых каналов, тиазидовый или тиазидоподобный диуретик и ингибитор ангиотензинпревращающего фермента или сартан, добавить: 1) антагонист альдостерона (эплеренон или спиронолактон в небольшой дозе — 25 мг/сут), с учетом важной роли гиперальдостеронизма, в том числе субклинического, в развитии резистентной АГ; 2) петлевой диуретик (предпочтительнее торасемид (Тригрим) или фуросемид), обычно у больных с сопутствующим хроническим заболеванием почек; 3) калийсберегающий диуретик, не относящийся к антагонистам альдостерона (триамтерен или амилорид), в части случаев они также могут быть эффективны при резистентной АГ; 4) другой блокатор кальциевых каналов (если ранее был назначен дигидропиридиновый, то добавить недигидропиридиновый и наоборот); 5) препарат центрального действия (моксонидин или урапидил) и/или a-адреноблокатор (доксазозин, особенно у лиц с аденомой предстательной железы); 6) нитрат (изосорбида динитрат или мононитрат).
При необходимости может быть использовано лечение, включающее более 4 антигипертензивных препаратов, однако следует иметь в виду, что в этом случае: 1) какие-либо определенные рекомендации, кроме перечисленных выше, по созданию столь сложных лечебных программ отсутствуют, дальнейший выбор лечения основывается преимущественно на опыте врача; 2) дополнительно возрастает риск лекарственных взимодействий и развития эпизодов гипотензии.
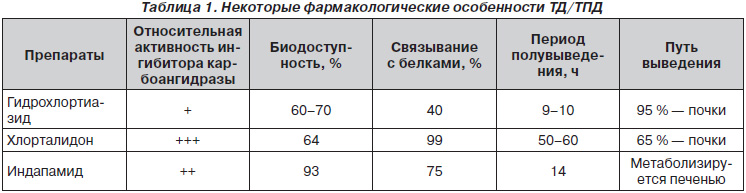
Место индапамида в лечении АГ в целом и у пожилых лиц в частности. Индапамид относится к тиазидоподобным диуретикам (ТПД). Термином «тиазидоподобный диуретик» обозначает группу тиазидовых диуретиков (ТД), не имеющих в структуре молекулы бензотиадизинового компонента (ТД имеют его). Механизмы действия ТД и ТПД сходны. ТД и ТПД блокируют реабсорбцию ионов Na+ и Cl– в начальном отделе дистального извитого канальца. Кроме того, они опосредованно индуцируют секрецию ионов К+ в дистальном канальце нефрона. Следствием этих эффектов является существенное увеличение натрийуреза, повышение экскреции воды, умеренное увеличение калийуреза и магнийуреза, снижение экскреции кальция и уратов. Характеристика присутствующих в Украине ТД/ТПД представлена в табл. 1.
В течение последних нескольких лет рядом ведущих мировых экспертов (Великобритании и США) отмечается, что гидрохлортиазид (часто используемый в лечении АГ в настоящее время) по уровню доказательной базы в отношении благоприятного влияния на сердечно-сосудистый прогноз достаточно отчетливо уступает таким представителям группы ТПД, как индапамид и хлорталидон. Представлены данные о том (Messerly F. et al., 2012), что гидрохлортиазид не столь позитивно влияет на уровень сердечно-сосудистого риска в сравнении как с этими ТПД, так и с другими антигипертензивными препаратами первой линии. Необходимость отдавать предпочтение указанным ТПД перед гидрохлортиазидом в лечении АГ уже документально закреплена в британских рекомендациях 2011 г. (NICE — National Institute of Clinical Excellence).
Напомним читателю, что индапамид представляет собой ТПД с индольной группой и самостоятельным вазодилатирующим действием. Метаболизируется преимущественно в печени (что сообщает ему дополнительную безопасность при использовании у лиц со сниженной функцией почек). Период полувыведения составляет около 14 ч, при этом препарат обеспечивает эффективный контроль АД на протяжении не менее 24 ч. В сравнении с гидрохлортиазидом и хлорталидоном считается существенно более липид-нейтральным. Побочные эффекты (влияние на уровни калия, гликемию, на мочевую кислоту), по данным сообщений конца ХХ века, для этих трех препаратов оказывались сходными; в то же время, по данным более современных работ, индапамид и здесь выглядит более предпочтительно — у него минимальный гипокалиемический потенциал, он практически нейтрален в отношении влияния на гликемию и урикемию (особенно при сочетании с ингибиторами ангиотензинпревращающего фермента). Индапамид в серьезных работах показывал значимые органопротекторные эффекты при АГ: регрессию гипертрофии левого желудочка, ренопротекцию (например, исследование NESTOR). Препарат использовался в качестве компонента комбинированной антигипертензивной терапии в ряде крупных международных рандомизированных контролируемых исследований: у постинсультных пациентов — PROGRESS, при сахарном диабете 2-го типа — в мегаисследовании ADVANCE, в этих исследованиях такое лечение способствовало значительному улучшению сердечно-сосудистого прогноза.
С учетом тематики настоящей работы значительный интерес представляют результаты весьма авторитетного рандомизированного контролируемого исследования HYVET, где индапамид ретард (у части больных — в сочетании с ингибитором ангиотензинпревращающего фермента) сравнивался с плацебо в лечении АГ у пожилых пациентов (2845 больных, средний возраст 83,5 года, в возрасте ≥ 85 лет было 27 % из них; наблюдение продолжалось более 2 лет). Средние уровни АД исходно составляли 173/91 мм рт.ст., ИСАГ имела место у 33 % больных.
До получения данных этого исследования вопрос о целесообразности лечения больных АГ подобного преклонного возраста оставался неясным. Результат HYVET был однозначен: лечить АГ у таких больных следует (причем доказательная база для этой возрастной группы имеется именно у индапамида, и пока — практически лишь у него). Показано, что снижение АД на фоне индапамида ассоциировалось с уменьшением общей смертности на 21 %, смертельных инсультов — на 39 %, риска развития сердечной недостаточности — на 64 %, всех сердечно-сосудистых осложнений — на 34 % (все — достоверно). Препарат при этом (что важно для столь уязвимой категории больных!) не вызывал значимых изменений уровней калия, глюкозы, креатинина и мочевой кислоты крови. Существенно, что увеличение продолжительности наблюдения за больным еще на 1 год (HYVET extension) ассоциировалось с дополнительным улучшением прогноза (снижение общей смертности на 52 %, р = 0,02; снижение сердечно-сосудистой смертности на 81 %, р = 0,03).
С учетом представленных в HYVET данных индапамид ретард (возможно, в сочетании с ингибитором ангиотензинпревращающего фермента) может рассматриваться как средство для лечения АГ первого выбора в группе пожилых лиц (в том числе с ИСАГ, а также у особенно пожилого контингента больных). Молекула индапамида и при лечении АГ в целом выглядит весьма достойно. При выборе конкретного препарата индапамида практикующий врач прежде всего должен учитывать его качество и авторитет компании-производителя. Индапен и его ретардная форма Индапен SR производства ФЗ «Польфарма» завоевывают все большую популярность у практикующих врачей, имея одно из лучших соотношений цена — качество. Таким образом, Индапен может использоваться (обычно в составе комбинированной терапии) у лиц с неосложненной эссенциальной АГ (независимо от возраста), у постинсультных больных, при сахарном диабете 2-го типа, также при хронической сердечной недостаточности, хронических поражениях почек.