Журнал «» 4 (30) 2013
Вернуться к номеру
Клінічні рекомендації з артеріальної гіпертензії Європейського товариства гіпертензії (ESH) та Європейського товариства кардіологів (ESC) 2013 року
Рубрики: Семейная медицина/Терапия, Кардиология, Терапия
Разделы: Руководства
Версия для печати
Коментар наукового перекладача
Національне товариство в кожній країні Європи отримало право на переклад нових рекомендацій державною мовою за умов, що такий переклад отримає статус офіційного та буде використовуватися відповідним чином у некомерційних цілях. Тому ми не стали складати конкуренцію нашим російським колегам, а спробували перекласти українською мовою найбільш близько до оригіналу, наскільки це було можливо.
Уперше виданий у 2003 році, оригінальний варіант спільних рекомендацій з лікування артеріальної гіпертензії Європейського товариства гіпертензії (ESH) та Європейського товариства кардіологів (ESC) став одним із найбільш цитованих медичних документів у світі. Рекомендації 2013 року, що замінять рекомендації 2007 року, репрезентують сучасний стан науки, який показує, як змінився профіль гіпертензії, і вказують, що повинно бути зроблено, щоб зменшити смертність і захворюваність від високого артеріального тиску (АТ) та пов’язаних із ним станів.
Основною рисою нового документу є спрощення процесу прийняття рішення про початок лікування та рекомендація, що всі пацієнти повинні додержуватися цільового рівня систолічного АТ < 140 мм рт.ст. Виняток зроблено для особливих груп хворих, наприклад, із діабетом і похилого віку. Для пацієнтів із цукровим діабетом рекомендують знижувати діастолічний АТ до < 85 мм рт.ст. У хворих старше 80 років цільовий систолічний АТ повинен бути від 140 до 150 мм рт.ст., але лікарі можуть опускати його нижче 140 мм рт.ст., якщо пацієнт у формі та здоровий. Як і в рекомендаціях 2007 року, за рівнем АТ хворих розподіляють на чотири категорії: високий нормальний АТ (130–139/85–89 мм рт.ст.), 1-й ступінь гіпертензії (140–159/90–99 мм рт.ст.), 2-й ступінь гіпертензії (160–179/100–109 мм рт.ст.) та 3-й ступінь гіпертензії (> 180 мм рт.ст. — систолічний АТ або > 110 мм рт.ст. — діастолічний АТ). Для оцінки загального серцево-судинного ризику повинні бути враховані: наявність або відсутність інших серцево-судинних факторів ризику або ураження органів-мішеней, а також супутні захворювання та ускладнення. Важливий аспект, що є новим для рекомендацій 2013 року, — це акцент на амбулаторний моніторинг АТ. У той час як вимірювання АТ в офісі залишається золотим стандартом для діагностики артеріальної гіпертензії, рекомендації 2013 року є першими, які розглядають вимірювання позаофісного АТ у моделі стратифікації ризику.
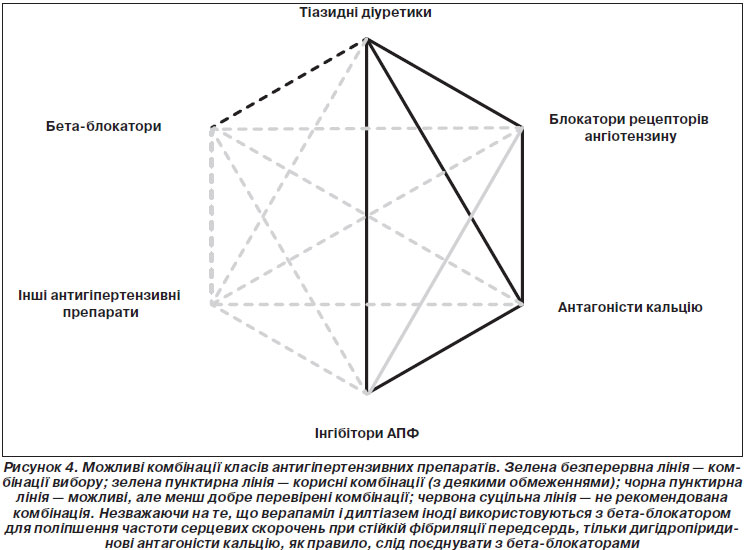
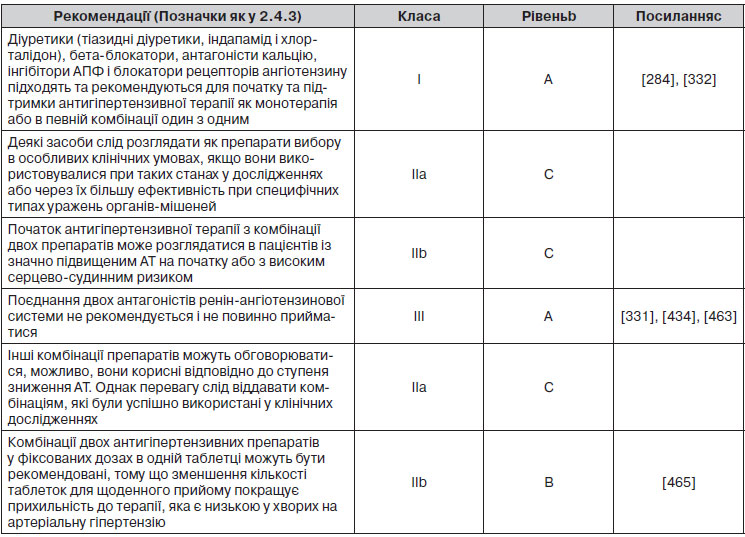
Дані, отримані в численних дослідженнях, та їх метааналізи показують, що основним корисним аспектом лікування є зниження АТ як такого, а не те, як це було досягнуто. Основні класи антигіпертензивних препаратів — діуретики, бета-блокатори, блокатори кальцієвих каналів, антагоністи, інгібітори АПФ і блокатори рецепторів ангіотензину II — однаковою мірою знижують АТ і однаковою мірою знижують ризик розвитку серцево-судинних ускладнень. Навіть бета-блокатори, до яких є «погане ставлення» в деяких неєвропейських країнах, відіграють певну роль у лікуванні таких хворих. До рекомендованих комбінацій відносять комбінації тіазидних діуретиків із блокаторами рецепторів ангіотензину, антагоністами кальцію або інгібіторами АПФ, а також антагоністів кальцію з блокаторами ангіотензинових рецепторів або інгібіторами АПФ.
Нові рекомендації виступають проти подвійної блокади ренін-ангіотензинової системи через побоювання гіперкаліємії, гіпотензії та ниркової недостатності. Цікавим аспектом нових рекомендацій є те, що процедури ниркової денервації, число яких швидко зростає, а результати часто є роздутими, просто помічені як «перспективна» терапія в лікуванні резистентної АГ. Автори стверджують, що, «незважаючи на незаперечні докази, що гіпертензія є основним фактором серцево-судинного ризику, дослідження показують, що багато хворих ще не знають про стан, а цільові рівні АТ досягаються рідко». Вони також відзначають, що існують великі відмінності в системах надання допомоги при гіпертензії у країнах Європи, але що командний догляд із більш широким залученням медичних сестер забезпечує кращі результати порівняно зі стандартним підходом.
Я вважаю, що кожен лікар терапевтичного профілю повинен прочитати ці рекомендації. Наші національні рекомендації разом із протоколом, затверджені наказом МОЗ України минулого року, мають бути переглянуті у 2015 році. До кінця поточного року ми ще чекаємо на нові Американські рекомендації, які також плануємо використати для поновлення вітчизняної настанови.
Юрій Сіренко
2013 ESH/ESC Guidelines for the management of arterial hypertension
Автори/Члени робочої групи: Giuseppe Mancia (Chairperson) (Italy)*, Robert Fagard (Chairperson) (Belgium)*, Krzysztof Narkiewicz (Section coordinator) (Poland), Josep Redon (Section coordinator) (Spain), Alberto Zanchetti (Section coordinator) (Italy), Michael Bцhm (Germany), Thierry Christiaens (Belgium), Renata Cifkova (Czech Republic), Guy De Backer (Belgium), Anna Dominiczak (UK), Maurizio Galderisi (Italy), Diederick E. Grobbee (Netherlands), Tiny Jaarsma (Sweden), Paulus Kirchhof (Germany/UK), Sverre E. Kjeldsen (Norway), Stйphane Laurent (France), Athanasios J. Manolis (Greece), Peter M. Nilsson (Sweden), Luis Miguel Ruilope (Spain), Roland E. Schmieder (Germany), Per Anton Sirnes (Norway), Peter Sleight (UK), Margus Viigimaa (Estonia), Bernard Waeber (Switzerland), Faiez Zannad (France)
Учена рада ESH: Josep Redon (President) (Spain), Anna Dominiczak (UK), Kristoff Narkiewicz (Poland), Peter M. Nilsson (Sweden), Michel Burnier (Switzerland), Margus Viigimaa (Estonia), Ettore Ambrosioni (Italy), Mark Caufield (UK), Antonio Coca (Spain), Michael Hecht Olsen (Denmark), Roland E. Schmieder (Germany), Costas Tsioufis (Greece), Philippe van de Borne (Belgium).
Комітет ESC з практичних настанов: Jose Luis Zamorano (Chairperson) (Spain), Stephan Achenbach (Germany), Helmut Baumgartner (Germany), Jeroen J. Bax (Netherlands), Hйctor Bueno (Spain), Veronica Dean (France), Christi Deaton (UK), Cetin Erol (Turkey), Robert Fagard (Belgium), Roberto Ferrari (Italy), David Hasdai (Israel), Arno W. Hoes (Netherlands), Paulus Kirchhof (Germany/UK), Juhani Knuuti (Finland), Philippe Kolh (Belgium), Patrizio Lancellotti (Belgium), Ales Linhart (Czech Republic), Petros Nihoyannopoulos (UK), Massimo F. Piepoli (Italy), Piotr Ponikowski (Poland), Per Anton Sirnes (Norway), Juan Luis Tamargo (Spain), Michal Tendera (Poland), Adam Torbicki (Poland), William Wijns (Belgium), Stephan Windecker (Switzerland)
Оглядачі документації: Denis L. Clement (ESH Review Coordinator) (Belgium), Antonio Coca (ESH Review Coordinator) (Spain), Thierry C. Gillebert (ESC Review Coordinator) (Belgium), Michal Tendera (ESC Review Coordinator) (Poland), Enrico Agabiti Rosei (Italy), Ettore Ambrosioni (Italy), Stefan D. Anker (Germany), Johann Bauersachs (Germany), Jana Brguljan Hitij (Slovenia), Mark Caulfield (UK), Marc De Buyzere (Belgium), Sabina De Geest (Switzerland), Geneviиve Anne Derumeaux (France), Serap Erdine (Turkey), Csaba Farsang (Hungary), Christian Funck-Brentano (France), Vjekoslav Gerc (Bosnia & Herzegovina), Giuseppe Germano (Italy), Stephan Gielen (Germany), Herman Haller (Germany), Arno W. Hoes (Netherlands), Jens Jordan (Germany), Thomas Kahan (Sweden), Michel Komajda (France), Dragan Lovic (Serbia), Heiko Mahrholdt (Germany), Michael Hecht Olsen (Denmark), Jan Ostergren (Sweden), Gianfranco Parati (Italy), Joep Perk (Sweden), Jorge Polonia (Portugal), Bogdan A. Popescu (Romania), Ћeljko Reiner (Croatia), Lars Ryden (Sweden), Yuriy Sirenko (Ukraine), Alice Stanton (Ireland), Harry Struijker Boudier (Netherlands), Costas Tsioufis (Greece), Phillipe Van de Borne (Belgium), Charalambos Vlachopoulos (Greece), Massimo Volpe (Italy), David A. Wood (UK).
1. Вступ
1.1. Огляд
Клінічні рекомендації з артеріальної гіпертензії Європейського товариства гіпертензії (European Society of Hypertension (ESH)) та Європейського товариства кардіологів (European Society of Cardiology (ESC)) 2013 року продовжують принципи рекомендацій, спільно виданих вищезгаданими товариствами у 2003 [1] і 2007 роках [2]. Публікацію нового документа через 6 років після виходу останнього видання рекомендацій слід визнати своєчасною, оскільки протягом цього періоду було проведено ряд важливих досліджень й опубліковано багато нових результатів щодо як принципів діагностики, так і лікування пацієнтів із підвищеним артеріальним тиском (АТ), що вимагали внесення уточнень, модифікації та розширення попередніх рекомендацій.
Рекомендації ESH/ESC 2013 року, як і раніше, дотримуються деяких основних принципів, які лежать в основі рекомендацій 2003 і 2007 років, а саме: 1) рекомендації базуються на даних правильно проведених досліджень, отриманих під час ретельного огляду літератури; 2) найвищим пріоритетом вважаються дані рандомізованих контрольованих досліджень (РКД) та їх метааналізу, але при цьому не нехтуються, особливо при роботі з діагностичними аспектами, результати обсерваційних та інших досліджень відповідного наукового калібру; 3) рівні наукових доказових даних та ступені доказовості рекомендацій з основних питань діагностики та лікування встановлюються згідно з Європейськими рекомендаціями з інших захворювань відповідно до рекомендацій ЄТК (табл. 1 і 2). Наведена інформація щодо класу рекомендацій та рівня їх доказовості (чого не було зроблено в 2003 і 2007 роках) сьогодні розглядається як важлива складова, що дає зацікавленим читачам основи стандартного підходу, за допомогою якого можна порівняти стан знань у різних галузях медицини. Також вважалося, що це дозволить більш ефективно інформувати лікарів щодо доцільності використання рекомендацій, заснованих на доказових даних, а не на думках експертів. Подібна ситуація не є рідкістю в медицині, тому що стосовно більшої частини щоденної медичної практики достовірні наукові дані недоступні, а тому рекомендації мають формуватися на основі здорового глузду та особистого клінічного досвіду, обидва з яких можуть бути помилковими. При трактуванні належним чином це дозволяє уникнути сприймання рекомендацій як регламентного документа та спонукає до проведення досліджень в тих галузях, де переважає думка експертів, а доказова база є недостатньою; 4) відповідно до освітньої мети даних рекомендацій у тексті наведено велику кількість таблиць та набір коротких рекомендацій, які можуть бути легко і швидко переглянуті лікарями в їх повсякденній практиці.
Європейські члени Робочої групи, відповідальної за рекомендації 2013 року з артеріальної гіпертензії, були призначені ESH та ESC згідно з визнаним досвідом членів групи та за відсутності значних конфліктів інтересів (декларації інтересів можна знайти на веб-сайті ESC (www.escardio.org/guidelines) та сайті ESH (www.eshonline.org)). Кожному члену Робочої групи було визначене конкретне завдання в письмовій формі, яке надалі розглядалося трьома координаторами, а потім двома головами, один із яких призначався ESH, а інший — ESC. Текст був остаточно доопрацьований протягом приблизно 18 місяців, упродовж яких члени Робочої групи зустрічалися колективно кілька разів й інтенсивно обговорювали актуальні питання один з одним. Перед публікацією документ також був оцінений два рази 40 європейськими рецензентами, половина яких були обрані ESH, а інша половина — ESC. Таким чином, можна з упевненістю сказати, що рекомендації ESH/ESC з артеріальної гіпертензії, прийняті у 2013 році, значною мірою відображають ультрасучасні погляди науковців і клініцистів Європи на захворювання. Витрати на проведення засідань і робіт були покладені на ESH та ESC.
1.2. Нові аспекти
Завдяки включенню нових доказових даних щодо діагностичних і терапевтичних аспектів артеріальної гіпертензії дані рекомендації багато в чому відрізняються від попередніх [2]. Деякі з найбільш важливих відмінностей наведені нижче:
1. Епідеміологічні дані щодо поширеності артеріальної гіпертензії та контролю АТ у Європі.
2. Зміцнення прогностичного значення домашнього моніторингу артеріального тиску (ДМАТ) та його ролі в діагностиці та лікуванні артеріальної гіпертензії поруч з амбулаторним моніторингом артеріального тиску (АМАТ).
3. Уточнення прогностичного значення АТ у нічний час, «артеріальної гіпертензії білого халата» і маскованої артеріальної гіпертензії.
4. Зроблено особливий акцент на доцільності інтеграції АТ, факторів серцево-судинного ризику, безсимптомного ураження органів і клінічних ускладнень для загальної оцінки серцево-судинного ризику.
5. Доповнення прогностичного значення безсимптомних уражень органів, включаючи серце, кровоносні судини, нирки, очі і мозок.
6. Перегляд ризику надмірної ваги та цільового індексу маси тіла (ІМТ) при артеріальній гіпертензії.
7. Артеріальна гіпертензія в молодому віці.
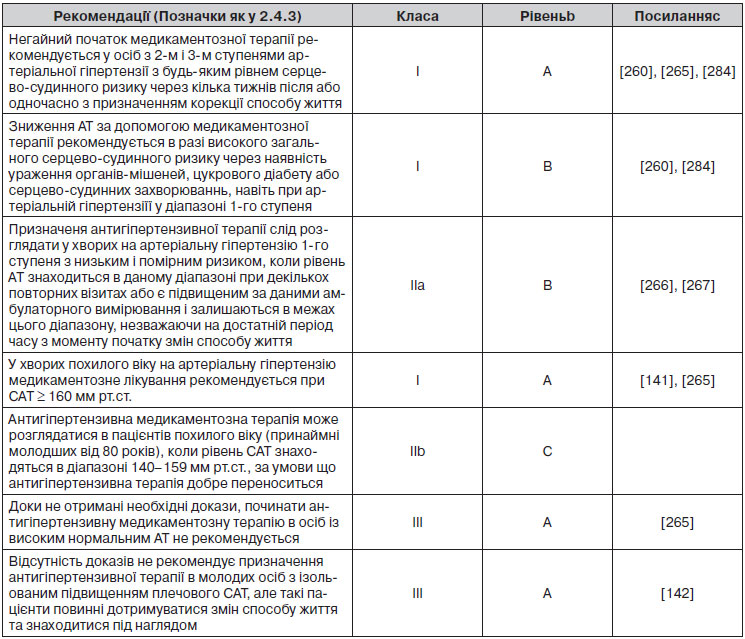
8. Початок лікування артеріальної гіпертензії. Більше науково обґрунтованих критеріїв та немедикаментозне лікування високого нормального АТ.
9. Цільовий рівень АТ при лікуванні. Більше критеріїв, заснованих на доказах, єдине цільове значення систолічного артеріального тиску (САТ) (< 140 мм рт.ст.) у групах пацієнтів як із високим, так і з низьким серцево-судинним ризиком.
10. Ліберальний підхід до початкової монотерапії без будь-якого ранжування.
11. Переглянута схема для пріоритетних двокомпонентних комбінацій.
12. Нові терапевтичні алгоритми для досягнення цільового рівня АТ.
13. Розширений розділ із терапевтичних стратегій в особливих клінічних ситуаціях.
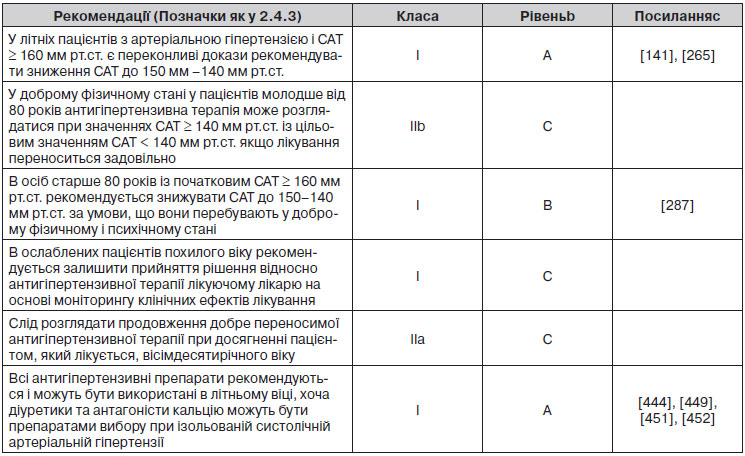
14. Переглянуті рекомендації з лікування артеріальної гіпертензії в літніх людей.
15. Медикаментозне лікування в людей віком понад 80 років.
16. Особлива увага до резистентної артеріальної гіпертензії та нові підходи до її лікування.
17. Підвищена увага до вибору лікування з урахуванням ураження органів-мішеней.
18. Нові підходи до хронічного лікування гіпертонічної хвороби.
2. Епідеміологічні аспекти
2.1. Зв’язок рівня артеріального тиску з ураженням серцево-судинної системи та нирок
Зв’язок між значеннями АТ, серцево-судинною та нирковою захворюваністю і фатальними подіями вивчався у великій кількості обсерваційних досліджень [3]. Результати, детально наведені в рекомендаціях 2003 і 2007 років ESH/ESC [1, 2], можна підсумувати так:
1) офісний (на прийомі у лікаря) АТ демонструє незалежний та постійний зв’язок із частотою деяких серцево-судинних подій (інсульт, інфаркт міокарда, раптова смерть, серцева недостатність та захворювання периферичних артерій (ЗПА)), а також термінальною стадією хронічної ниркової недостатності (ХНН) [3–5]. Наведені дані стосуються усіх вікових категорій та етнічних груп [6, 7];
2) зв’язок з АТ простежується від високих рівнів АТ до відносно низьких значень у діапазоні 110–115 мм рт.ст. для систолічного АТ і 70–75 мм рт.ст. для діастолічного АТ. Систолічний АТ, напевно, є кращим предиктором подій, ніж діастолічний АТ, у пацієнтів віком понад 50 років [8, 9], також було показано, що в літніх осіб пульсовий тиск (різниця між систолічним і діастолічним АТ) може мати додаткову прогностичну цінність [10]. На це вказує також особливо високий серцево-судинний ризик, який спостерігається в пацієнтів із підвищеним систолічним і з нормальним або зниженим діастолічним АТ (ізольована систолічна артеріальна гіпертензія) [11];
3) постійний зв’язок із подіями також спостерігається і для позаофісних значень АТ, отриманих при АМАТ та ДМАТ (див. розділ 3.1.2);
4) зв’язок між АТ та серцево-судинною захворюваністю та смертністю модифікується наявністю інших супутніх факторів серцево-судинного ризику. Метаболічні фактори ризику (ФР) є більш поширеними при високих значеннях АТ, ніж при низьких [12, 13].
2.2. Визначення та класифікація артеріальної гіпертензії
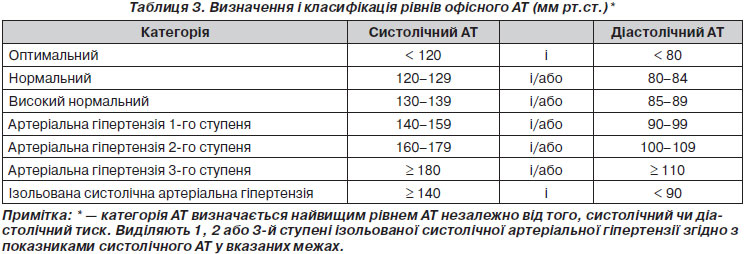
Безперервний зв’язок між рівнем АТ та ризиком серцево-судинних і ниркових подій викликає складнощі при диференціації нормо- та гіпертензії на основі порогових значень АТ. Більше того, у загальній популяції значення систолічного та діастолічного АТ мають унімодальний розподіл [14]. На практиці, однак, порогові значення АТ використовуються універсально як для спрощення діагностичного підходу, так і для полегшення прийняття рішення щодо тактики лікування. Рекомендована класифікація залишилася незмінною порівняно з рекомендаціями ESH/ESC 2003 і 2007 років (табл. 3). Артеріальна гіпертензія визначається при САТ ≥ 140 мм рт.ст. і/або діастолічному АТ (ДАТ) ≥ 90 мм рт.ст., виходячи з доказів, отриманих у РКД, стосовно того, що в пацієнтів із такими значеннями АТ їх зниження при лікуванні є корисним (див. розділи 4.1 і 4.2). Одна й та сама класифікація використовується для пацієнтів молодого, середнього та літнього віку, у той час як у дітей та підлітків, для яких відсутні дані з інтервенційних досліджень, прийняті диференційовані критерії на основі перцентилів. Подробиці про класифікацію АТ у хлопчиків і дівчаток залежно від їх віку і зросту можна знайти в рекомендаціях ESH із діагностики, оцінки та лікування підвищеного артеріального тиску в дітей та підлітків [15].
2.3. Поширеність артеріальної гіпертензії
Порівняльні дані щодо поширеності артеріальної гіпертензії і тенденцій зміни значень АТ у різних європейських країнах обмежені [16]. Загальна поширеність артеріальної гіпертензії вважається близькою до 30–45 % від загальної чисельності населення із різким збільшенням частоти захворювання з віком. Також спостерігаються помітні відмінності в середніх рівнях АТ у різних країнах за відсутності систематичних тенденцій до зміни АТ в останні десятиліття [17–37].
У зв’язку з труднощами отримання порівняльних результатів між країнами та часовими інтервалами було запропоновано використання сурогатного маркера гіпертензивного статусу [38]. Добрим варіантом є смертність від інсульту, оскільки артеріальна гіпертензія на сьогодні є найбільш важливою причиною смерті внаслідок цієї патології. Було повідомлено про наявність тісного взаємозв’язку між поширеністю артеріальної гіпертензії та смертності від інсульту [39]. Частота і тенденції смертності від інсульту в Європі були проаналізовані з використанням демографічної статистики ВООЗ. У західноєвропейських країнах виявляється тенденція до зниження на відміну від країн Східної Європи, які демонструють чіткий ріст смертності від інсульту [40].
2.4. Артеріальні гіпертензія та загальний серцево-судинний ризик
Протягом довгого часу рекомендації з артеріальної гіпертензії були сфокусовані на значенні АТ як єдиного або основного показника, що визначав необхідність і тип лікування. У 1994 році ЄТК, ЄТГ та Європейське товариство з атеросклерозу (European Atherosclerosis Society) розробили спільні рекомендації з профілактики ІХС у клінічній практиці [41], підкресливши, що профілактика ІХС має бути пов’язана з кількісною оцінкою загального (або глобального) серцево-судинного ризику. Цей підхід сьогодні є загальноприйнятим і був інтегрований у рекомендації ESH/ESC 2003 і 2007 років з діагностики та лікування артеріальної гіпертензії [1, 2]. Концепція заснована на тому, що тільки в невеликої частини населення з діагнозом артеріальної гіпертензії спостерігається лише підвищення АТ, у той час як у більшості наявні й інші фактори серцево-судинного ризику. Крім того, при одночасному співіснуванні АТ та інших факторів серцево-судинного ризику вони можуть підсилювати один одного, що призводить до збільшення загального серцево-судинного ризику, який перевищує суму його окремих компонентів. Нарешті, у групі пацієнтів високого ризику стратегії антигіпертензивної терапії (ініціювання та інтенсивність терапії, використання комбінації лікарських засобів тощо, див. розділи 4–7), а також інші процедури можуть відрізнятися від тих, які будуть реалізовані в групі пацієнтів із низьким ризиком. Існують докази того, що в групі високого ризику контроль АТ є більш складним і частіше вимагає комбінації антигіпертензивних препаратів разом з іншими методами лікування, такими як агресивна гіполіпідемічна терапія. Терапевтичний підхід на додаток до значень АТ повинен враховувати загальний серцево-судинний ризик із метою забезпечення максимальної економічної ефективності лікування артеріальної гіпертензії.
2.4.1. Оцінка загального серцево-судинного ризику
Оцінка загального серцево-судинного ризику не є складною в окремих підгрупах пацієнтів, особливо коли вони мають попередньо встановлений діагноз серцево-судинних захворювань, цукрового діабету, ІХС або ж у пацієнтів із значно підвищеними окремими факторами ризику. У всіх цих умовах загальний серцево-судинний ризик є високим або дуже високим та потребує інтенсивних заходів щодо його зниження. Однак велика кількість пацієнтів з артеріальною гіпертензією не належить до жодної перерахованої вище категорії, а ідентифікація пацієнтів із низьким, середнім, високим або дуже високим ризиком вимагає використання моделі для оцінки загального серцево-судинного ризику таким чином, щоб мати можливість відповідно регулювати терапевтичний підхід.
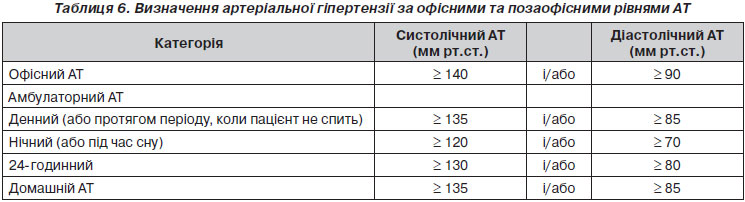
Для оцінки загального серцево-судинного ризику були розроблені кілька комп’ютерних методів [41–43, 44–48]. Нещодавно були переглянуті їх значимість та обмеження [49]. Модель SCORE була розроблена на основі великих європейських когортних досліджень. Ця модель [43] оцінює ризик смерті від серцево-судинного (не тільки коронарної природи) захворювання протягом 10 років залежно від віку, статі, статусу паління, рівнів загального холестерину та значень САТ. Модель SCORE дозволяє калібрувати таблиці для окремих країн (таблиці були розроблені для багатьох європейських країн). На міжнародному рівні представлені два набори таблиць: один для країн із високим ступенем ризику, інший — для країн із низьким ступенем ризику. Ще одна електронна інтерактивна версія SCORE — HeartScore (доступна за адресою www.heartscore.org) — адаптована таким чином, що дозволяє визначати ризик на основі значення холестерину ліпопротеїнів високої щільності замість вмісту загального холестерину.
Таблиці та їх електронні версії можуть допомогти в оцінці та управлінні ризиками, але повинні тлумачитися у світлі знань лікаря та його досвіду, особливо щодо місцевих умов. Крім того, висновки відносно того, що оцінка загального серцево-судинного ризику пов’язана з поліпшенням клінічних результатів порівняно з іншими стратегіями, не були належним чином перевірені.
Ризик може бути вищий від зазначеного в таблицях:
1. У пацієнтів із малорухомим способом життя, а також у пацієнтів із центральним ожирінням; збільшення відносного ризику пов’язано з надмірною вагою і більш значиме в молодих людей, ніж у літніх осіб.
2. У соціально знедолених осіб та представників етнічних меншин.
3. У пацієнтів із підвищеним рівнем глюкози натще і/або порушенням толерантності до глюкози, діагностичними критеріями цукрового діабету.
4. В осіб із підвищеними рівнями тригліцеридів, фібриногену, аполіпопротеїну В, ліпопротеїну (а) та високочутливого С-реактивного білка.
5. У пацієнтів із сімейним анамнезом передчасного розвитку серцево-судинних захворювань (віком до 55 років у чоловіків і до 65 років у жінок).
У шкалі SCORE загальний серцево-судинний ризик виражається у вигляді абсолютного ризику смерті від серцево-судинних захворювань протягом 10 років. Через високу залежність від віку в молодих пацієнтів абсолютний загальний серцево-судинний ризик може бути низьким, навіть при високих значеннях АТ із додатковими факторами ризику. При недостатньому лікуванні, однак, цей стан через певний період може призвести до виникнення частково необоротного високого ризику. У більш молодих пацієнтів при виборі терапії краще орієнтуватися на кількісну оцінку відносного ризику або оцінку віку серця та судин. Таблиці відносного ризику доступні в рекомендаціях Об’єднаного європейського товариства з профілактики серцево-судинних захворювань у клінічній практиці [50], які можуть бути корисними при консультуванні пацієнтів молодого віку.
Підвищена увага приділена виявленню безсимптомних уражень органів, бо пов’язані з артеріальною гіпертензією безсимптомні ураження декількох органів вказують на безперервне прогресування серцево-судинного захворювання (ССЗ), що значно збільшує його величину порівняно з рівнем ризику при простій наявності факторів ризику. Окремий розділ (розділ 3.7) присвячений виявленню безсимптомного ураження органів (УО) [51–53], у ньому обговорюються доказові дані щодо додаткового ризику, викликаного окремими субклінічними ураженнями.
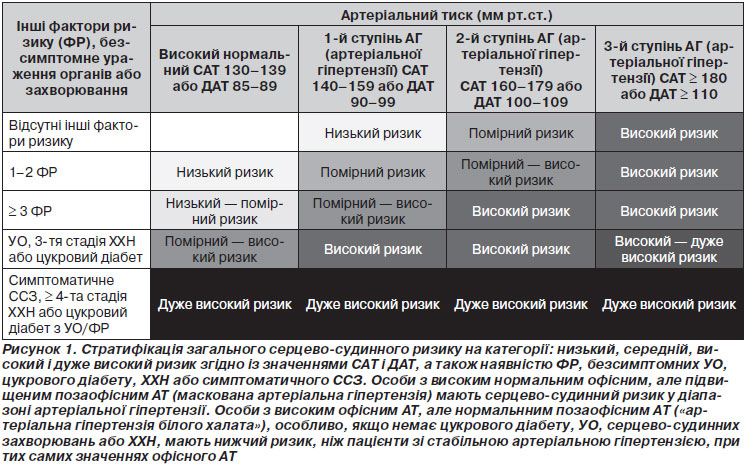
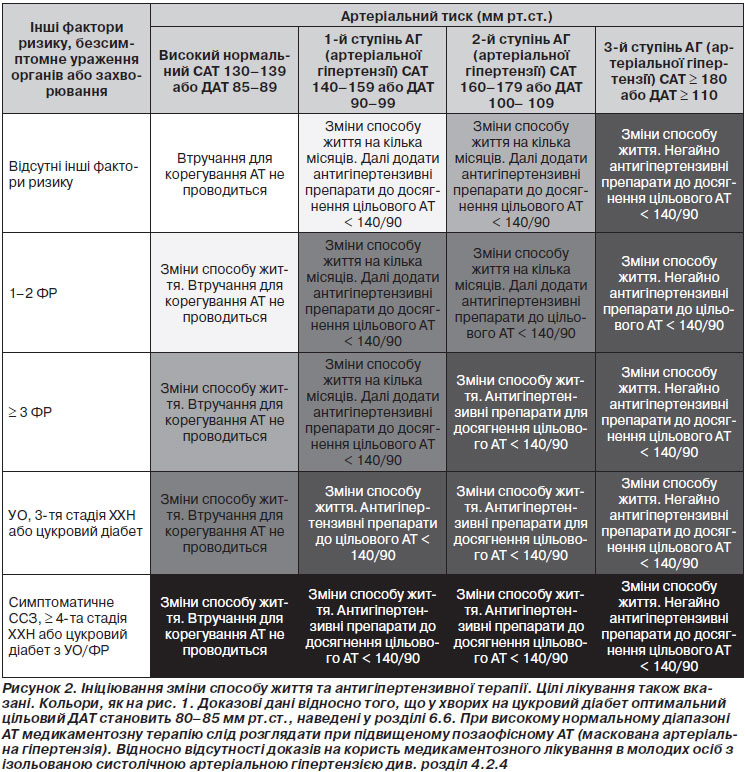
Протягом більше ніж десяти років у міжнародних рекомендаціях із лікування артеріальної гіпертензії (рекомендації WHO/ISH (ВООЗ/МТАГ, Міжнародне товариство з артеріальної гіпертензії) 1999 і 2003 років, а також у рекомендаціях з артеріальної гіпертензії ЄТГ/ЄТК 2003 і 2007 років [1, 2, 54, 55]) серцево-судинний ризик був стратифікований у різні категорії відповідно до значень АТ, наявності факторів серцево-судинного ризику, безсимптомних уражень органів та цукрового діабету, серцево-судинного захворювання або симптоматичної хронічної хвороби нирок (ХХН), що також було зроблено і в рекомендаціях ЄТК із профілактики 2012 року [50]. Класифікація низького, середнього, високого та дуже високого додаткового ризику зберігається в нинішніх рекомендаціях і заснована на оцінці 10-річного ризику серцево-судинної смертності, як визначено в рекомендаціях з профілактики ESC 2012 року [50] (рис. 1).
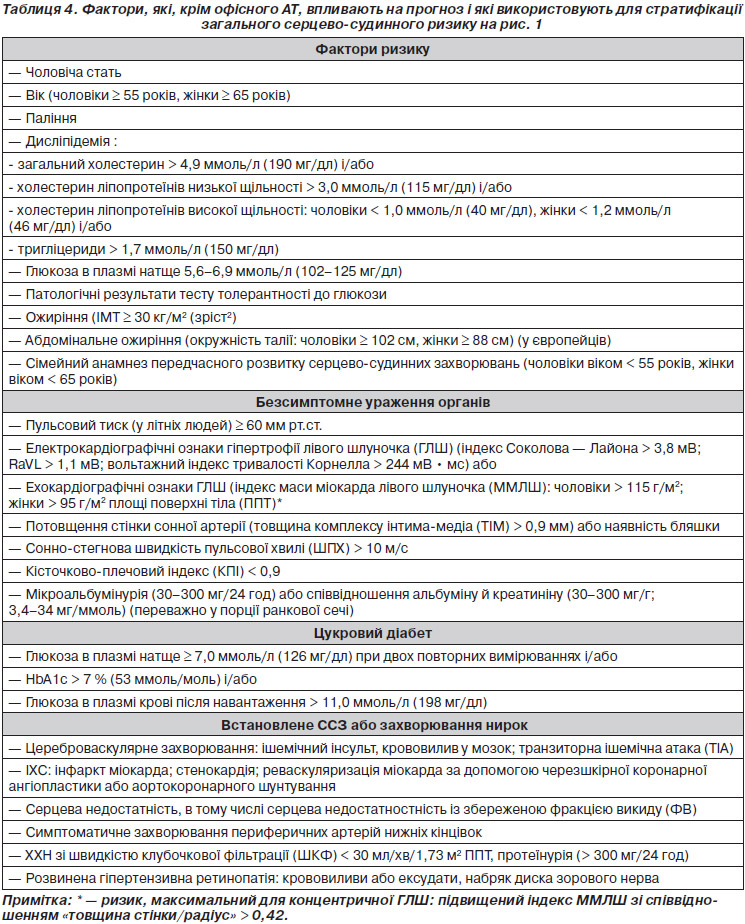
Фактори, на яких заснована стратифікація, підсумовані в табл. 4.
2.4.2. Обмеження
Усі доступні на сьогодні моделі для оцінки серцево-судинного ризику мають обмеження, які необхідно брати до уваги. Значимість ураження органів при визначенні загального ризику залежить від того, наскільки ретельно ураження оцінюється на основі наявних можливостей. Також слід вказати концептуальні обмеження. Ніколи не слід забувати, що обґрунтування оцінки загального серцево-судинного ризику дає можливість оптимально керувати використанням обмежених ресурсів для запобігання серцево-судинним захворюванням, тобто для дозування превентивних заходів у зв’язку з підвищеним ризиком. Тим не менше стратифікацію абсолютного ризику часто використовують приватні або державні спеціалісти з охорони здоров’я для встановлення бар’єра, нижче від якого лікування не рекомендується. При цьому слід мати на увазі, що будь-які порогові значення для встановлення високого загального серцево-судинного ризику є умовними, так само як використання таких порогових значень, що має наслідком використання інтенсивних втручань при їх перевищенні і взагалі відсутності дій при нижчих значеннях. Слід пам’ятати про сильний вплив віку на моделі загального серцево-судинного ризику. Цей вплив настільки сильний, що молоді люди (особливо жінки) навряд чи досягнуть високого рівня ризику, навіть коли у них спостерігається більше ніж один основний фактор ризику і є чітке збільшення відносного ризику. Навпаки, багато чоловіків похилого віку (наприклад, віком > 70 років) досягають високого рівня загального ризику, при цьому маючи незначно підвищений ризик порівняно зі своєю віковою групою. Наслідками цього є те, що більша частина ресурсів системи охорони здоров’я зосереджена на старших особах, чия потенціальна тривалість життя є відносно короткою, незважаючи на втручання, і мало уваги приділяється молодим пацієнтам із високим відносним ризиком, незважаючи на те, що за відсутності втручання довгостроковий вплив наявного у них підвищеного ризику може призвести до розвитку високого й частково необоротного ризику в середньому віці із потенційним скороченням тривалості їх життя.
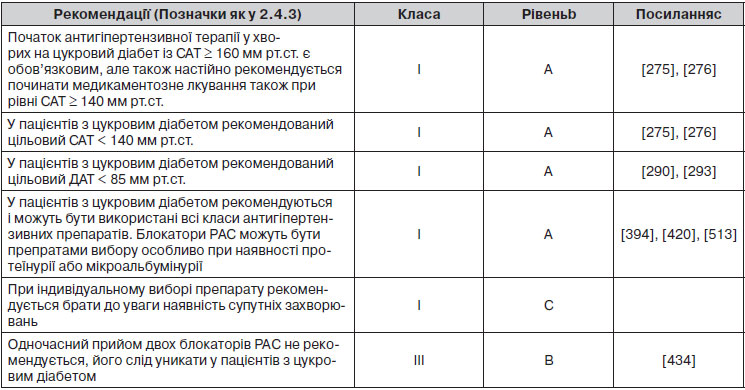
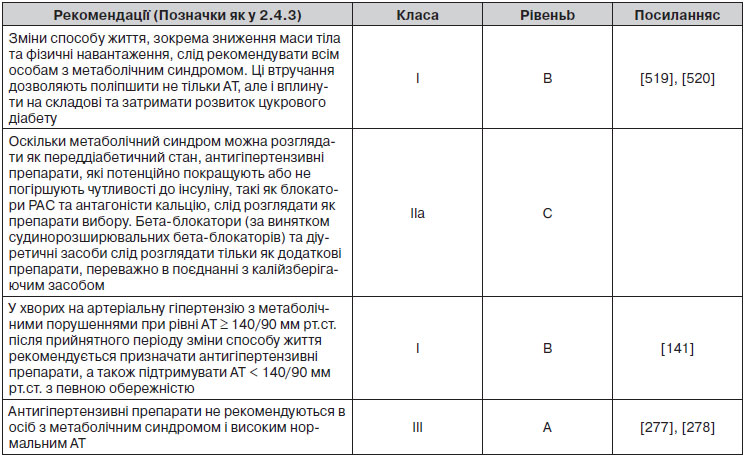
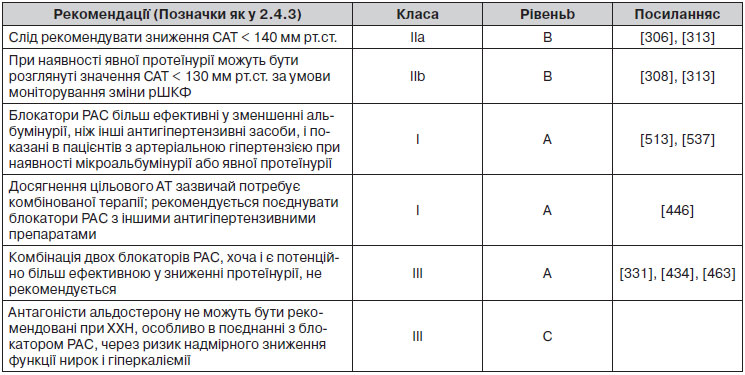
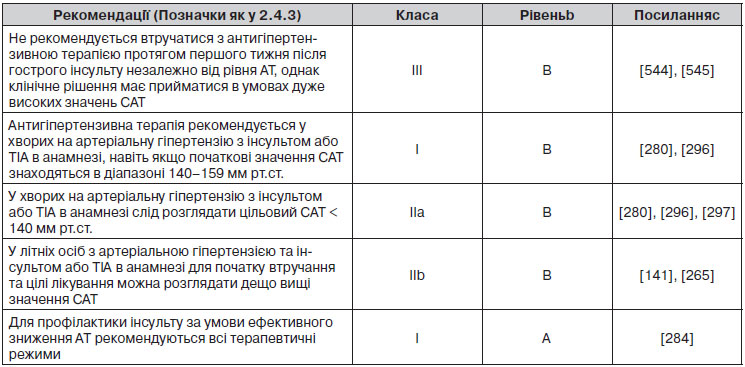
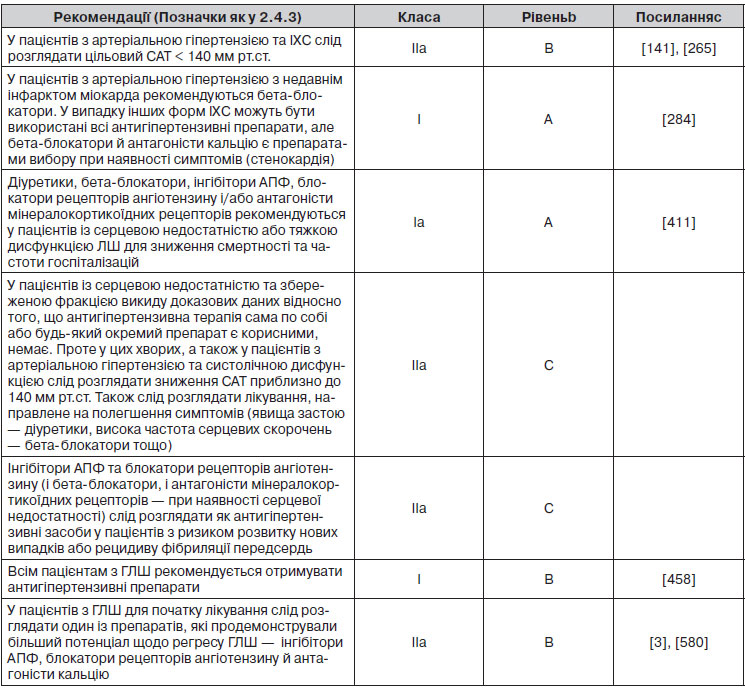
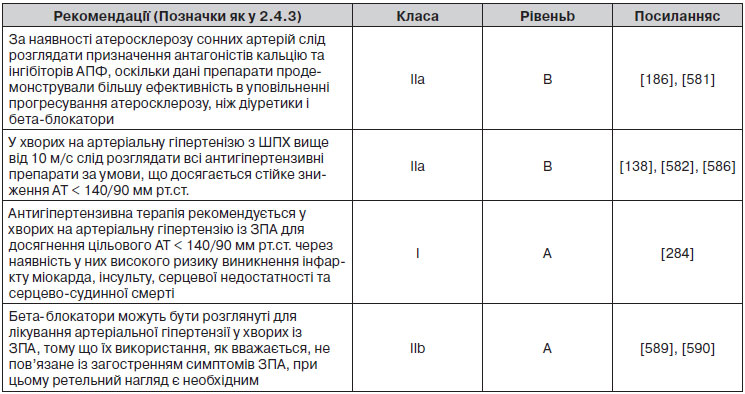
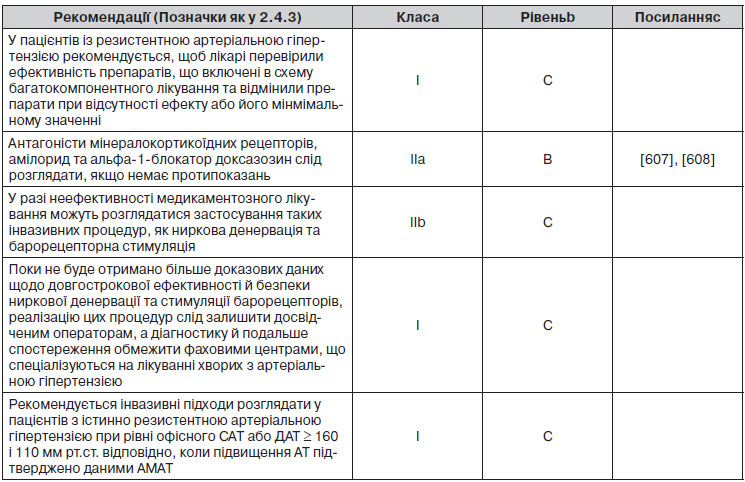
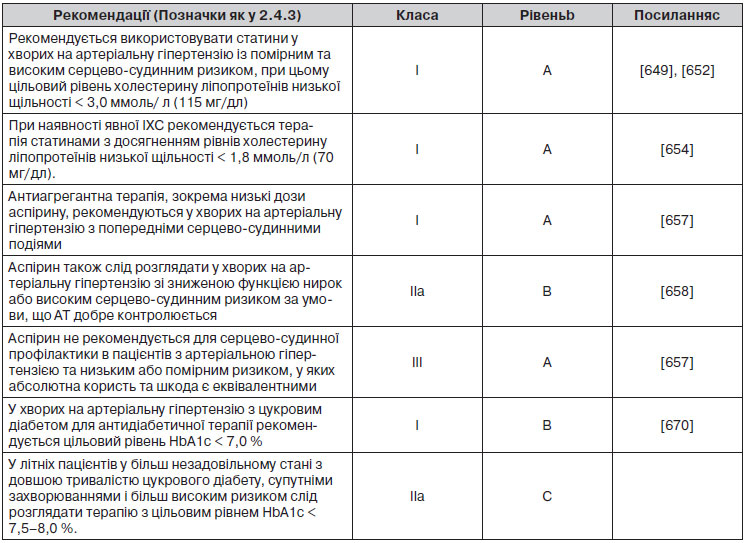
2.4.3. Підсумки рекомендацій щодо оцінки загального серцево-судинного ризику
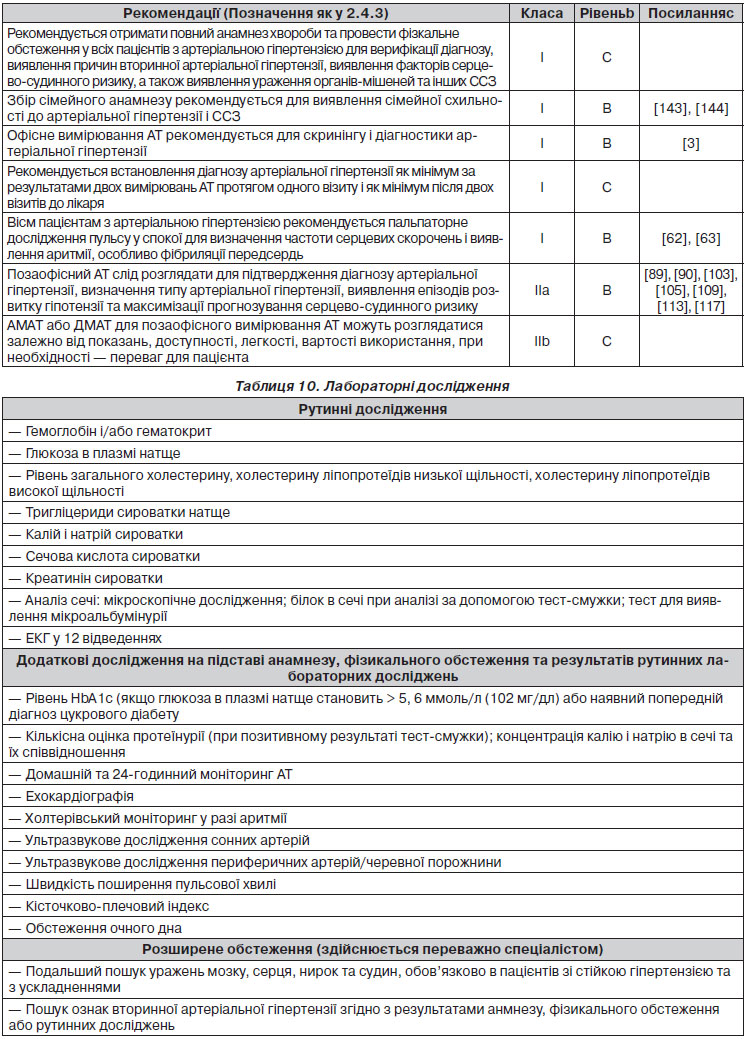
3. Діагностична оцінка
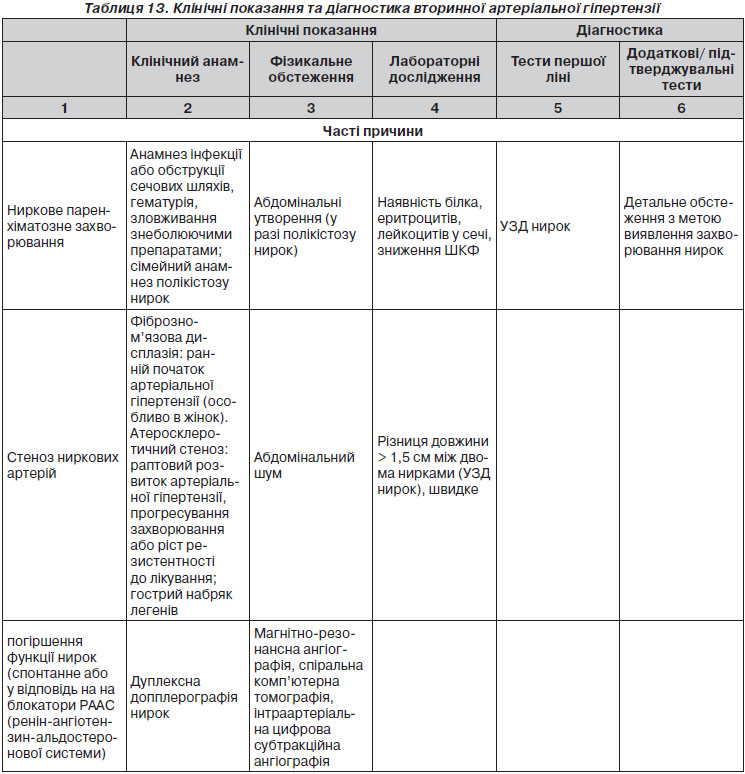
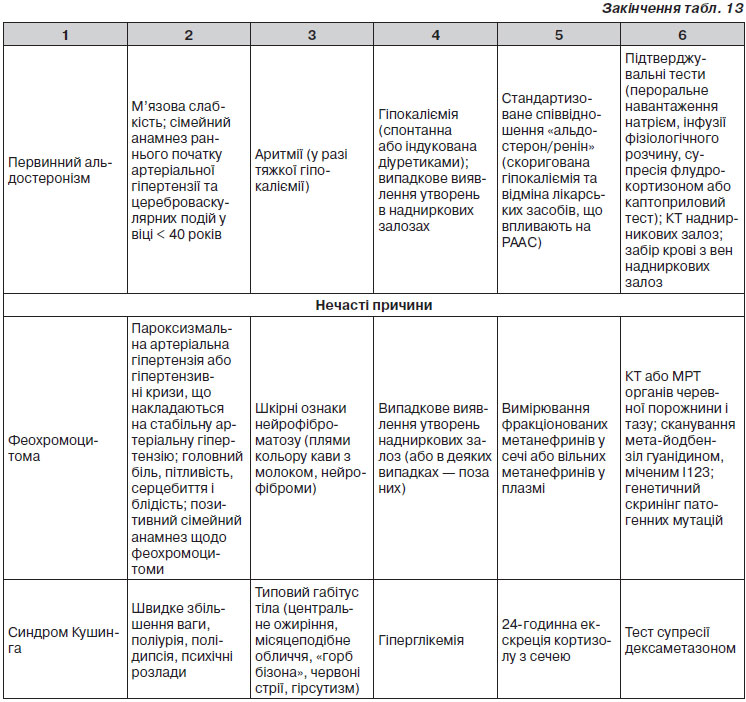
Первинна оцінка пацієнтів з артеріальною гіпертензією повинна: 1) підтвердити діагноз гіпертензії; 2) виявити причини вторинної артеріальної гіпертензії; 3) оцінити серцево-судинний ризик, ураження органів і супутні клінічні стани. Первинна оцінка включає вимірювання артеріального тиску, збирання анамнезу хвороби, у тому числі сімейний анамнез, огляд, лабораторні дослідження та подальші діагностичні тести. Деякі дослідження необхідні в усіх пацієнтів, а інші — тільки в певних групах.
3.1. Вимірювання АТ
3.1.1. Офісний або клінічний АТ
На сьогодні АТ більше не вимірюють із використанням ртутного сфігмоманометра в багатьох, але не в усіх країнах Європи. Замість нього використовують аускультативні або осцилометричні напівавтоматичні сфігмоманометри. Ці пристрої слід сертифікувати відповідно до стандартних протоколів [56] та періодично перевіряти їх точність за допомогою калібрування в технічній лабораторії. Перевага надається вимірюванню АТ на плечі, а розміри манжети та резинової камери слід адаптувати до окружності плеча. У разі значної (> 10 мм) та стійкої різниці значень систолічного АТ між лівим та правим плечем (яка, як було показано, супроводжується підвищеним серцево-судинним ризиком [57]) для вимірів слід використовувати плече з більш високими значеннями АТ. Міжплечові розбіжності величини АТ беруться до уваги, якщо визначаються при одночасному вимірюванні на лівому і правому плечі; якщо ж лікар отримує різницю при послідовних вимірах на лівому і правому плечі, це може бути пов’язано з варіабельністю АТ. У літніх пацієнтів, хворих на цукровий діабет, а також при інших станах, при яких часто спостерігається або підозрюється ортостатична гіпотензія, рекомендується вимірювання АТ через 1 і 3 хв після прийняття вертикального положення. Було показано, що ортостатична гіпотензія, яка визначається зниженням систолічного АТ на ≥ 20 мм рт.ст. і діастолічного АТ на ≥ 10 мм рт.ст. протягом 3 хв у вертикальному положенні, супроводжується гіршим прогнозом смертності та розвитку серцево-судинних ускладнень [58, 59]. При можливості може бути розглянутий автоматичний запис цілого ряду вимірів АТ в офісі (кабінеті лікаря) з ізоляцією пацієнта в окремому приміщенні в положенні сидячи для поліпшення відтворюваності [60], а також для того, щоб наблизити офісні значення АТ до показників, які отримують при денному AМАТ або ДМАТ [61], хоча дана методика в цілому забезпечує менше інформації. Вимірювання АТ завжди повинно супроводжуватися встановленням частоти серцевих скорочень, оскільки ці показники дозволяють незалежно прогнозувати серцево-судинну захворюваність або фатальні події при різних станах, включаючи артеріальну гіпертензію [62, 63]. Інструкції щодо правильного офісного вимірювання АТ наведені в табл. 5.
3.1.2. Позаофісний АТ
Основною перевагою моніторингу АТ поза кабінетом лікаря є те, що він забезпечує велику кількість вимірювань АТ поза медичним середовищем, що є основою більш надійної оцінки фактичних значень АТ порівняно з офісним визначенням АТ. Позаофісний АТ звичайно оцінюється при АМАТ або ДМАТ і, як правило, самостійно. Кілька загальних принципів та зауважень справедливі і для цих двох видів моніторингу на додаток до рекомендацій з офісного вимірювання АТ [64–67]:
— пацієнту слід адекватно пояснити принципи процедури, у тому числі з усними та письмовими інструкціями; крім того, самостійне вимірювання АТ вимагає відповідної підготовки під наглядом лікаря;
— при інтерпретації результатів слід враховувати, що відтворюваність даних позаофісного вимірювання АТ більш точна при вимірюванні протягом 24 годин — середніх значення вдень та вночі, але менш точна при вимірюванні протягом коротших періодів впродовж 24 год [68] та для визначення більш складних і похідних параметрів моніторування;
— ДМАТ та АМАТ забезпечують дещо різну інформацію відносно АТ пацієнта та ризику, тож ці два методи слід розглядати як взаємодоповнюючі, а не конкурентні чи альтернативні. Відповідність значень при АМАТ та ДМАТ — від помірної до задовільної;
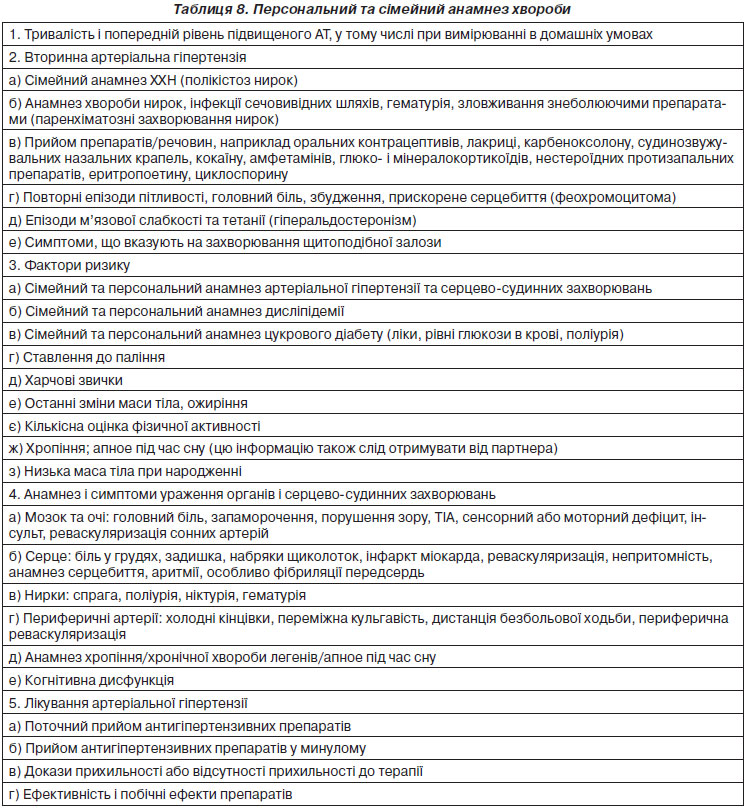
— значення офісного АТ, як правило, вищі, ніж значення, отримані в амбулаторних чи домашніх умовах, і різниця збільшується в міру збільшення офісного АТ. Порогові значення для визначення артеріальної гіпертензії при домашньому та амбулаторному вимірюваннях АТ відповідно до даних Робочої групи з моніторингу АТ ESH наведені в табл. 6 [64–67];
— пристрої повинні були оцінені та сертифіковані відповідно до міжнародних стандартизованих протоколів та потребують регулярного калібрування належним чином принаймні кожні 6 місяців. Перевірити статус валідації конкретної моделі сфігмоманометра можливо на відповідних спеціалізованих веб-сайтах.
3.1.2.1. Амбулаторний моніторинг АТ
3.1.2.1.1. Методологічні аспекти
Ряд методологічних аспектів було сформульовано Робочою групою ESH із моніторингу артеріального тиску [64, 65]. AМАТ виконується за допомогою портативного пристрою для вимірювання АТ, що зазвичай носять на пасивному (недомінантному) плечі протягом 24–25 год, дозволяє отримати інформацію про значення АТ під час повсякденної діяльності, а вночі — під час сну. Під час установки переносного пристрою різниця між початковими значеннями та значеннями артеріального тиску, отриманими оператором, не повинна перевищувати 5 мм рт.ст. У разі більшої різниці манжету AМАТ слід зняти та встановити заново. Пацієнта треба інформувати, що йому дозволяється займатися звичайною діяльністю, але він має утримуватися від інтенсивних фізичних навантажень, а під час нагнітання манжети треба припинити рухатися і говорити та тримати руку з манжетою на рівні серця. Пацієнта інструктують про необхідність внесення в щоденник інформації про симптоми та події, які можуть вплинути на рівень АТ, на доповнення до часу прийому медикаментів, харчування, відходження до сну та підйому. У клінічній практиці вимірювання часто проводяться із 15-хвилинними інтервалами протягом дня і кожні 30 хвилин протягом ночі; слід уникати надмірних інтервалів між вимірами АТ, оскільки вони знижують точність 24-годинної оцінки АТ [69]. Можна рекомендувати проведення вимірювань з однією і тією ж частотою вдень та вночі, наприклад кожні 20 хвилин. Після закінчення процедури вимірювання завантажуються в комп’ютер, що дозволяє виконати ряд додаткових аналізів. Щонайменше 70 % вимірів АТ під час денного та нічного періодів повинні бути задовільними: мінімум 14 дійсних (коректних) вимірювань протягом дня і не менше 7 вимірювань у нічний час; в іншому випадку моніторинг треба повторити. Оцінка артифіціальних вимірювань та аналіз некоректних значень є предметом наукового обговорення, але за наявності достатньої кількості вимірювань редагування не вважається необхідним, а видаленню підлягають тільки дуже грубі некоректні значення. Слід зазначити, що показники можуть бути неточними в разі нерегулярного серцевого ритму [70].
3.1.2.1.2. Денний, нічний та 24-годинний АТ
У клінічній практиці на додаток до візуальних графіків найбільш часто використовуються середні денне, нічне та 24-годинне значення АТ. Середній денний і нічний АТ можуть бути розраховані за даними щоденника на основі часу підйому і відходження до сну. Альтернативний метод полягає у використанні коротких фіксованих періодів часу, із яких періоди, коли пацієнт прокидається або лягає спати (що відрізняються в окремих пацієнтів), виключаються. Наприклад, було продемонстровано, що середні значення АТ з десятої ранку до восьмої вечора і з півночі до шостої ранку добре узгоджуються з фактичними значеннями АТ протягом періоду, коли пацієнт не спить, та сну [71], але були запропоновані інші короткі фіксовані періоди часу, наприклад із дев’ятої ранку до дев’ятої вечора і з першої ночі до шостої години ранку. У разі різних інтервалів вимірювань протягом дня і ночі, а також для обліку пропущених значень рекомендується використовувати середні 24-годинні значення АТ для інтервалів між послідовними зчитуваннями [72] або обчислювати середнє значення, виходячи з 24-годинних середніх значень, щоб уникнути завищення середнього значення 24-годинного АТ.
Співвідношення «нічний/денний АТ» являє собою співвідношення середніх значень нічного і денного АТ. АТ зазвичай зменшується протягом ночі, що визначається як дипер-ефект (від англ. dipper — занурення). Хоча ступінь нічного зниження АТ має нормальний розподіл в умовах популяції, загалом погоджено прийняти як довільне порогове значення для виявлення пацієнтів із дипер-ефектом, у яких нічне зниження АТ становить > 10 % від денних значень (співвідношення «денний/нічний АТ» < 0,9). Недавно були запропоновані нові категорії оцінки феномену нічного зниження АТ: відсутність зниження та підвищення нічного АТ (відношення > 1,0); помірне зниження (0,9 < відношення ≤ 1,0); зниження АТ (0,8 < відношення ≤ 0,9) та надмірне зниження АТ (відношення ≤ 0,8). При цьому слід мати на увазі, що відтворюваність значень нічного зниження АТ обмежена [73, 74]. Можливими причинами відсутності зниження АТ під час сну є порушення сну, обструктивне апное під час сну, ожиріння, надмірне вживання солі чутливими до солі пацієнтами, ортостатична гіпотензія, вегетативна дисфункція, ХХН, діабетична нейропатія та похилий вік.
3.1.2.1.3. Додатковий аналіз
Певну кількість додаткових показників можна отримати за допомогою реєстрації АМАТ [75–80]. До них відносяться: варіабельність АТ [75], ранкове підвищення АТ, [76, 77, 81], індекс часу (площі) гіпертензії [78] та індекс артеріальної жорсткості [79, 80]. Однак їх додаткова прогностична цінність поки що не визначена, і тому ці індекси слід розглядати як експериментальні, що не підлягають рутинному використанню в клінічній практиці. Деякі з цих індексів детально обговорюються в позиційних документах та рекомендаціях ESH [64, 65], включаючи інформацію щодо засобів, рекомендованих для програмного забезпечення ДМАТ у клінічній практиці, у тому числі необхідність стандартизованого клінічного звіту (Clinical report), інтерпретаційного звіту (Interpretative report) та тенденційного звіту (Trend report) для порівняння записів, отриманих протягом певного часу, та звіту про дослідження (Research report), що містить ряд додаткових параметрів, перерахованих вище.
3.1.2.1.4. Прогностичне значення амбулаторного АТ
Результати численних досліджень показали, що у хворих на артеріальну гіпертензію ГЛШ, збільшення каротидної ТІМ та інші маркери УО [8] більш тісно корелюють із рівнем амбулаторного АТ на відміну від офісного АТ [82, 83]. Більше того, було чітко продемонстровано, що середні 24-годинні значення АТ мають сильніший зв’язок із частотою розвитку ускладнень та фатальних подій на відміну від офісного АТ [84–87]. Є дослідження, результати яких продемонстрували, що точно виміряні значення офісного АТ мали прогностичну цінність, подібну до такої амбулаторного АТ [87]. Однак дані метааналізів опублікованих результатів обсерваційних досліджень та об’єднаного аналізу індивідуальних випадків [88–90] продемонстрували, що рівень амбулаторного АТ в цілому є більш чутливим предиктором ризику серцево-судинних захворювань, таких як коронарні ускладнення або фатальні події та інсульт, порівняно з офісним АТ. Перевага амбулаторного АТ була продемонстрована в загальній популяції, в осіб молодого та похилого віку, у чоловіків і жінок, у пацієнтів з артеріальною гіпертензією, які отримували та не отримували лікування, у пацієнтів з високим ризиком та в пацієнтів з ураженням нирок або серцево-судинним захворюванням [90–93]. Під час досліджень, у яких враховували денний та нічний АТ у тій же статистичній моделі, було виявлено, що нічний АТ є більш сильним предиктором на відміну від денного АТ [90, 94*]. Співвідношення «нічний/денний АТ» є значущим предиктором результату, але надає мало прогностичної інформації на додаток до 24-годинного моніторування АТ [94, 95]. При аналізі феномену зниження АТ під час сну найбільш узгодженим висновком є те, що частота серцево-судинних подій вища в пацієнтів із меншим зниженням нічного АТ, ніж у пацієнтів із більшим ступенем зниження [89, 91, 92, 95, 96]. Обмежена відтворюваність цього феномену призводить до низької надійності подібних результатів при невеликій різниці між групами з різним ступенем зниження АТ під час сну [89, 91, 92, 95]. У пацієнтів з екстремальним зниженням АТ під час сну може мати місце підвищений ризик інсульту [97]. Тим не менше дані відносно підвищеного серцево-судинного ризику в пацієнтів з екстремальним зниженням АТ під час сну не є чітко доведеними [89, 95], отже, клінічне значення цього явища залишається невстановленим.
3.1.2.2. Домашній моніторинг АТ
3.1.2.2.1. Методологічні аспекти
Робоча група з моніторингу артеріального тиску ESH запропонувала низку рекомендацій щодо ДМАТ [66, 67]. Методика зазвичай передбачає самостійне вимірювання АТ, але в деяких пацієнтів може бути необхідною допомога навченого медичного персоналу або члена сім’ї. Використання наручних пристроїв на сьогодні не рекомендується, але воно може бути виправданим в огрядних пацієнтів з дуже великою окружністю плеча. Для діагностичної оцінки АТ слід вимірювати щодня принаймні впродовж 3–4 днів (бажано протягом 7 днів поспіль) уранці та ввечері. АТ вимірюється в тихій кімнаті, пацієнт знаходиться в положенні сидячи, спина і рука підтримуються; два вимірювання проводяться через 5 хв після відпочинку з інтервалом в 1–2 хвилини; результати заносять у стандартизований журнал відразу після кожного вимірювання. Однак значення АТ, повідомлені пацієнтом, не завжди можуть бути надійними, що можна компенсувати шляхом зберігання результатів у пристрої, обладнаному пам’яттю. Рівень домашнього АТ є середнім значенням цих записів, за винятком першого дня моніторингу. Телемоніторинг та використання смартфонів для ДМАТ можуть бути додатковою перевагою [98, 99]. Інтерпретація результатів завжди повинна виконуватися під пильним керівництвом лікаря.
Порівняно з офісним АТ ДМАТ дозволяє отримати цілий ряд вимірів протягом декількох днів або навіть більш тривалого періоду, причому у звичному для людини середовищі. Порівняно з амбулаторним АТ ДМАТ забезпечує вимірювання протягом тривалих періодів, а також міжденну варіабельність АТ, є дешевшим [100], більш доступними і легким у повторюваності. Однак на відміну від АМАТ ДМАТ не забезпечує вимірювання АТ під час звичайної рутинної активності та під час сну, а також проведення кількісної оцінки короткострокової варіабельності АТ [101].
3.1.2.2.2. Прогностичне значення домашнього АТ
Домашній АТ більш тісно пов’язаний з ураженням органів, асоційованих з артеріальною гіпертензією, ніж офісний АТ, зокрема ГЛШ [82, 83], а дані нещодавно проведених метааналізів кількох проспективних досліджень серед загальної популяції в ланці первинної допомоги та у хворих на артеріальну гіпертензію демонструють, що прогнозування серцево-судинної захворюваності та смертності значно краще при використанні домашнього АТ, ніж офісного АТ [102, 103]. Дані досліджень, у яких виконувалися як AМАТ, так і ДМАТ, демонструють, що домашній АТ щонайменше корелює з ураженням органів не гірше, ніж амбулаторний АТ [82, 83], а також те, що прогностичне значення домашнього АТ подібне до такого амбулаторного АТ після калібровки відповідно до віку і статі [104, 105].
3.1.3. «Артеріальна гіпертензія білого халата» (ізольована офісна гіпертензія) та прихована (ізольована амбулаторна) артеріальна гіпертензія
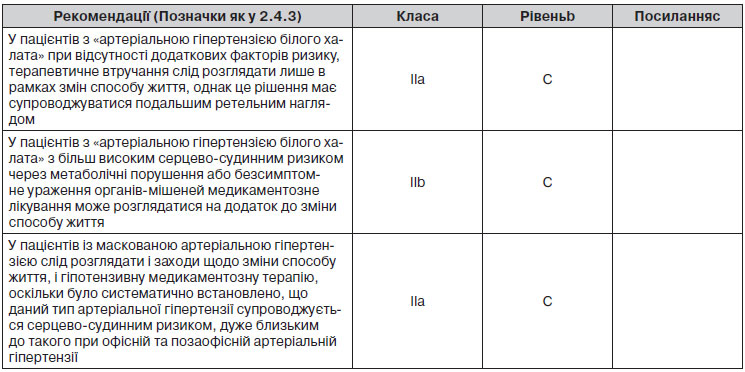
Офісний АТ, як правило, вищий від АТ, виміряного поза офісом, що було описано як тривожна відповідь і/або умовна відповідь на незвичайну ситуацію [106], при якій може відіграти роль регресія до середніх значень. Хоча різні чинники можуть впливати на офісні та позаофісні значення АТ [107], різницю між офісним та позаофісним АТ зазвичай називають, хоча й трохи неправильно [107, 108], «ефектом білого халата», тоді як «гіпертензію білого халата» або «ізольовану офісну гіпертензію», або «ізольовану лікарняну гіпертензію» відносять до стану, при якому АТ підвищується в кабінеті лікаря при повторних відвідуваннях та нормалізується поза кабінетом при АМАТ або ДМАТ. Навпаки, АТ може бути нормальним в офісі і патологічно високим поза медичним середовищем, що називається «прихованою» або «ізольованою амбулаторною гіпертензією». Терміни «істинна» або «стійка нормотензія» та «стійка гіпертензія» використовуються, коли обидва типи вимірювання артеріального тиску, відповідно, є нормальними або патологічними. У той час як порогове значення для офісного АТ традиційно становить 140/90 мм рт.ст., у більшості досліджень «артеріальної гіпертензії білого халата» або «маскованої артеріальної гіпертензії» використовувалися порогові значення 135/85 мм рт.ст. для позаофісного денного або домашнього АТ і 130/80 мм рт.ст. — для 24-годинного вимірювання АТ. Слід зазначити, що існує лише помірне узгодження між визначеннями «артеріальної гіпертензії білого халата» або «прихованої артеріальної гіпертензії», що діагностуються при AМАТ або ДМАТ [101]. Рекомендується залишити терміни «артеріальна гіпертензія білого халата» і «маскована артеріальна гіпертензія» для визначення пацієнтів, які не приймають антигіпертензивну терапію.
3.1.3.1. «Артеріальна гіпертензія білого халата»
Згідно з даними чотирьох популяційних досліджень, загальна поширеність «артеріальної гіпертензії білого халата» в середньому становила 13 % (діапазон 9–16 %), а це становило близько 32 % (діапазон 25–46 %) серед хворих на артеріальну гіпертензію, які взяли участь у дослідженнях [109]. Фактори, пов’язані з підвищеною поширеністю «артеріальної гіпертензії білого халата»: вік, жіноча стать та статус некурця. Поширеність менша у випадку ураження органів-мішеней або коли значення офісного АТ базуються на повторних вимірюваннях або при вимірюванні медичною сестрою чи іншим медичним працівником [110, 111]. Поширеність також пов’язана з рівнем офісного АТ. Наприклад, відсоток «артеріальної гіпертензії білого халата» становить приблизно 55 % при артеріальній гіпертензії 1-го ступеня і лише близько 10 % при 3-му ступені артеріальної гіпертензії [110]. Ураження органів-мішеней при «артеріальній гіпертензії білого халата» менш поширене на відміну від стійкої гіпертензії, а дані проспективних досліджень одностайно продемонстрували, що «артеріальна гіпертензія білого халата» також є причиною серцево-судинних подій [105, 109, 112, 113]. Питання відносно того, чи можна осіб з «артеріальною гіпертензією білого халата» віднести до групи пацієнтів з істинно нормальним артеріальним тиском, залишається відкритим, оскільки в деяких дослідженнях було виявлено, що довгостроковий серцево-судинний ризик цього стану є проміжним між такими для стійкої гіпертензії та істинної нормотензії [105], у той час як, за даними метааналізів, «артеріальна гіпертензія білого халата» та істинна нормотензія при стандартизації за віком, статтю та іншими коваріатами істотно не відрізнялися за прогнозом [109, 112, 113]. Існує можливість того, що оскільки пацієнти з «артеріальною гіпертензією білого халата» нерідко отримують лікування, зниження клінічного АТ веде до зниження частоти серцево-судинних подій [112]. Інші напрямки для обговорення в осіб з «артеріальною гіпертензією білого халата» (порівняно з особами з істинною нормотензією): 1) значення позаофісного АТ вищі [105, 109]; 2) безсимптомне ураження органів, таке як ГЛШ, може бути більш частим [114]; 3) «артеріальна гіпертензія білого халата» також є умовою для проявів метаболічних факторів ризику та довгострокового ризику вперше виявленого цукрового діабету та прогресування до виникнення стійкої артеріальної гіпертензії [115, 116]. Рекомендується підтвердження діагнозу «артеріальна гіпертензія білого халата» протягом 3–6 місяців із подальшим ретельним наглядом та обстеженням, у тому числі повторне виконання позаофісного вимірювання АТ (див. розділ 6.1).
3.1.3.2. Маскована артеріальна гіпертензія
У популяційних дослідженнях поширеність маскованої артеріальної гіпертензії у середньому становить близько 13 % (діапазон 10–17 %) [109]. Порівняно з офісним АТ до підвищення позаофісного АТ може призвести ряд чинників, таких як молодий вік, чоловіча стать, куріння, споживання алкоголю, фізична активність, артеріальна гіпертензія, викликана фізичними вправами, тривожний стан, стрес на роботі, ожиріння, цукровий діабет, ХХН та сімейний анамнез артеріальної гіпертензії. Поширеність маскованої гіпертензії вище у випадках, коли рівень офісного АТ знаходиться у високому нормальному діапазоні [117]. Маскована артеріальна гіпертензія часто пов’язана з іншими факторами ризику, безсимптомним ураженням органів та підвищеним ризиком розвитку цукрового діабету і стійкої артеріальної гіпертензії [114–119]. Метааналізи проспективних досліджень демонструють, що частота серцево-судинних подій в осіб із маскованою артеріальною гіпертензією приблизно у два рази вища, ніж в осіб з істинною нормотензією та подібна до такої при стійкій артеріальній гіпертензії [109, 112, 117]. Той факт, що маскована артеріальна гіпертензія досить часто залишається непоміченою та нелікованою, можливо, сприяє таким наслідкам. У хворих на цукровий діабет маскована артеріальна гіпертензія пов’язана із більшим ризиком розвитку нефропатії, особливо коли підвищення артеріального тиску відбувається в основному в нічний час [120, 121].
3.1.4. Клінічні показання до позаофісного вимірювання АТ
Сьогодні прийнято вважати, що позаофісне вимірювання АТ є важливим доповненням до звичайних вимірювань АТ в офісі, хоча останнє і сьогодні залишається золотим стандартом для скринінгу, діагностики та лікування артеріальної гіпертензії. Проте значимість перевіреного часом офісного вимірювання АТ балансує із його важливими обмеженнями, які призвели до збільшення рекомендацій щодо моніторингу АТ поза офісом, який відіграє важливу роль при артеріальній гіпертензії. Незважаючи на існування значних відмінностей між АМАТ та ДМАТ, вибір між цими двома методами буде в першу чергу залежати від доступності, легкості, вартості використання і при необхідності прихильності пацієнта. При первинному обстеженні пацієнта ДМАТ може бути більш придатним у разі надання первинної медичної допомоги, у той час як AМАТ — на етапі спеціалізованої медичної допомоги. Тим не менше рекомендується підтверджувати порогові або патологічні значення, отримані при ДМАТ, за допомогою АМАТ [122], який у даний час вважається референтним для позаофісного вимірювання АТ, з додатковою перевагою у вигляді нічних значень АТ. Крім того, більшість, якщо не всі пацієнти, мають бути ознайомлені з принципами самостійного вимірювання АТ із метою оптимізації подальшого спостереження, для якого ДМАТ є більш придатним, ніж АМАТ. Тим не менше самостійне проведення ДМАТ може виявитися неможливим через когнітивні порушення або фізичні обмеження або може бути протипоказане через тривожний або нав’язливий стан пацієнта. У цьому випадку більш прийнятним може виявитися АМАТ. Положення, визначені як клінічні показання для позаофісного моніторингу АТ з діагностичною метою, названі в табл. 7.
3.1.5. АТ під час фізичних вправ та лабораторного стресу
АТ збільшується при виконанні динамічних та статичних вправ, у результаті яких збільшення є більш вираженим для систолічного, ніж для діастолічного АТ [123]. Тестове навантаження зазвичай представлене динамічними вправами на велоергометрі або біговій доріжці. Примітно, що тільки систолічний АТ можна достовірно оцінити за допомогою неінвазивних методів. На сьогодні консенсусу відносно нормальної відповіді АТ під час динамічних вправ немає. Систолічний АТ ≥ 210 мм рт.ст. для чоловіків та ≥ 190 мм рт.ст. для жінок розглядається у ряді досліджень як артеріальна гіпертензія фізичного навантаження, але окрім останнього, використовуються й інші визначення гіперреакції АТ на фізичне навантаження [124, 125]. До того ж підвищення систолічного АТ при фіксованому субмаксимальному навантаженні пов’язане з початковим рівнем АТ до виконання вправ, віком, жорсткістю артерій та абдомінальним ожирінням, трохи сильніше в жінок, ніж у чоловіків та у нетренованих людей, ніж у тренованих [123–127]. Більшість досліджень (але не всі) продемонстрували, що надмірне підвищення АТ під час вправ прогнозує розвиток артеріальної гіпертензії в суб’єктів із нормальним артеріальним тиском незалежно від значення АТ у спокої [123, 124, 128]. Проте тестування з навантаженням для прогнозування розвитку артеріальної гіпертензії в майбутньому не рекомендується через низку обмежень, таких як відсутність стандартизації методології та визначень. Крім того, немає одностайної думки щодо зв’язку АТ під час навантаження з ураженням органів, таким як ГЛШ, після стандартизації з урахуванням рівня АТ у спокої та інших коваріат, в осіб як із нормотензією, так і у хворих на артеріальну гіпертензію [123, 124]. Також прогностична значимість результатів АТ під час навантаження не є суперечливою [125], що може бути пов’язане зі зміною під час динамічного навантаження гемодинамічних компонентів АТ у протилежних напрямках: системний судинний опір знижується, у той час як серцевий викид збільшується. Цілком імовірно, що вирішальним прогностичним фактором є недостатнє зниження системного судинного опору під час навантаження, пов’язане із структурними патологічними змінами артерій і артеріол [123, 129]. Чи трансформується порушена артеріальна дилатація в надмірне підвищення артеріального тиску, принаймні частково може залежати від серцевого викиду. В осіб із нормотензією та м’якою аретріальною гіпертензією з адекватним збільшенням серцевого викиду надлишкова реакція АТ прогнозує гірші довгострокові результати [125, 130]. У разі нормального АТ спокою викликану фізичним навантаженням артеріальну гіпертензію можна вважати показанням до АМАТ через її асоціацію з маскованою артеріальною гіпертензією [131]. З іншого боку, коли артеріальна гіпертензія пов’язана із серцевою дисфункцією і недостатнім збільшенням серцевого викиду при фізичних навантаженнях, прогностичне значення АТ під час навантаження може бути втрачене [129]. Нарешті, більш високий АТ під час фізичного навантаження може навіть супроводжуватися кращим прогнозом, наприклад у 75-річної особи [132], у пацієнтів із підозрою на захворювання серця [133] або із серцевою недостатністю [134], у яких більш високий АТ під час навантаження свідчить про відносно збережену систолічну функцію серця [125]. Таким чином, у підсумку загалом результати ставлять під сумнів клінічну значимість вимірювання АТ під час навантажень із діагностичною та прогностичною метою в пацієнтів з артеріальною гіпертензією. Тим не менше тестування з навантаженням корисне як загальний прогностичний показник із використанням фізичних можливостей і даних ЕКГ, а патологічна відповідь АТ може служити підставою для АМАТ.
Ряд психічних стрес-тестів із виконанням завдань математичного, технічного або вирішувального характеру було запропоновано для того, щоб завдяки індукованому стресу викликати підвищення АТ [123]. Тим не менше ці лабораторні стрес-тести в цілому не відображають реальної ситуації і не стандартизовані, мають обмежену відтворюваність, а кореляція між відповідями АТ на різні подразники обмежена. Крім того, результати незалежних зв’язків відповідей АТ на різні типи подразників із подальшим розвитком гіпертензії є суперечливими й у випадках, коли вони були достовірними, додаткові причинні зв’язки були, як правило, невеликими [123, 135]. Нещодавно проведений метааналіз показав, що велика чутливість до гострого психічного стресу має негативний вплив на майбутній серцево-судинний ризик — комбінацію підвищеного АТ, артеріальної гіпертензії, ГЛШ, субклінічного атеросклерозу і клінічних серцевих подій [136]. У цілому результати показують, що вимірювання АТ під час психічних стрес-тестів на сьогодні не є клінічно корисним.
3.1.6. Центральний АТ
Вимірювання центрального АТ викликає у хворих на артеріальну гіпертензію все більший інтерес завдяки його прогностичному значенню для оцінки ризику розвитку серцево-судинних подій і диференційного ефекту антигіпертензивних препаратів порівняно з плечовим АТ. Форма хвилі артеріального тиску є складовою хвилі, яка біжить уперед, створюваної скороченням шлуночків, та відбитої хвилі [137]. Центральний АТ слід визначати на центральному рівні, тобто на рівні висхідної аорти, бо він відображає справжнє навантаження на серце, мозок, нирки і великі артерії. Явище відбиття хвилі може бути визначено кількісно за допомогою індексу аугментації, що визначається як різниця між другим і першим систолічними піками на кривій аортального пульсу й виражається у відсотках пульсового тиску, переважно з поправкою на частоту серцевих скорочень. У зв’язку з варіабельністю накладення вхідних та відбитих хвиль тиску вздовж артеріального дерева аортальний систолічний і пульсовий тиск можуть відрізнятися від рівня традиційно вимірюваного артеріального тиску на плечовій артерії. Упродовж останніх років були розроблені кілька методів для оцінки центрального систолічного АТ або пульсового тиску від плечової хвилі тиску, у тому числі апланаційна тонометрія та трансферна функція. Вони були критично розглянуті в консенсусному документі провідними світовими експертами [138].
Ранні епідеміологічні дослідження у 2000-х роках показали, що центральний індекс аугментації та пульсовий тиск, виміряні безпосередньо за допомогою каротидного тонометра, виявилися незалежними предикторами загальної та серцево-судинної смертності в пацієнтів із термінальною стадією ХНН [139]. За даними недавнього метааналізу [140], це підтвердилося в деяких популяціях хворих. Однак додаткова прогностична цінність центрального АТ перед плечовим АТ виявилася або граничною, або статистично недостовірною в більшості досліджень [140].
Таким чином, сьогоднішні рекомендації, як і попередні [21, 41], демонструють погляд на те, що хоча вимірювання центрального АТ та індексу аугментації становить великий інтерес для механістичного аналізу в патофізіології, фармакології і терапії, існує потреба в проведенні нових досліджень, перш ніж рекомендувати їх для рутинного клінічного використання. Єдиним винятком може бути ізольована систолічна артеріальна гіпертензія в молодих осіб, у деяких із них підвищений систолічний АТ на рівні плеча пов’язаннй із феноменом посилення хвилі центрального тиску, у той час як рівень центрального АТ залишається нормальним [142].
3.2. Історія хвороби
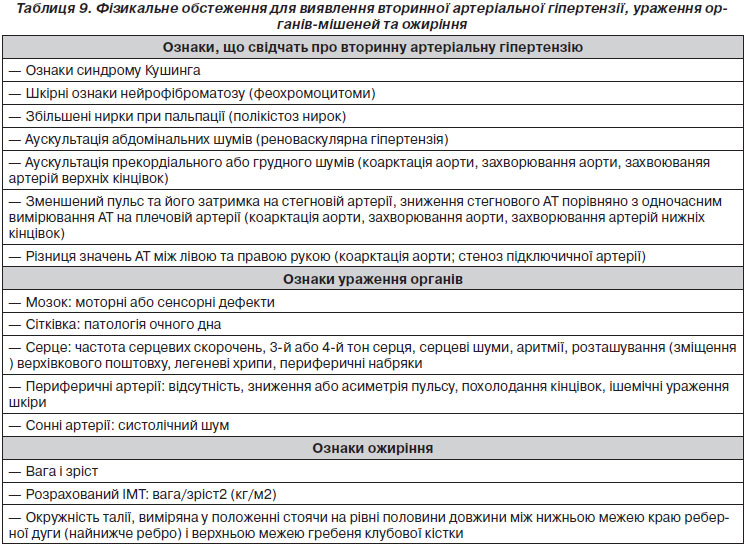
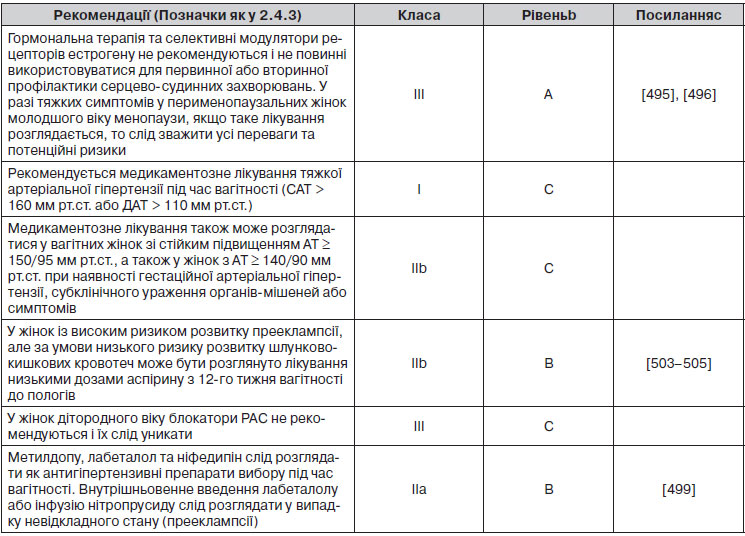
Історія хвороби повинна враховувати час першого встановлення діагнозу артеріальної гіпертензії, дані щодо поточних та минулих вимірювань АТ, а також поточний та в минулому прийом антигіпертензивних препаратів. У молодих пацієнтів та в пацієнтів із сімейною історією артеріальної гіпертензії слід звернути особливу увагу на вторинні причини артеріальної гіпертензії, у тому числі випадкове споживання речовин, які підвищують АТ. Жінок слід розпитати про артеріальну гіпертензію, пов’язану з вагітністю. Артеріальна гіпертензія призводить до підвищеного ризику ниркових та серцево-судинних ускладнень (ІХС, серцева недостатність, інсульт, ЗПА, серцево-судинна смерть), особливо при наявності супутніх захворювань. Таким чином, ретельний збір анамнезу ССЗ слід проводити для всіх пацієнтів, що дозволяє оцінити глобальний серцево-судинний ризик, у тому числі для виявлення супутніх захворювань, таких як цукровий діабет, клінічних ознак або анамнезу серцевої недостатності, ІХС або ЗПА, клапанних вад серця, серцебиття, синкопальних епізодів, неврологічних розладів з акцентом на інсульт і ТІА. Анамнез ХХН має включати тип і тривалість захворювання нирок. Слід шукати докази паління, дисліпідемії. Сімейний анамнез передчасної артеріальної гіпертензії та/або передчасних серцево-судинних захворювань є першим важливим показником сімейної (генетичної) схильності до артеріальної гіпертензії та серцево-судинних захворювань і може потребувати виконання генетичних тестів за клінічними показаннями. Подробиці щодо сімейного і медичного анамнезу наведені в табл. 8.
3.3. Фізикальне обстеження
Фізикальне обстеження має на меті встановлення або верифікацію діагнозу артеріальної гіпертензії, встановлення поточних значень АТ, скринінг вторинних причин артеріальної гіпертензії, а також уточнення загального серцево-судинного ризику. АТ слід вимірювати згідно з рекомендаціями, наведениму в розділі 3.1.1, а для підтвердження діагнозу артеріальної гіпертензії вимірювання слід повторити. Принаймні один раз АТ необхідно вимірювати на обох руках, а при підтвердженні наявності різниці між рівнем АТ на руках (систолічного АТ > 20 мм рт.ст. і/або діастолічного АТ > 10 мм рт.ст.) слід продовжити обстеження з метою виявлення судинної патології. Усім пацієнтам слід виконати аускультацію серця, сонних і ниркових артерій. Наявність шумів зумовлює необхідність додаткового обстеження (ультразвукове дослідження сонних артерій, ехокардіографія, ультразвукове дослідження ниркових судин залежно від локалізації шуму). Зріст, масу тіла та окружність талії слід вимірювати в положенні пацієнта стоячи, після розрахувати ІМТ. Пальпаторне дослідження пульсу, аускультація серця можуть виявити аритмію. У всіх пацієнтів частоту серцевих скорочень слід вимірювати у стані спокою. Підвищення частоти серцевих скорочень вказує на підвищений ризик серцевих захворювань. Нерегулярний пульс має викликати підозру щодо фібриляції передсердь, включаючи приховану фібриляцію передсердь. Подробиці щодо фізикального обстеження наведені в табл. 9.
3.4. Підсумки рекомендацій щодо вимірювання артеріального тиску, збору анамнезу та фізикального обстеження
3.5. Лабораторні дослідження
Лабораторні дослідження спрямовані на виявлення доказів наявності додаткових факторів ризику, пошук вторинної артеріальної гіпертензії, а також для визначення відсутності або наявності ураження органів. Розпочинати слід з найпростіших досліджень із переходом до більш складних в міру необхідності. Подробиці щодо лабораторних досліджень узагальнені в табл. 10.
3.6. Генетика
Позитивний сімейний анамнез є частим явищем у хворих на артеріальну гіпертензію, при цьому спадковість коливається від 35 до 50 % у більшості досліджень [145]; також спадковість була підтверджена і при амбулаторному моніторуванні АТ [146]. Було описано кілька рідких моногенних форм артеріальної гіпертензії під назвами глюкокортикоїд-курабельного гіперальдостеронізму, синдрому Ліддла тощо, при яких патогенез артеріальної гіпертензії та кращий спосіб лікування повністю зумовлюється мутацією одного гена [147]. Есенціальна артеріальна гіпертензія є досить гетерогенним захворюванням з багатофакторною етіологією. Дані кількох повногеномних досліджень асоціацій та їх метааналізу вказують на 29 поліморфізмів одиночних нуклеотидів, які пов’язані з систолічним і/або діастолічним АТ [148]. Ці дані можуть стати корисними для систем оцінки ризику УОМ.
3.7. Пошук безсимптомних уражень органів
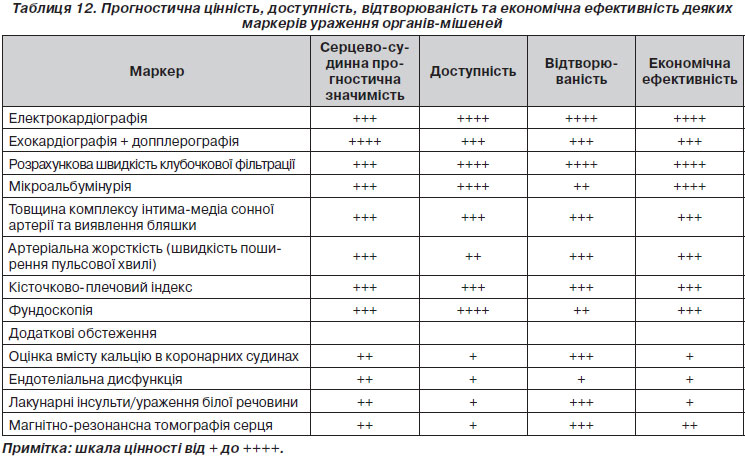
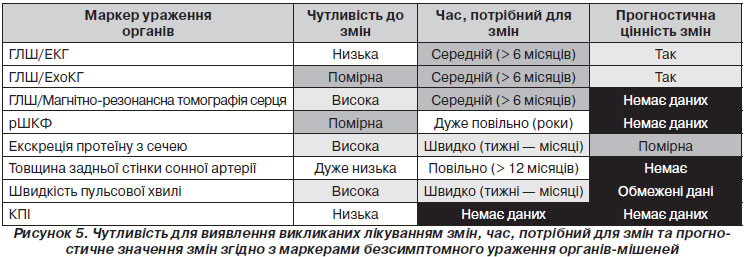
Зважаючи на значимість безсимптомного ураження органів як проміжного етапу в розвитку судинних захворювань та детермінанти загального серцево-судинного ризику, ознаки ураження органів слід ретельно шукати (при наявності показань) за допомогою відповідних методів (табл. 10). Слід зазначити, що велика кількість доказових даних тепер доступна щодо вкрай важливої ролі безсимптомних уражень органів у визначенні серцево-судинного ризику в осіб з підвищеним АТ та без нього. Той факт, що будь-який із чотирьох маркерів ураження органів (мікроальбумінурія, підвищення ШПХ, ГЛШ та каротидні бляшки) дозволяє прогнозувати серцево-судинну смертність незалежно від SCORE, стратифікація є відповідним аргументом на користь використання оцінки ураження органів у повсякденній клінічній практиці [51–53], хоча й залишається бажаним отримання додаткових даних у більш масштабних дослідженнях у різних популяціях. Слід також зазначити, що ризик підвищується при зростанні кількості уражених органів [51].
3.7.1. Серце
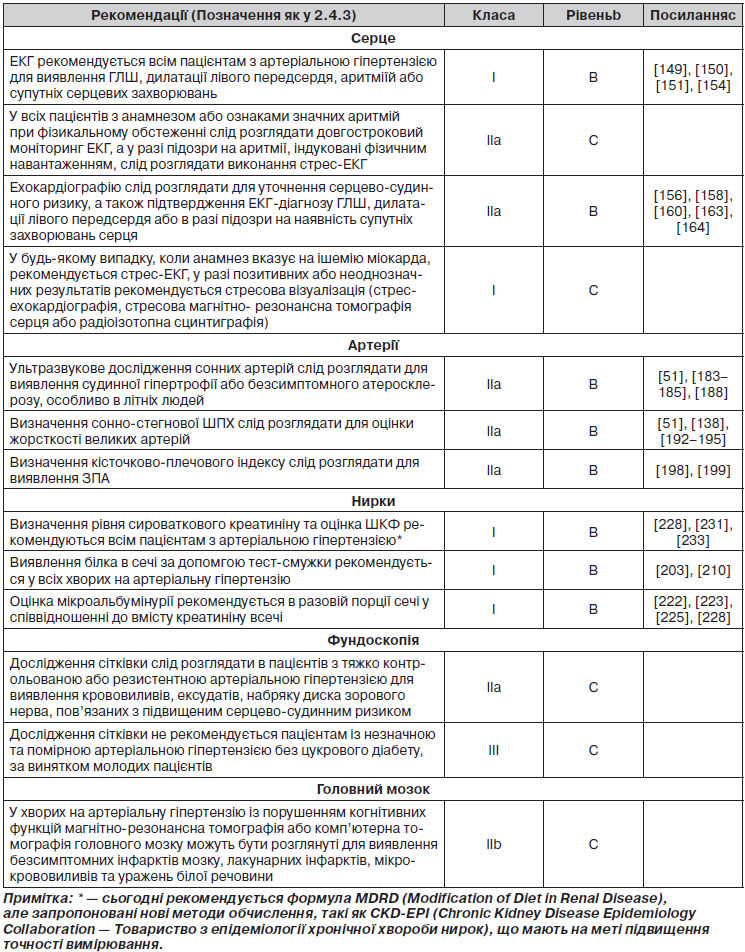
3.7.1.1. Електрокардіографія
ЕКГ у 12 відведеннях має бути частиною рутинного обстеження всіх пацієнтів з артеріальною гіпертензією. Чутливість методу у виявленні ГЛШ є низькою, тим не менше в обсерваційних та клінічних дослідженнях було виявлено, що визначення ГЛШ за допомогою індекса Соколова — Лайона (SV1 + RV5 > 3,5 мВ), модифікованого індексу Соколова — Лайона (найбільший зубець S + найбільший зубець R > 3,5 мВ), RaVL > 1,1 мВ або вольтажний індекс тривалості Корнелла (> 244 мВ • мс) є незалежним предиктором ризику серцево-судинних подій [149]. Відповідно, дані ЕКГ є цінними, принаймні у пацієнтів віком понад 55 років [150, 151]. ЕКГ також може бути використана для виявлення ознак перевантаження шлуночків, або їх перевантаження, або дилатації, що вказує на більш серйозний ризик [149, 150, 152], ішемії міокарда, порушення провідності, дилатації лівого передсердя й аритмій, включаючи фібриляцію передсердь. 24-годинний холтерівський моніторинг ЕКГ показаний при підозрі на наявність аритмій та епізодів ішемії. Фібриляція передсердь у пацієнтів з артеріальною гіпертензією є дуже частою [153, 154] та поширеною причиною серцево-судинних ускладнень, особливо інсульту [153]. Раннє виявлення фібриляції передсердь сприятиме профілактиці інсультів шляхом ініціювання відповідної терапії антикоагулянтами за показаннями.
3.7.1.2. Ехокардіографія
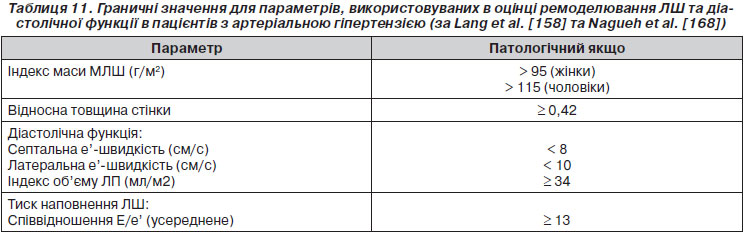
Ехокардіографія є більш чутливим, хоча і не позбавленим технічних обмежень методом порівняно з рутинною електрокардіографією в діагностиці ГЛШ [155] і є корисною для уточнення серцево-судинного ризику та ризику ураження нирок [156, 157]. Ехокардіографія може допомогти в більш точній стратифікації загального ризику і визначенні тактики лікування [158]. Належна оцінка стану ЛШ у пацієнтів з артеріальною гіпертензією включає лінійні виміри товщини міжшлуночкової перегородки та задньої стінки, а також внутрішнього кінцево-діастолічного розміру. Якщо вимірювання ММЛШ, індексовані до розміру тіла, дозволяють виявити ГЛШ, то відносна товщина стінки або співвідношення «стінка/радіус» (2 ґ задня стінка/кінцево-діастолічний діаметр) дозволяє оцінити геометрію (концентричний або ексцентричний тип). Розрахунок ММЛШ сьогодні слід проводити за формулою Американського товариства ехокардіографії (American Society of Echocardiography) [159]. Хоча зв’язок між ММЛШ і серцево-судинним ризиком є постійним, порогові значення 95 г/м2 для жінок і 115 г/м2 для чоловіків широко використовуються як порогові для оцінки ГЛШ [159]. Індексація ММЛШ до зросту (коли використовується величина росту в степені 1,7 або 2,7 відповідно до алометричної шкали [160, 161]) може бути розглянута у пацієнтів із надмірною масою тіла та ожирінням з метою порівняння величини ММЛШ до розмірів тіла та уникнення гіподіагностики ГЛШ [159]. Нещодавно було показано, що оптимальним методом є алометричне масштабування за зростом до експоненти 1,7 (г/м1,7) і що для чоловіків і жінок слід використовувати різні порогові значення [160]. Масштабування ГЛШ за експонентною зросту 2,7 може привести до переоцінки в осіб малого зросту і недооцінки в осіб високого зросту [160]. Як концентрична (відносна товщина стінки > 0,42 з підвищеною ММЛШ), так і ексцентрична ГЛШ (відносна товщина стінки ≤ 0,42 з підвищеною ММЛШ) та концентричне ремоделювання (відносна товщина стінки > 0,42 з нормальною ММЛШ) дозволяють прогнозувати підвищену частоту серцево-судинних захворювань, але концентрична ГЛШ є найсильнішим предиктором підвищеного ризику [162–164].
Артеріальна гіпертензія пов’язана із змінами розслаблення і наповнення ЛШ, визначених як діастолічна дисфункція. Індукована артеріальною гіпертензією діастолічна дисфункція пов’язана з концентричною геометрією лівого шлуночка і може сама по собі викликати симптоми/ознаки серцевої недостатності, навіть коли ФВ залишається нормальною (серцева недостатність із збереженою ФВ) [165]. Допплерівська спектральна оцінка трансмітрального кровотоку дозволяє провести кількісну оцінку патології наповнення та прогнозувати подальшу серцеву недостатність [166] і загальну смертність [167], але не є достатньою для повної стратифікації клінічного гіпертензивного статусу та прогнозу [166, 167]. Згідно з останніми ехокардіографічними рекомендаціями [168] допплерівську спектральну оцінку трансмітрального кровотоку слід комбінувати з імпульсною тканинною допплерографією кільця мітрального клапана. Зменшення ранньої діастолічної швидкості (е’), отриманої при тканинній допплерографії, є типовим для гіпертензивного ураження серця і часто септальна е’ зменшується значніше порівняно з латеральною е’. Діагностика та класифікація діастолічної дисфункції базується на показнику е’ (середнє значення для септальної та латеральної частин мітрального кільця) і додаткових вимірах, включаючи співвідношення трансмітральної Е та е’ (співвідношення E/е’) та розміру лівого передсердя [168]. Така градація є важливим предиктором загальної смертності за даними великого епідеміологічного дослідження [169]. Значення e’-швидкості та співвідношення Е/е’ значно залежали від віку і дещо менше від статі [170]. Співвідношення Е/е’ дозволяє виявити збільшення тиску наповнення ЛШ. Прогностичне значення е’-швидкості визнається в умовах артеріальної гіпертензії [171], а порогове значення співвідношення E/е’ ≥ 13 [168] у пацієнтів з артеріальною гіпертензією було пов’язане з підвищеним кардіальним ризиком незалежно від величини ММЛШ і відносної товщини стінки [171]. Визначення дилатації лівого передсердя може надати додаткову інформацію і є необхідною умовою для діагностики діастолічної дисфункції. Розмір лівого передсердя найкраще оцінювати за допомогою його індексованого об’єму — ОЛПi [159]. Було продемонстровано, що показник ОЛПі ≥ 34 мл/м2 є незалежним предиктором смерті, серцевої недостатності, фібриляції передсердь та ішемічного інсульту [172].
Нормальні діапазони й порогові значення ключових ехокардіографічних параметрів для гіпертензивного ураження серця наведені в табл. 11. Найбільш часто використовувані масштабування для оцінки ГЛШ при артеріальній гіпертензії полягають у розподілі ММЛШ за ППТ, що таким чином значно зменшує вплив на ММЛШ розмірів тіла та ожиріння. Незважаючи на те, що в основному показники були отримані в різних контрольних дослідницьких популяціях з очевидною можливістю похибки, ці параметри, рекомендовані Американським товариством ехокардіографії (American Society of Echocardiography)та Європейською асоціацією ехокардіографії (American Society of Echocardiography), використовуються в більшості закладів, що займаються ехокардіографією. Дані ехокардіографії з великих загальних популяцій різних національностей будуть доступні найближчим часом.
Для оцінки субклінічної систолічної дисфункції метод спекл-трекінг-ехокардіографії [173] дозволяє провести кількісну оцінку контрактильної функції впродовж довгої вісі (поздовжня деформація) та допомагає виявити ранню субклінічну систолічну дисфункцію в пацієнтів з уперше діагностованою артеріальною гіпертензією без ГЛШ [174]. Проте оцінка систолічної функції ЛШ при гіпертензивному ураженні серця не додає прогностичної інформації до уже визначеної при обчисленні величини ММЛШ, принаймні в умовах нормальної ФВ.
У клінічній практиці ехокардіографію слід розглядати для хворих на артеріальну гіпертензію в різних клінічних умовах і з різними цілями: у хворих на артеріальну гіпертензію при помірному загальному серцево-судинному ризику ехокардіографія дозволяє уточнити оцінку ризику шляхом визначення ГЛШ, не виявлену при ЕКГ; у хворих на артеріальну гіпертензію з ЕКГ-ознаками ГЛШ ехокардіографія дозволяє більш точно провести кількісну оцінку гіпертрофії, а також визначити її геометрію та ризик; у хворих на артеріальну гіпертензію з серцевими симптомами ехокардіографія може допомогти в діагностиці основного захворювання. Очевидно, що ехокардіографія, включаючи оцінку висхідної частини аорти та судин, може мати істотне діагностичне значення в більшості пацієнтів з артеріальною гіпертензією і в ідеалі має бути рекомендована у всіх пацієнтів з артеріальною гіпертензію при первинному огляді. Тим не менше більш широке або обмежене використання залежатиме від доступності та вартості даного методу.
3.7.1.3. Магнітно-резонансна томографія серця
Магнітно-резонансну томографію серця слід розглядати для оцінки розміру і маси ЛШ при технічній неможливості виконання ехокардіографії, а також у випадках, коли візуалізація феномену відстроченого контрастування міокарда (спеціальний метод виявлення рубцевого ураження серця при ІХС. — Прим. наук. ред.) може мати значення для вибору терапії [175, 176].
3.7.1.4. Ішемія міокарда
У хворих на артеріальну гіпертензію з ГЛШ для діагностики ішемії міокарда зарезервовані спеціальні процедури [177]. Діагностика ішемії міокарда особливо складна, тому що артеріальна гіпертензія знижує специфічність електрокардіографічного дослідження з фізичним навантаженням та перфузійної сцинтиграфії [178]. Тест із фізичним навантаженням, результати якого демонструють нормальну аеробну здатність та відсутність значних змін на ЕКГ, має прийнятну негативну прогностичну цінність у пацієнтів без значних симптомів, які вказують на обструктивну ІХС. У випадках коли результати тесту є позитивними або такими, що не підлягають інтерпретації та дають неоднозначні зміни ЕКГ для надійної ідентифікації ішемії міокарда, виправданими є методи візуалізації індукованої ішемії, такі як перфузійна сцинтиграфія [179], стрес-ехокардіографія [180] або стресова магнітно-резонансна томографія серця [178]. Стрес-індуковані порушення рухливості стінки є високоспецифічними для оцінки стенозу епікардіальних коронарних артерій, виявленого при ангіографії, тоді як порушення перфузії міокарда часто зустрічаються при ангіографічно нормальних коронарних артеріях при асоціації з ГЛШ та/або захворюваннях коронарних мікросудин [177]. Для диференціації обструктивної ІХС (зменшення коронарного резерву + індукована патологія рухливості стінки) з ізольованим пошкодженням коронарної мікроциркуляції (зниження коронарного резерву без порушення рухливості стінки) нещодавно була запропонована подвійна ехокардіографічна візуалізація порушень регіональної рухливості стінки та трансторакальної допплерографії для визначення резерву коронарного кровотоку лівої передньої низхідної артерії [180]. Було продемонстровано, що резерв коронарного кровотоку ≤ 1,91 має незалежне прогностичне значення при артеріальній гіпертензії [181, 182].
3.7.2. Кровоносні судини
3.7.2.1. Сонні артерії
Було продемонстровано, що ультразвукове дослідження сонних артерій із вимірюванням ТІМ та/або визначенням наявності бляшок дозволяє прогнозувати частоту як інсульту, так і інфаркту міокарда незалежно від традиційних факторів серцево-судинного ризику [51, 183–186]. Це справедливо і для величини ТІМ, визначеної на рівні біфуркації сонної артерії (що відображає в першу чергу атеросклеротичний процес), і для величини ТІМ на рівні загальної сонної артерії (що відображає в першу чергу судинну гіпертрофію). Зв’язок між ТІМ сонних артерій і серцево-судинними ускладненнями є постійним, і визначення порогового значення для високого серцево-судинного ризику досить умовне. Хоча значення ТІМ сонних артерій > 0,9 мм були прийняті як консервативна оцінка виявлених структурних порушень артерій у рекомендаціях 2007 року [2], порогове значення для визначення високого серцево-судинного ризику було вище у літніх пацієнтів, які брали участь у дослідженні Cardiovascular Health Study [184], та в пацієнтів середнього віку, які брали участь в дослідженні European Lacidipine Study on Atherosclerosis (ELSA) [186] (1,06 і 1,16 мм відповідно). Наявність бляшки можна визначити за показником ТІМ ≥ 1,5 мм або при локальному збільшенні товщини на 0,5 мм або 50 % від рівня ТІМ оточуючих ділянок судини [187]. Хоча наявність бляшки має сильне незалежне прогностичне значення для серцево-судинних подій [51, 183–185, 188], у дослідженні Atherosclerosis Risk In Communities (ARIC) наявність бляшки та збільшеної ТІМ сонних артерій була малоінформативною в прогнозуванні ризику серцево-судинних ускладнень і рекласифікації пацієнтів в іншу категорію ризику [185]. У недавньому систематичному огляді був зроблений висновок, що перш за все прогностична цінність додаткового каротидного скринінгу може бути знайдена в безсимптомних осіб із помірним ризиком [189].
3.7.2.2. Швидкість поширення пульсової хвилі
Збільшення жорсткості великих артерій та феномену відбиття пульсової хвилі визначені як найбільш важливі патофізіологічні детермінанти розвитку ізольованої систолічної артеріальної гіпертензії та збільшення пульсового тиску зі старінням [190]. Визначення ШПХ на ділянці між сонною та стегновою артеріями (каротидно-феморальна) є золотим стандартом для вимірювання жорсткості аорти [138]. Хоча зв’язок між жорсткістю аорти та подіями є постійним, порогове значення > 12 м/с було запропоноване у 2007 році рекомендаціями ESH/ЕSC [2] як консервативна оцінка істотних змін функції аорти у хворих на артеріальну гіпертензію середнього віку. У нещодавно сформованому консенсусі експертів [191] це порогове значення було скориговане до 10 м/с з урахуванням того, що справжня анатомічна відстань, яку проходить пульсова хвиля, на 20 % коротша від відстані, виміряної між сонною та стегновою артеріями (тобто 0,8 ґ 12 м/с або 10 м/с). Жорсткість аорти має незалежне прогностичне значення для фатальних і нефатальних серцево-судинних ускладнень у хворих на артеріальну гіпертензію [192, 193]. Додаткове значення ШПХ поза традиційними факторами ризику, у тому числі SCORE та шкали Framingham, було визначено кількісно в ряді досліджень [51, 52, 194, 195]. Крім того, при вимірюванні артеріальної жорсткості значна частина пацієнтів з помірним ризиком могла б бути рекласифікована до груп із більш високим чи низьким ризиком ССЗ [51, 195, 196].
3.7.2.3. Кісточково-плечовий індекс
Кісточково-плечовий індекс може бути виміряний або за допомогою автоматизованого пристрою, або з використанням безперервної хвильової допплерографії та сфігмоманометра. Низький КПІ (< 0,9) свідчить про ЗПА і про виражений атеросклероз [197] і має прогностичне значення для ризику серцево-судинних подій [198]. Наявність низького КПІ була пов’язана з приблизно удвічі більшими показниками 10-річної серцево-судинної смертності та частоти основних коронарних подій порівняно із загальною частотою в кожній категорії хворих, класифікованих за Фремінгемською шкалою ризику [198]. Крім того, при проспективному спостереженні було встановлено, що навіть безсимптомне ЗПА, діагноз якого встановлювався на підставі низького КПІ, у чоловіків пов’язане із збільшенням серцево-судинної захворюваності та фатальних подій до 20 % протягом наступних 10 років [198, 199]. Тим не менше КПІ є найбільш корисним для виявлення ЗПА у осіб з високою ймовірністю їх наявності.
3.7.2.4. Інші методи
Хоча вимірювання ТІМ сонних артерій, аортальної жорсткості або КПІ є обґрунтованими для виявлення у хворих на артеріальну гіпертензію пацієнтів високого серцево-судинного ризику, існують кілька інших методів, які використовуються в наукових дослідженнях для виявлення судинного ураження органів-мішеней, але які не можуть бути рекомендовані для клінічного використання. Збільшення співвідношення «стінка/просвіт дрібних артерій» може бути виміряне в підшкірній тканині, отриманій за допомогою біопсії в ділянці сідниць. Такі дослідження можуть допомогти виявити ранні зміни судин при цукровому діабеті та артеріальній гіпертензії [199–201] та мають прогностичне значення для оцінки ризику серцево-судинної захворюваності та смертності [202], однак інвазивність методу робить даний підхід непридатним для загального користування. Також у проспективних дослідженнях було підтверджено, що збільшення вмісту кальцію у коронарних судинах, що визначається при комп’ютерній томографії серця високої роздільної здатності, є предиктором ССЗ [203] і є досить ефективним при рестратифікації безсимптомних дорослих пацієнтів в групу помірного або високого ризику серцево-судинних захворювань [204], однак обмежений доступ та висока вартість необхідного обладнання являють собою серйозну проблему. Виявлення ендотеліальної дисфункції дозволяє прогнозувати кінцевий результат у хворих із різними ССЗ [205], хоча дані відносно артеріальної гіпертензії все ще досить нечисленні [206]. Крім того, методи, доступні для дослідження ендотеліальної здатності відповідати на різні подразники, є трудомісткими та забирають багато часу, а також часто є інвазивними.
3.7.3. Нирки
Діагноз хронічного захворювання нирок, що виникло під впливом артеріальної гіпертензії, базується на виявленні зниженої функції нирок і/або виявленні підвищеної екскреції альбуміну з сечею [207]. При встановленні діагнозу ХХН її поділяють залежно від величини розрахованої швидкості клубочкової фільтрації (рШКФ), обчисленої за формулою MDRD (Modification of Diet in Renal Disease — Модифікація дієти при хворобі нирок, МДХН) [208], або за формулою Кокрофта — Голта або за формулою CKD-EPI (Chronic Kidney Disease Epidemiology Collaboration — Товариство з епідеміології хронічної хвороби нирок) [209], що вимагають інформації щодо віку, статі, етнічної приналежності та показників креатиніну сироватки. У випадках, коли величина рШКФ менше 60 мл/хв/1,73 м2, виділяють три стадії ХХН: 3-тя стадія зі значеннями від 30 до 60 мл/хв/м2 та стадії 2 і 1 зі значеннями, нижчими від 30 і 15 мл/хв/м2 відповідно [210]. Дані формули дозволяють виявити помірні порушення функції нирок, коли рівні креатиніну сироватки ще знаходяться в межах норми [211]. Висновок про зниження функції нирок і збільшення ризику розвитку ССЗ може бути зроблений у разі підвищеного рівня цистатину С у сироватці крові [212]. Невелике збільшення креатиніну (до 20 %) у сироватці крові може іноді виникати на початку або при посиленні антигіпертензивної терапії, особливо блокаторами РАС (ренін-ангіотензинової системи), але це не слід сприймати як ознаку прогресуючого порушення ниркової функції. У нелікованих пацієнтів з артеріальною гіпертензією часто спостерігається гіперурикемія (особливо при прееклампсії), величина якої корелює зі зменшенням ниркового кровотоку та нефросклерозом [213].
Коли підвищена концентрація креатиніну в сироватці або низький рівень рШКФ вказують на зниження функції нирок, то виявлення підвищеної швидкості екскреції альбуміну або білка вказують загалом на порушення бар’єру клубочкової фільтрації. Як було показано, мікроальбумінурія прогнозує розвиток явної діабетичної нефропатії в пацієнтів, хворих на обидва типи (1 і 2) цукрового діабету [214], у той час як явна протеїнурія зазвичай, безсумнівно, вказує на наявність ниркового паренхіматозного захворювання [215]. У хворих на артеріальну гіпертензію з цукровим діабетом та без нього було продемонстровано, що наявність мікроальбумінурії, навіть нижче від порогових значень, що зазвичай розглядаються [216], є прогностичним маркером розвитку серцево-судинних подій [217–225]. Також у кількох дослідженнях був встановлений постійний зв’язок між серцево-судинною, а також несерцево-судинною смертністю та величиною співвідношення вмісту альбуміну/креатиніну у сечі: > 3,9 мг/г у чоловіків і > 7,5 мг/г у жінок [224, 226]. Як у загальній популяції, так і у хворих на цукровий діабет наявність супутнього збільшення екскреції білка з сечею і зниження рівня рШКФ вказують на більший ризик серцево-судинних та ниркових ускладнень, ніж будь-яка патологія окремо, що робить ці фактори ризику незалежними та додатковими [227, 228]. Умовне порогове значення для визначення мікроальбумінурії було встановлено на рівні 30 мг/г креатиніну [228].
Таким чином, виявлення порушення функції нирок у пацієнтів з артеріальною гіпертензією, яке виражається в будь-якому зі згаданих вище відхилень, є частим явищем та дуже потужним предиктором майбутніх серцево-судинних подій [218, 229–233]. Тому для всіх пацієнтів з артеріальною гіпертензією рекомендується визначення рівня рШКФ та проведення тесту на виявлення мікроальбумінурії у разовій порції сечі.
3.7.4. Обстеження очного дна
Традиційна система класифікації гіпертензивної ретинопатії на основі дослідження очного дна заснована на піонерській роботі Keith, Wagener та Barker 1939 року, а її прогностичне значення було зафіксоване дослідженнями в пацієнтів з артеріальною гіпертензією [234]. Ступінь III (крововиливи в сітківку, мікроаневризми, тверді ексудати, «бавовняні плями») та ступінь IV (ознаки ступеня III та набряк соска зорового нерва та/або набряк макули) свідчать про тяжку гіпертензивну ретинопатію з високим прогностичним значенням для смертності [234, 235]. I ступінь (звуження артеріол — або фокальне, або загального характеру) та II ступінь (артеріовенозні засічки) вказують на ранню стадію гіпертензивної ретинопатії, а прогностичне значення її наявності для серцево-судинної смертності є неоднозначним і в цілому менш жорстким [236, 237]. Більшість цих досліджень було виконано за допомогою фотографування сітківки з подальшою інтерпретацією офтальмологами, що є більш чутливим на відміну від прямої офтальмоскопії/фундоскопії, яку проводять лікарі загальної практики [238]. Відтворюваність виявлення I та II ступеня була піддана критиці, оскільки навіть досвідчені дослідники виявили високу міжспостережну та внутрішньоспостережну мінливість (на відміну від розвиненої гіпертензивної ретинопатії) [239, 240]. Зв’язок калібру судин сітківки із майбутнім розвитком інсульту був проаналізований у систематичному огляді та метааналізі індивідуальних випадків: ширший калібр венул сітківки прогнозував розвиток інсульту, у той час як калібр артеріол сітківки не був пов’язаний з розвитком інсульту [241]. Звуження артеріол та венул сітківки, як і капілярні розрідження в інших судинних басейнах [242, 243], може бути ранньою ознакою структурних порушень при артеріальній гіпертензії, однак його значення для ідентифікації пацієнтів із ризиком ураження інших органів-мішеней потребує встановлення [242–244]. Співвідношення діаметра артеріол і венул сітківки давало певні дані щодо прогнозу ризику інсульту та серцево-судинної захворюваності, але критичні зауваження відносно того, що супутні зміни діаметра венул можуть вплинути на це співвідношення та методологічні проблеми (відцифрування фотографій, потреба в централізованому аналітичному центрі), перешкодили широкому клінічному застосуванню цього методу [245–248]. На сьогодні вивчаються нові технології для оцінки співвідношення «стінка/просвіт артеріол сітківки», які безпосередньо дозволяють визначити ремоделювання судин як на ранніх, так і пізніх стадіях артеріальної гіпертензії [249].
3.7.5. Головний мозок
Артеріальна гіпертензія, окрім її добре відомого ефекту на ризик виникнення інсульту, також пов’язана з ризиком безсимптомного ураження мозку, що виявляється при магнітно-резонансній томографії, зокрема в літніх людей [250, 251]. Найбільш поширеними типами уражень мозку є поява гіперінтенсивних ділянок білої речовини мозку, які із значною варіабельністю вираженості можна спостерігати практично в усіх літніх людей з артеріальною гіпертензією [250], а також безсимптомні інфаркти, більшість із яких є малими за розміром та знаходяться в глибині мозкової речовини (лакунарний інфаркт), частота виявлення яких варіює від 10 до 30 % [252]. Ще одним типом ураження, ідентифікованим зовсім недавно, є мікрокровиливи, що зустрічаються приблизно в 5 % пацієнтів. Поява гіперінтенсивних ділянок та безсимптомні інфаркти пов’язані з підвищеним ризиком інсульту, зниженням когнітивних функцій та деменцією [250, 252–254]. У хворих на артеріальну гіпертензію без явних серцево-судинних захворювань за допомогою магнітно-резонансної томографії було продемонстровано, що безсимптомні цереброваскулярні ураження є навіть ще більш поширеними (44 %), ніж серцеві (21 %) та ниркові (26 %) субклінічні ураження, та часто зустрічаються за відсутності інших ознак ураження органа [255]. Питання доступності та вартості обмежують можливість широкого використання МРТ для обстеження літніх пацієнтів з артеріальною гіпертензією, але гіперінтенсивні ділянки білої речовини та безсимптомні інфаркти мозку слід шукати у всіх хворих на артеріальну гіпертензію з нервовими порушеннями і, зокрема, зниженням пам’яті [255–257]. Оскільки когнітивні порушення в похилому віці почасти пов’язані з артеріальною гіпертензією [258, 259], у клінічній оцінці хворого на артеріальну гіпертензію похилого віку можливо використовувати відповідні тести для виявлення даних порушень.
3.7.6. Клінічне значення та обмеження
У табл. 12 підсумовані серцево-судинна прогностична значимість, доступність, відтворюваність та економічна ефективність діагностичних процедур для виявлення ураження органів-мішеней. Рекомендовані стратегії виявлення ураження органів наведені нижче.
3.7.7. Підсумки рекомендацій з виявлення безсимптомних УО, ССЗ і ХХН
3.8. Пошук вторинних форм артеріальної гіпертензії
Конкретну, потенційно оборотну причину підвищення артеріального тиску вдається визначити у відносно невеликої частини дорослих пацієнтів з артеріальною гіпертензією. Тим не менше через загальну високу поширеність артеріальної гіпертензії вторинні форми можуть вражати мільйони пацієнтів по всьому світу. При правильних діагностиці та лікуванні пацієнти з вторинними формами артеріальної гіпертензії можуть бути вилікувані або принаймні досягти поліпшення контролю АТ і зниження серцево-судинного ризику. Отже, як доцільну обачність усім пацієнтам слід проходити простий скринінг на виявлення вторинних форм артеріальної гіпертензії. Даний скринінг може базуватися на основі історії хвороби, фізикального обстеження та рутинних лабораторних дослідженнях (табл. 9, 10, 13). Крім того, вторинна форма артеріальної гіпертензії може бути виявлена при значних підвищеннях АТ, її раптовому початку або прогресуванні, поганій відповіді АТ на медикаментозну терапію, а також при ураженні органів-мішеней, непропорційному тривалості артеріальної гіпертензії. Якщо результати первинного обстеження дають підстави для підозри, що пацієнт страждає від вторинної форми артеріальної гіпертензії, необхідними можуть стати специфічні діагностичні процедури, як показано в табл. 13. Діагностику вторинних форм артеріальної гіпертензії, особливо у випадках з підозрою на ендокринну артеріальну гіпертензію, переважно слід проводити в спеціалізованих центрах.
4. Підхід до лікування
4.1. Доказові дані на користь терапевтичного зниження підвищеного АТ
Доказові дані на користь призначення антигіпертензивних препаратів для зниження ризику основних серцево-судинних подій (фатальний і нефатальний інсульт, інфаркт міокарда, серцева недостатність та серцево-судинна смерть) при артеріальній гіпертензії були отримані в значному числі рандомізованих клінічних досліджень (РКД), в основному плацебо-контрольованих, проведених із 1965 по 1995 рік. Дані їх метааналізу [260] згадуються в редакції рекомендацій ESH/ESC 2003 року [1]. Додаткові підтримуючі дані також засновані на виявленні того, що регрес уражень органів-мішеней, таких як ГЛШ й екскреція білка з сечею, може супроводжуватися зниженням частоти фатальних та нефатальних ускладнень [261, 262], однак ці докази, очевидно, є непрямими, отриманими в результаті ретроспективного кореляційного аналізу рандомізованих даних.
Рандомізовані дослідження, засновані на жорстких результатах, однак мають свої обмеження, які були обговорені в попередній редакції рекомендацій ESH/ESC [2]: 1) для зменшення числа пацієнтів, необхідних для підтвердження результату, у дослідження зазвичай включаються пацієнти з високим ризиком (похилий вік, супутні або попередні захворювання); 2) з практичних міркувань тривалість контрольованих випробувань буде неминуче короткою (в кращому випадку від 3 до 6 років, а середній термін до кінцевої точки становить лише половину цього періоду), так що рекомендації для пожиттєвого втручання засновані на значній екстраполяції даних, отриманих протягом набагато коротших періодів, ніж очікувана тривалість життя більшості пацієнтів. Докази на користь того, що вигода, визначена протягом перших кількох років спостереження, буде більш тривалою, випливають з обсерваційних досліджень тривалістю в кілька десятиліть [263].
Сьогоднішні рекомендації засновані на доказових даних, отриманих під час рандомізованих клінічних досліджень, та зосереджені на важливих для медичної практики питаннях: 1) коли слід розпочинати медикаментозну терапію; 2) цільове значення АТ, яке необхідно досягнути під час лікування хворих на артеріальну гіпертензію з різними рівнями серцево-судинного ризику; 3) терапевтичні стратегії та вибір препаратів у хворих на артеріальну гіпертензію з різними клінічними характеристиками.
4.2. Коли починати антигіпертензивну терапію
4.2.1. Рекомендації попереднього випуску
Рекомендації ESH/ESC 2007 року [2], як і багато інших наукових настанов [54, 55, 264], рекомендували використання антигіпертензивних препаратів у пацієнтів з артеріальною гіпертензією 1-го ступеня навіть за відсутності інших факторів ризику або ураження органів-мішеней за умови, що нефармакологічна терапія виявилася невдалою. Ці рекомендації також спеціально включали пацієнтів похилого віку з артеріальною гіпертензією. Крім того, у рекомендаціях 2007 року [2] зазначений нижчий поріг для призначення антигіпертензивної терапії в пацієнтів із цукровим діабетом, попередніми серцево-судинними подіями або ХХН та запропоноване лікування цих пацієнтів навіть при рівні АТ у діапазоні «високий нормальний» (130–139/85–89 мм рт.ст.). Ці рекомендації по-новому були проаналізовані у документі Робочої групи ESH 2009 року [141] на основі ґрунтовного огляду доказових даних [265]. Подана далі інформація підсумовує висновки для нинішніх рекомендацій.
4.2.2. Артеріальна гіпертензія 2-го і 3-го ступенів та артеріальна гіпертензія 1-го ступеня високого ризику
РКД, у яких були отримані неспростовні доказові дані на користь антигіпертензивної терапії [260], як зазначено в розділі 4.1, були проведені в першу чергу із залученням пацієнтів з систолічним АТ ≥ 160 мм рт.ст. і діастолічним АТ ≥ 100 мм рт.ст., які тепер за класифікацією мали б 2-й та 3-й ступені артеріальної гіпертензії, а також на основі даних деяких досліджень, у які включалися хворі з 1 ступенем артеріальної гіпертензії та високим ступенем ризику. Незважаючи на деякі труднощі в застосуванні нових класифікацій до даних старих досліджень, доказові дані на користь медикаментозної терапії у хворих із вираженим підвищенням АТ або у хворих на артеріальну гіпертензію з високим загальним серцево-судинним ризиком є переважними. АТ є серйозним компонентом загального ризику в цих пацієнтів, тому потребує невідкладного втручання.
4.2.3. Артеріальна гіпертензія 1-го ступеня з низьким та помірним ризиком
Доказові дані на користь медикаментозної терапії в пацієнтів даної групи є нечисленними, оскільки в жодному дослідженні цьому питанню не приділялося особливої уваги. У деяких із ранніх досліджень при м’якій артеріальній гіпертензії використовувалися різні типи градації артеріальної гіпертензії (наприклад, тільки на основі значень діастолічного АТ) [266–268] або ці дослідження включали пацієнтів із високим ризиком [268]. У більш сучасному дослідженні FEVER пацієнтів із раніше призначеним лікуванням рандомізували в групи іншої терапії, а тому не могли точно визначити ступінь артеріальної гіпертензії на початковому рівні. У це дослідження також включалися пацієнти з ускладненнями та без них [269]. Подальший аналіз результатів дослідження FEVER нещодавно підтвердив значні переваги більш інтенсивного зниження АТ після виключення всіх пацієнтів з попереднім ССЗ або цукровим діабетом, а також у хворих, систолічний АТ у яких при рандомізації був нижчим від медіанних значень (153 мм рт.ст.) [270]. Оскільки при рандомізації всі пацієнти отримували лікування тільки 12,5 мг гідрохлортіазиду на добу, цілком імовірно, що ці пацієнти за відсутності лікування були в межах або в безпосередній близькості від діапазону систолічного АТ, що відповідає 1-му ступеню артеріальної гіпертензії. У цілому в ряді досліджень [266, 267, 270] було продемонстровано значне зниження ризику інсульту в пацієнтів із низьким і помірним серцево-судинним ризиком (на 8–16 % основних серцево-судинних подій протягом 10 років) із початковими рівнем АТ, близьким до діапазону 1-го ступеня артеріальної гіпертензії або навіть у його межах. У недавньому Кокрейнівському метааналізі (2012-CD006742), що також включав обмежене число хворих, які чітко відповідали критеріям 1-го рівня гіпертензії, відмічена тенденція до зменшення ризику інсульту на фоні терапії, але дуже мале число хворих, утриманих до кінця спостереження (половина з них у [266] та [267]), не дозволило досягти статистичної достовірності.
В останній Британській настанові [271] також був підкреслений брак доказових даних відносно лікування артеріальної гіпертензії 1-го ступеня, рекомендуючи лікування тільки після підтвердження артеріальної гіпертензії шляхом АМАТ та обмежуючи лікування артеріальної гіпертензії 1-го ступеня пацієнтами з ураженням органів або з високим загальним серцево-судинним ризиком. Слід зазначити, що переваги систематичного виключення пацієнтів з «артеріальною гіпертензією білого халата» з групи пацієнтів, у яких можлива користь від лікування, не доведено. Додаткові міркування на користь лікування пацієнтів з артеріальною гіпертензією 1-го класу навіть при низькому помірному ризику полягають у наступному: 1) відтермінування лікування збільшує загальний ризик і в подальшому високий ступінь ризику часто не буде повністю оборотним у разі лікування [272]; 2) доступність великої кількості безпечних антигіпертензивних препаратів на сьогодні дозволяє персоналізувати лікування з підвищенням його ефективності та покращанням переносимості; 3) для багатьох антигіпертензивних препаратів завершився період дії патенту, а отже, вони представлені на ринку за доступною ціною і з хорошим співвідношенням «ціна/якість».
4.2.4. Ізольована систолічна артеріальна гіпертензія у молодому віці
У великої кількості молодих здорових чоловіків спостерігаються підвищені значення плечового систолічного АТ (> 140 мм рт.ст.) і нормальні значення плечового діастолічного АТ (< 90 мм рт.ст.). Як уже згадувалося в попередньому розділі (3.1), особи даної групи зазвичай мають нормальний центральний АТ. Доказів, що дані особи отримують користь від гіпотензивного лікування, немає. Навпаки, є дані проспективних досліджень, що свідчать про те, що даний стан не призводить до розвитку систолічної/діастолічної артеріальної гіпертензії [142]. На підставі наявних даних для даної групи молодих осіб слід забезпечити рекомендації зі способу життя та їх дотримання, але через те, що доказова база нечисленна, а дані суперечливі, то таких пацієнтів слід тримати під наглядом.
4.2.5. Артеріальна гіпертензія 1-го ступеня в пацієнтів похилого віку
Хоча в рекомендаціях ESH/ESC 2007 року [2] та інших настановах [273] рекомендувалося лікувати артеріальну гіпертензію 1-го ступеня незалежно від віку, було засвідчено [141, 265], що всі дослідження, які продемонстрували користь антигіпертензивної терапії в людей похилого віку, були проведені в пацієнтів із САТ ≥ 160 мм рт.ст. (ступені 2 і 3).
4.2.6. Високий нормальний АТ
Рекомендації ESH/ESC 2007 року [2] пропонували починати антигіпертензивну терапію при АТ, значення якого знаходяться у діапазоні високих нормальних значень (130–139/85–89 мм рт.ст.) із високим і дуже високим ризиком через цукровий діабет, супутні ССЗ або захворювання нирок (2009). Результати перегляду 2009 року цих доказових даних [141] на користь раннього втручання виявилися в кращому випадку нечисленними [265]. Для цукрового діабету доказові дані обмежені: а) малим «нормотензивним» дослідженням ABCD, у якому визначення нормотензії було незвичним (САТ < 160 мм рт.ст.), а ефект лікування спостерігався лише для одного з декількох вторинних серцево-судинних ускладнень [274]; б) підгруповим аналізом даних двох досліджень [275, 276], у яких було продемонстровано, що результати пацієнтів із нормотензією (багато з яких отримували лікування) достовірно не відрізнялися від результатів пацієнтів з артеріальною гіпертензією (за критерієм однорідності). Крім того, у двох дослідженнях, у яких брали участь пацієнти з переддіабетом або з метаболічним синдромом із початковим рівнем АТ у межах високого нормального діапазону, терапія раміприлом або валсартаном порівняно з плацебо не була пов’язана з будь-яким значним зниженням ризику серцево-судинних ускладнень [277, 278].
З двох досліджень, які продемонстрували зниження частоти серцево-судинних подій при зниженні АТ у пацієнтів із перенесеним інсультом, одне дослідження включало лише 16 % осіб із нормотензією [279], у той час як у субаналізі іншого дослідження достовірна користь була обмежена пацієнтами з початковим рівнем САТ ≥ 140 мм рт.ст. (більшість із яких уже отримували антигіпертензивну терапію до включення в дослідження) [280]. Огляд плацебо-контрольованих досліджень ефективності антигіпертензивної терапії у хворих з ішемічною хворобою серця продемонстрував неоднозначні результати у різних дослідженнях [265]. У більшості з цих випробувань препарати при рандомізації додавалися до вже призначених антигіпертензивних препаратів, тому віднесення цих пацієнтів до осіб із нормальним артеріальним тиском є недоцільним [265]. Це міркування стосується і недавніх великих метааналізів, у яких було продемонстровано переваги антигіпертензивної терапії у осіб з початковим САТ, як вищим, так і нижчим 140 мм рт.ст. У них переважна більшість хворих, включених у дослідження, ще на початковому етапі приймали антигіпертензивні препарати [281–284]. Тим не менше два дослідження [285, 286] показали, що терапія антигіпертензивними засобами протягом кількох років в осіб із високим нормальним АТ може затримати розвиток артеріальної гіпертензії, але як довго триває користь від цього раннього втручання та чи дозволяє воно затримати розвиток ускладнень, а також чи є економічно ефективним, ще належить довести.
4.2.7. Підсумок рекомендацій щодо ініціації антигіпертензивної терапії
Рекомендації щодо ініціації антигіпертензивної терапії підсумовані на рис. 2 та нижче.
4.3. Цільовий рівень АТ при лікуванні
4.3.1. Попередні рекомендації
У рекомендаціях ESH/ESC 2007 року [2], як і в інших, зазначені два різних цільових рівні АТ, а саме: < 140/90 мм рт.ст. у пацієнтів з артеріальною гіпертензією та низьким помірним ризиком і < 130/80 мм рт.ст. у пацієнтів з артеріальною гіпертензією з високим ризиком (із цукровим діабетом, цереброваскулярними, серцево-судинними або нирковими захворюваннями). Дещо пізніше Європейська настанова з профілактики ССЗ (2012) рекомендує цільовий рівень АТ < 140/80 мм рт.ст. для пацієнтів із цукровим діабетом [50]. Ретельний аналіз наявних даних [265], однак, веде до перегляду деяких з цих рекомендацій [141], як буде зазначено нижче.
4.3.2. Пацієнти з артеріальною гіпертензією з низьким помірним ризиком
У трьох дослідженнях [266, 268, 269] зниження САТ менше від 140 мм рт.ст. порівняно з контрольною групою з АТ > 140 мм рт.ст. було пов’язано зі значним зниженням ризику серцево-судинних подій. Хоча у двох з указаних досліджень [268, 269] серцево-судинний ризик у групі менш інтенсивого лікування знаходився у діапазоні високого ризику (серцево-судинна захворюваність та смертність за 10 років > 20 %), недавній субаналіз даних дослідження FEVER показав достовірне зменшення частоти серцево-судинних ускладнень при зниженні САТ до 137 мм рт.ст. порівняно з 142 мм рт.ст. у пацієнтів без серцево-судинних захворювань і цукрового діабету з серцево-судинним ризиком на рівні від 11 до 17 % за десять років [270].
4.3.3. Артеріальна гіпертензія в літніх людей
У значній кількості рандомізованих досліджень антигіпертензивної терапії в літніх людей (у тому числі 1 — у хворих на артеріальну гіпертензію віком 80 років і більше [287]), у яких було продемонстровано зниження частоти серцево-судинних подій завдяки зниженню АТ, середній систолічний АТ ніколи не досягав значень < 140 мм рт.ст. [265]. Навпаки, у двох останніх японських дослідженнях при порівнянні більш та менш інтенсивного зниження АТ не вдалося продемонструвати переваг від зниження середнього систолічного АТ до 138 та 137 мм рт.ст. [288, 289]. З іншого боку, при аналізі даних підгрупи літніх пацієнтів у дослідженні FEVER [270] було продемонстровано зниження частоти серцево-судинних ускладнень при зниженні САТ трохи нижче 140 мм рт.ст. порівняно з рівнем 145 мм рт.ст.
4.3.4. Пацієнти з високим ризиком
Згідно з переглядом рекомендацій ESH/ESC, що проводився у 2009 році [141], були узгоджені дані широкого огляду доказової бази РКД [265], які показали, що попередні рекомендації [2] щодо зниження рівня АТ < 130/80 мм рт.ст. у пацієнтів із цукровим діабетом або наявним серцево-судинним або нирковим захворюванням не підтримуються результатами РКД.
4.3.4.1. Цукровий діабет
Було встановлено, що зниження АТ пов’язано зі значимим зниженням частоти серцево-судинних подій: у підгрупах хворих на цукровий діабет, які брали участь у численних дослідженнях з антигіпертензивної терапії [275, 290–292], двох дослідженнях, які були повністю присвячені даній категорії пацієнтів [276, 293]) та згідно з даними недавнього метааналізу [294]. У двох дослідженнях [290, 293] позитивний ефект спостерігався при зниженні ДАТ до 80–85 мм рт.ст., тоді як у жодному дослідженні САТ ніколи не знижувався менше ніж 130 мм рт.ст. Єдиним дослідженням, у якому в пацієнтів із цукровим діабетом досягалося значення САТ нижче 130 мм рт.ст. у групі з більш інтенсивним лікуванням, було нормотензивне дослідження ABCD — невелике дослідження, у якому частота серцево-судинних подій (тільки вторинна кінцева точка) не знижувалася відповідним чином [274]. Тоді як у набагато більшому, але недостатньому для демонстрації результату дизайні дослідженні ACCORD не вдалося продемонструвати достовірного зниження частоти основних серцево-судинних подій у пацієнтів із цукровим діабетом, у яких досягали зниження САТ у середньому до 119 мм рт.ст. порівняно з пацієнтами, у яких значення САТ залишалися в середньому на рівні 133 мм рт.ст. [295].
4.3.4.2. Попередні серцево-судинні події
У двох дослідженнях [279, 296] у хворих із попередніми цереброваскулярними подіями більш агресивне зниження АТ хоча і виявилося пов’язаним зі значним зменшенням частоти інсульту і серцево-судинних ускладнень, але середні значення САТ не досягали рівня нижче ніж 130 мм рт.ст. У третьому, набагато більшому дослідженні [297] не вдалося продемонструвати відмінностей у результатах між групами пацієнтів, зниження рівня САТ у яких досягало 136 мм рт.ст. та 140 мм рт.ст. відповідно. При аналізі досліджень у хворих із попередніми коронарними подіями значення САТ нижче ніж 130 мм рт.ст. досягалися шляхом більш інтенсивного лікування у п’яти дослідженнях, але результати виявилися суперечливими (значне зниження частоти серцево-судинних подій в одному дослідженні [298], достовірне зниження частоти серцево-судинних подій за допомогою одного антигіпертензивного препарату, чого не спостерігалося при використанні іншого препарату в другому дослідженні [299], та відсутність значного зниження частоти тяжких серцево-судинних ускладнень у трьох інших дослідженнях [300–302].
4.3.4.3. Захворювання нирок
У пацієнтів із ХХН, із цукровим діабетом або без нього, існує дві мети лікування: 1) профілактика серцево-судинних подій (як найбільш частого ускладнення ХХН); 2) запобігання розвитку ниркової недостатності або уповільнення подальшого погіршення функції нирок. На жаль, доказових даних, що стосуються цільових значень АТ, які повинні бути досягнуті в таких пацієнтів, недостатньо, до того ж бентежить невизначеність щодо відповідної ролі ефектів зниження АТ та специфічного впливу блокаторів РААС [303]. У трьох дослідженнях у хворих на ХХН майже виключно без цукрового діабету [304–306] істотної різниці щодо частоти розвитку термінальної стадії ниркової недостатності або смертності між пацієнтами, рандомізованими до більш низького цільового рівня АТ (125–130 мм рт.ст.), та пацієнтами, рандомізованими до більш високого цільового рівня АТ (< 140 мм рт.ст.), не спостерігалося. Тільки під час продовженого періоду обсерваційного спостереження у двох із цих досліджень була визначена тенденція до зниження частоти подій — більш очевидна в пацієнтів із протеїнурією [307, 308]. Два масштабних дослідження в пацієнтів із діабетичною нефропатією [309, 310] виявилися неінформативними щодо передбачуваної переваги цільового рівня АТ нижче за 130 мм рт.ст., оскільки середні значення САТ, досягнуті в групах з більш інтенсивним лікуванням, становили 140 та 143 мм рт.ст. Тільки за даними останнього кооперативного дослідження було повідомлено про зменшення частоти розвитку ниркових подій (зниження рівня розрахункової ШКФ та розвиток термінальної стадії ниркової недостатності) в дітей, рандомізованих до цільового значення АТ, нижчого порівняно з більш ніж 50-м перцентилем [311]. Однак ці дані, отримані в дітей, навряд чи можна порівнювати з результатами для дорослих. Крім того, слід враховувати, що в дослідженні ACCORD, хоча значення рШКФ на початку дослідження були в межах норми, більш інтенсивне зниження АТ (119/67 проти 134/73 мм рт.ст.) було пов’язано майже з подвоєнням кількості випадків появи величини розрахункової ШКФ < 30 мл/хв 1,73 м2 [295]. Нарешті, у нещодавніх метааналізах досліджень, які вивчали різні цільові значення АТ у хворих із ХХН, не вдалося продемонструвати чітких переваг з точки зору серцево-судинних або ниркових подій [312, 313].
4.3.5. Концепція «чим нижче, тим краще» проти гіпотези J-подібної кривої
Концепція, що чим нижчі досягнуті рівні САТ та ДАТ, тим кращий результат, базується на даних відносно прямого зв’язку між АТ та частотою подій (зменшення САТ як мінімум до 115 мм рт.ст. і ДАТ — до 75 мм рт.ст.), описаних у масштабному метааналізі результатів спостереження 1 мільйона осіб без серцево-судинних захворювань на початку дослідження і потім протягом близько 14 років — незвичайна ситуація для типових досліджень при артеріальній гіпертензії. Концепція передбачає, що співвідношення «рівень АТ/результат (подія)» спостерігається аж до найнижчих значень АТ, коли відмінності значень АТ обумовлені медикаментозною терапією, зв’язок у пацієнтів із ССЗ збігається при накладенні зі зв’язком, описаним в осіб без серцево-судинних ускладнень. Оскільки відсутні дослідження, які б спеціально визначали діапазони низьких значень систолічного АТ (див. вище), єдині доступні дані на користь концепції «чим нижче, тим краще» представлені результатами метааналізу рандомізованих досліджень, які показують, що при зниженні САТ в середньому до 126 мм рт.ст. порівняно з рівнем 131 мм рт.ст. спостерігалися переваги, подібні до зменшення АТ в середньому до 140 мм рт.ст. порівняно з 145 мм рт.ст. [281]. Звичайно, це ретроспективний аналіз, у якому значення рандомізації втрачається через розщеплення пацієнтів на категорії початкового рівня АТ, яке не передбачалося під час рандомізації. Демонстрація гіпотези «чим нижче, тим краще» також ускладнюється тим фактом, що крива залежності АТ і результатів може вирівнюватися при низьких значеннях АТ, а отже, демонстрація переваг вимагає набагато масштабніших та більш тривалих досліджень порівняно з доступними на сьогодні. Це узгоджується з напівлогарифмічною природою зв’язку, показаного в обсерваційних дослідженнях [3], але також може підіймати питання про те, чи коштує невелика користь великих зусиль.
Альтернативою концепції «чим нижче, тим краще» є гіпотеза J-подібної залежності, згідно з якою переваги від зниження САТ або ДАТ до помітно низьких значень менші, ніж при зниженні до більш помірних значень. Ця гіпотеза залишається популярною з кількох причин: 1) здоровий глузд свідчить про необхідність існування порогового значення АТ, нижче від якого показники виживання погіршуються; 2) фізіологічні дослідження демонструють наявність низького (а також високого) порогового значення АТ для авторегуляції органного кровотоку, і цей поріг може бути підвищений при наявності судинних захворювань; 3) збереглася стара концепція — вбачати у високому АТ компенсаторний механізм для збереження функції органа (есенціальна природа артеріальної гіпертензії) [314]. Коректне дослідження J-кривої вимагає рандомізованого порівняння трьох цільових значень АТ, що намагалися здійснити у дослідженні HOT, однак у хворих на артеріальну гіпертензію з низьким ризиком та із використанням цільових значень тільки ДАТ [290]. У зв’язку з відсутністю прямих доказів мало місце звернення до непрямих обсерваційних підходів для встановлення зв’язку між результатами та досягнутими значеннями АТ. Було проаналізовано дані значного числа досліджень, а їх результати нещодавно переглянуті [314]. Деякі результати аналізу досліджень свідчать, що J-кривої не існує [280, 290, 315], тоді як інші свідчать на користь його існування [316–319], при цьому в деяких випробуваннях дана концепція стосувалася пацієнтів, які отримували лікування плацебо [320, 321]. Крім того, у двох недавніх дослідженнях, метою яких було вивчення ефекту зниження більшої або меншої інтенсивності рівнів холестерину ліпопротеїдів низької щільності за допомогою терапії статинами, також була виявлена J-крива, що пов’язувала значення АТ та результати [події], хоча протоколи досліджень не включали втручань направлених на зниження АТ [322, 323]. Такий підхід, що використовувався для дослідження J-кривої, висуває важливі гіпотези, але має очевидні обмеження: 1) він перетворює рандомізовані дослідження в обсерваційні; 2) кількість пацієнтів та подій у групах нижчого АТ зазвичай дуже мала; 3) пацієнти груп найнижчого АТ часто мають підвищений ризик на початковому рівні, незважаючи на статистичні поправки, оборотну причинність не можна виключити; 4) оптимальні значення систолічного та діастолічного АТ (значення, при яких ризик починає збільшуватися) дуже відрізняються між дослідженнями, навіть коли серцево-судинний ризик є аналогічним на початковому рівні [314]. Після проведення деяких аналізів також було піднято питання про те, що J-крива може існувати для коронарних подій, але не для інсульту; однак ця знахідка не є систематичною у різних дослідженнях [317, 318, 324–326]. Слід розглянути питання про те, чи є високий ризик, що лежить в основі, важливішим за надмірне зниження АТ. Обмеження нинішнього підходу до дослідження J-кривої, очевидно, стосуються також і метааналізу [327]. Проте гіпотеза J-кривої є важливим питанням, має патофізіологічне обґрунтування і заслуговує бути дослідженою в коректно спроектованих дослідженнях.
4.3.6. Доказові дані щодо цільових значень АТ, отримані в дослідженнях ураження органів-мішеней
Було б цікаво отримати рекомендації щодо цільових значень АТ на основі досліджень ураження органів-мішеней, але, на жаль, цю інформацію слід оцінювати з великою обережністю. Дійсно, дослідження з використанням ураження органа-мішені як кінцевої точки часто не мають достатньої статистичної достовірності для безпомилкового вимірювання впливу на серцево-судинні події, а дані цих досліджень відносно фатальних та нефатальних подій можуть бути наслідком ефекту випадковості. Наприклад, дослідження 1100 пацієнтів з артеріальною гіпертензією без цукрового діабету протягом 2 років продемонструвало, що частота електрокардіографічних ознак ГЛШ зменшується при більш жорсткому (близько 132/77 мм рт.ст.) порівняно з менш жорстким контролем АТ (близько 136/79 мм рт.ст.), а також було повідомлено про паралельне зниження ризику серцево-судинних подій, хоча було зафіксовано усього близько 40 випадків ускладнень [328]. З іншого боку, у недавньому дослідженні ROADMAP [329] у хворих на цукровий діабет було показано значне зниження частоти вперше виявленої мікроальбумінурії в пацієнтів, які отримували більш інтенсивне лікування (олмесартан проти плацебо), але в пацієнтів, які отримували більш інтенсивне лікування, також спостерігалася більш висока частота серцево-судинних подій [329]. Через невелику кількість подій у двох дослідженнях цілком імовірно, що як і зменшення, так і збільшення частоти подій є випадковими ефектами. Крім того, при аналізі уражень органів-мішеней та ефекту на події в масштабних дослідженнях було повідомлено про дисоціацію двох типів ефектів: у дослідженні LIFE регресія ГЛШ лінійно залежала від змін АТ, зумовлених лікуванням («чим нижче, тим краще») [330], тоді, як у цьому ж дослідженні досягнуті рівні АТ та серцево-судинні події були пов’язані J-подібним чином [319]. У дослідженні ONTARGET найбільш низькі значення АТ, досягнуті прийомом комбінації раміприлу та телмісартану, були пов’язані зі зниженням протеїнурії, але з підвищеним ризиком розвитку гострої ниркової недостатності та однаковим рівнем серцево-судинного ризику [331]. Клінічне значення викликаних лікуванням змін ураження органів-мішеней більш докладно розглянуто в розділі 8.4.
4.3.7. Клінічний цільовий рівень АТ проти цільових рівнів домашнього та амбулаторного АТ
Прямі доказові дані з рандомізованих досліджень відносно цільових рівнів АТ, коли використовуються домашні або амбулаторні вимірювання [332], поки що відсутні, хоча є деякі дані, які вказують на те, що відмінності щодо офісного АТ не можуть бути занадто вираженими при його ефективному зниженні [333]. Позаофісні вимірювання АТ завжди слід проводити разом з вимірюваннями в лікарні. Слід зазначити, однак, що корегування антигіпертензивної терапії на основі аналогічних цільових амбулаторного [334] або домашнього АТ [335, 336] могли б привести до менш інтенсивного медикаментозного лікування без істотної різниці в ураженні органів-мішеней. Більш низька вартість ліків у групах позаофісного АТ була частково нівельована іншими витратами в групах домашнього АТ [335, 336].
4.3.8. Підсумок рекомендацій щодо цільових значень АТ у пацієнтів з артеріальною гіпертензією
Рекомендації щодо цільових значень АТ наведені на рис. 2 і нижче.
5. Стратегії лікування
5.1. Зміни способу життя
Заходи щодо зміни способу життя є наріжним каменем у профілактиці артеріальної гіпертензії. Вони також є важливими для лікування захворювання, однак заходи щодо зміни способу життя не повинні затримувати початок медикаментозної терапії у хворих із високим ступенем ризику. Клінічні дослідження показують, що ефекти модифікації способу життя на зниження АТ можуть бути еквівалентні [337] медикаментозній монотерапії, хоча основним недоліком є низький рівень дотримання змін протягом довгого часу, що вимагає спеціальних заходів. Зміни способу життя можуть безпечно й ефективно відстрочити розвиток артеріальної гіпертензії або запобігти йому в осіб без артеріальної гіпертензії, затримати початок медикаментозної терапії або запобігти його необхідності в пацієнтів з артеріальною гіпертензією 1-го ступеня, а також зробити внесок у зниження АТ у пацієнтів з артеріальною гіпертензією, які вже отримують медикаментозну терапію, що дозволяє скоротити кількість та дозування антигіпертензивних препаратів [338]. Окрім впливу на зниження АТ, зміни способу життя сприяють контролю інших факторів серцево-судинного ризику та клінічних станів [50].
Рекомендовані зміни способу життя, які продемонстрували здатність знижувати АТ: 1) обмеження споживання солі; 2) поміркованість у споживанні алкоголю; 3) активне вживання овочів і фруктів, дієта із зниженим умістом жирів та інші види дієти; 4) зниження маси тіла та підтримання її на необхідному рівні; 5) регулярне виконання фізичних вправ [339]. Крім того, обов’язково наполягати на відмові від паління для зниження серцево-судинного ризику, а також через те, що куріння сигарет супроводжується гострим пресорним ефектом, що викликає підвищення денного амбулаторного АТ [340–342].
5.1.1. Обмеження споживання солі
Доведено причинно-наслідковий зв’язок між споживанням солі та рівнем АТ, а надмірне споживання солі може підтримувати резистентність артеріальної гіпертензії. Механізми, що зв’язують споживання солі і підвищення АТ, представлені збільшенням обсягу позаклітинної рідини та периферичного судинного опору почасти через активацію симпатичної нервової системи [343]. Звичайне споживання солі становить від 9 до 12 г/день у багатьох країнах. Було показано, що зниження прийому солі до 5 г/добу має помірний (1–2 мм рт.ст.) ефект зниження систолічного АТ в осіб із нормальним артеріальним тиском, дещо більш помітний (4–5 мм рт.ст.) у пацієнтів з артеріальною гіпертензією [339, 344, 345]. Щоденне споживання 5–6 г солі, таким чином, рекомендується для населення в цілому. Ефект обмеження споживання солі більше помітний в осіб негроїдної раси, літніх людей, а також в осіб із цукровим діабетом, метаболічним синдромом або ХХН; обмеження споживання солі дозволяє знизити кількість та дозування антигіпертензивних препаратів [345, 346]. Ефект обмеження прийому кухонної солі на частоту серцево-судинних подій залишається неясним [347–350], хоча довгострокове спостереження після дослідження TOHP із профілактики артеріальної гіпертензії продемонструвало, що зниження споживання солі пов’язане зі зниженням ризику серцево-судинних подій [351]. Загалом доказових даних, які б вказували на те, що обмеження прийому солі від високої до помірної кількості заподіює шкоду, немає [352].
На індивідуальному рівні досягнути ефекту від обмеження прийому солі нелегко. Під час консультацій слід вказувати на необхідність уникати додаткового споживання солі та харчових продуктів із її значним умістом. Зменшення споживання солі населенням залишається пріоритетом організацій громадської охорони здоров’я, але вимагає спільних зусиль представників харчової промисловості, урядів та громадськості в цілому, бо у 80 % випадків ми споживаємо приховану сіль. Зменшення додавання солі в процесі виробництва хліба, обробленого м’яса, сиру, маргарину і крупи дозволить збільшити кількість та якість життя [353].
5.1.2. Поміркованість у споживанні алкоголю
Взаємозв’язок між споживанням алкоголю, рівнем АТ та поширеністю артеріальної гіпертензії є лінійним. Регулярне вживання алкоголю підвищує АТ у лікованих пацієнтів з артеріальною гіпертензією [354]. У той час як помірне споживання може не завдавати шкоди, перехід від помірного до надмірного вживання алкоголю пов’язане як із підвищенням АТ, так і з підвищенням ризику розвитку інсульту. У дослідженні PATHS вивчався вплив обмеження алкоголю на рівень АТ. У кінці 6-місячного періоду у групі втручання зниження АТ було на 1, 2/0,7 мм рт.ст. більше від зниження АТ у контрольній групі [355]. Досліджень, у яких би оцінювався вплив обмеження алкоголю на зниження ризику розвитку серцево-судинних кінцевих точок, не проводилося. Чоловікам з артеріальною гіпертензією, які вживають алкоголь, слід рекомендувати обмежити його споживання до 20–30 г етанолу на день, а жінкам з артеріальною гіпертензією — до 10–20 г етанолу на день. Загальне споживання алкоголю не повинно перевищувати 140 г на тиждень для чоловіків і 80 г на тиждень для жінок.
5.1.3. Інші дієтичні зміни
Пацієнтам з артеріальною гіпертензією слід рекомендувати вживати овочі, нежирні молочні продукти, дієтичну та розчинну клітковину, цільні зернові та білок із рослинних джерел зі зниженим умістом насичених жирів і холестерину. Свіжі фрукти також рекомендуються, однак з обережністю у пацієнтів із надмірною вагою, тому що іноді високий уміст вуглеводів у них може сприяти збільшенню ваги [339, 356]. В останні роки середземноморський тип дієти викликає особливий інтерес. Ряд досліджень і метааналізи повідомили про серцево-судинний протекторний ефект середземноморської дієти [357, 358]. Хворим на артеріальну гіпертензію слід рекомендувати споживати рибу принаймні два рази на тиждень та 300–400 г/день фруктів і овочів. Соєве молоко, як виявилося, знижує АТ порівняно зі знежиреним коров’ячим молоком [359]. Дієта повинна супроводжуватися іншими змінами способу життя. У пацієнтів із підвищеним АТ поєднання спеціальної DASH-дієти з виконанням фізичних вправ та зменшенням маси тіла (порівняно з однією дієтою DASH) забезпечувало більш помітне зниження АТ та ММЛШ [360]. Що стосується споживання кави, недавній систематичний огляд виявив, що більшість наявних досліджень (10 РКД та 5 когортних досліджень) є недостатньо якісними, щоб дозволити сформулювати чіткі рекомендації щодо споживання кави та її впливу на розвиток артеріальної гіпертензії [361].
5.1.4. Зниження маси тіла
Артеріальна гіпертензія тісно корелює з надмірною масою тіла [362], а зниження маси тіла супроводжується зниженням АТ. За даними метааналізу, середнє зменшення систолічного і діастолічного АТ було пов’язано із середнім зменшенням маси тіла на 5,1 кг і становило 4,4 і 3,6 мм рт.ст. відповідно [363]. Зниження маси тіла рекомендується пацієнтам з артеріальною гіпертензією з надмірною масою та ожирінням для контролю факторів ризику, але стабілізація маси тіла може бути доцільною для багатьох із них. У пацієнтів із встановленими проявами серцево-судинних захворювань обсерваційні дані вказують на поганий прогноз після втрати маси тіла. Це, здається, є правильним і для осіб літнього віку. Підтримання здорової маси тіла (ІМТ близько 25 кг/м2) та окружності талії (< 102 см для чоловіків і < 88 см для жінок) рекомендується для осіб, які не страждають від артеріальної гіпертензії, для того щоб запобігти розвитку захворювання та для пацієнтів з артеріальною гіпертензією для зменшення АТ. Однак слід зазначити, що, виходячи із даних двох великих метааналізів проспективних обсерваційних популяційних досліджень подій, оптимальні значення ІМТ залишаються неясними. Prospective Studies Collaboration [364] дійшли висновку, що смертність була найнижчою в осіб з ІМТ близько 22,5–25 кг/м2, у той час як у більш ранньому метааналізі було зроблено висновок, що смертність була найнижчою у пацієнтів з надмірною масою тіла [365]. Схуднення також може поліпшити ефективність антигіпертензивної терапії та профіль серцево-судинного ризику. Підхід до зменшення маси тіла має бути комплексним та включати рекомендації з харчування та регулярних фізичних вправ. Програми із зниження маси тіла в реальній практиці є не такими успішними, а вплив на артеріальний тиск може бути переоцінений. Крім того, короткострокові результати часто не підтримуються протягом тривалого часу. У систематичному огляді, що включав хворих на цукровий діабет, середня втрата маси тіла через 1–5 років становила 1,7 кг [366]. У пацієнтів зі схильністю до розвитку цукрового діабету комбінація дієти та фізичної активності давали додаткове зниження маси тіла на 2,8 кг через 1 рік і додаткове зниження на 2,6 кг через 2 роки; у той час як ці дані самі по собі не є вражаючими, цього достатньо для запобіжного ефекту на частоту розвитку цукрового діабету [367]. У пацієнтів зі встановленим ЦД 2-го типу навмисна втрата маси тіла (дослідження AHEAD) не знижувала частоту серцево-судинних ускладнень. Таким чином, загальний контроль факторів ризику, імовірно, є більш важливим, ніж втрата маси тіла. Втрати маси тіла також можна досягти за рахунок препаратів для боротьби з ожирінням, таких як орлістат і більшою мірою за допомогою баріатричного оперативного втручання, що, імовірно, зменшує серцево-судинний ризик у пацієнтів зі значним ожирінням [368]. Подробиці доступні в недавньому документі ESH і Європейської асоціації з вивчення ожиріння (European Association for the study of Obesity) [368].
5.1.5. Регулярні фізичні вправи
Епідеміологічні дослідження показують, що регулярна аеробна фізична активність може бути корисною для профілактики й лікування артеріальної гіпертензії та зниження серцево-судинного ризику й смертності. Метааналіз рандомізованих контрольованих досліджень продемонстрував, що аеробні тренування на витривалість знижують систолічний і діастолічний АТ у спокої на 3,0/2,4 мм рт.ст. у цілому й навіть на 6,9/4,9 мм рт.ст. у пацієнтів з артеріальною гіпертензією [369]. У когортних дослідженнях було показано, що навіть регулярна фізична активність меншої інтенсивності та тривалості пов’язана з приблизно 20% зниженням смертності [370, 371], і це також стосується до розмірених неквапливих фізичних тренувань [372]. Пацієнтам з артеріальною гіпертензією слід рекомендувати виконувати принаймні 30-хвилинні аеробні динамічні вправи помірної інтенсивності (ходьба, біг підтюпцем, їзда на велосипеді або плавання) 5–7 днів на тиждень [373]. Також аеробне тренування знижує рівень АТ [374]. Вплив на значення АТ інших форм фізичних вправ, таких як ізометричні вправи з навантаженням супротивом (резистентні вправи. — Прим. наук. ред.) (розвиток м’язової сили без руху) і динамічні вправи з навантаженням (розвиток сили, пов’язаний із рухом) був досліджений останнім часом [375, 376]. Динамічні вправи з навантаженням супроводжувалися значним зниженням АТ, а також поліпшенням метаболічних параметрів; хворим можна порадити виконувати динамічні вправи з навантаженням 2–3 дні на тиждень. Ізометричні вправи не рекомендуються, оскільки доказові дані представлені лише кількома дослідженнями.
5.1.6. Відмова від паління
Паління є основним фактором ризику розвитку атеросклеротичних серцево-судинних захворювань. Хоча рівень паління знижується в більшості європейських країн (у яких закріплена законом заборона на паління є ефективною), воно все ще залишається поширеним в багатьох регіонах і вікових групах, частково через погану обізнаність про можливості припинення паління [377]. Існують доказові дані відносно негативного впливу на стан здоров’я пасивного паління [378]. Паління викликає різке підвищення АТ і частоти серцевих скорочень, що триває більше ніж 15 хвилин після викурювання однієї сигарети [340] як наслідок стимуляції симпатичної нервової системи на центральному рівні та на рівні неврових закінчень [379]. При цьому як наслідок паління було описано паралельні зміни рівнів катехоламінів в плазмі та АТ, а також порушення барорефлекторних механізмів [379–381]. Дослідження з використанням АМАТ показали, що як в осіб, які палять, із нормальним артеріальним тиском, так і в нелікованих пацієнтів з артеріальною гіпертензією спостерігаються більш високі щоденні значення АТ порівняно з особами, які не палять [341, 342, 382]. У літературі немає даних щодо впливу хронічного паління на рівень офісного АТ [383], рівень якого також не знижується при відмові від паління. Крім впливу на величину АТ, паління є потужним фактором серцево-судинного ризику, а відмова від нього є, мабуть, єдиним найбільш ефективним заходом із зміни способу життя в рамках профілактики ССЗ, включаючи інсульт, інфаркт міокарда та захворювання периферичних судин [384–386]. Таким чином, статус споживання тютюну слід встановлювати при кожному відвідуванні пацієнтом лікарні та рекомендувати курцям з артеріальною гіпертензією відмовитися від паління.
Навіть у мотивованих пацієнтів програми відмови від паління виявляються успішними (протягом 1 року) тільки у 20–30 % [387]. У разі необхідності слід розглянути терапію, що полегшує відмову від паління, наприклад нікотинозамісну терапію, терапію бупропіоном або варенікліном. Метааналіз 36 досліджень, які порівнюють частоту довгострокового припинення паління з використанням бупропіону порівняно з контролем, показав частоту успіху на рівні 1,69 (1,53–1,85) [388], у той час як доказових даних відносно будь-яких додаткових ефектів додавання бупропіону до нікотинозамісної терапії виявилося недостатньо [389]. Частковий агоніст рецепторів нікотину вареніклін продемонстрував помірні переваги порівняно з нікотинозамісною терапією та бупропіоном [388], але Адміністрацією із контролю за харчовими продуктами та лікарськими засобами США (FDA) нещодавно було випущено попередження щодо профілю безпеки варенікліну (http://www.fda.gov/Drugs/DrugSafety/ucm330367.htm). Хоча ці препарати продемонстрували свою ефективність у клінічних випробуваннях, вони недостатньо використовуються через небажані явища, протипоказання, низьку прихильність, високу вартість і відсутність відшкодування в багатьох країнах. Профілактика рецидивів є наріжним каменем у лікуванні нікотинової залежності, однак дана галузь медицини вивчена недостатньо і, відповідно, бракує доказових даних [388]. Також недостатньо доказів на підтримку будь-яких конкретних втручань у спосіб життя; деякі позитивні результати можна очікувати від подібного втручання з метою виявлення і обмеження привабливих компонентів у палінні, а також від стратегії спрямування пацієнтів методом мотиваційного інтерв’ю у напрямку змін способу життя. Тривале лікування варенікліном може запобігти рецидиву, однак даних відносно тривалого застосування нікотинозамісної терапії немає [390].
5.1.7. Підсумок рекомендацій щодо прийняття змін способу життя
Наступні заходи щодо зміни способу життя рекомендуються всім хворим з артеріальною гіпертензією для зниження АТ та/або ряду факторів серцево-судинного ризику.
5.2. Фармакологічна терапія
5.2.1. Вибір антигіпертензивних препаратів
У версіях рекомендацій ESH/ESC 2003 [1] та 2007 років [2] було переглянуто велику кількість даних рандомізованих досліджень антигіпертензивної терапії, і експерти дійшли висновку, що основні переваги антигіпертензивної терапії обумовлені зниженням АТ як такого і значною мірою не залежать від використаних препаратів. Хоча зрідка з’являються дані метааналізів, які вказують на перевагу одного класу препаратів над іншим відносно деяких подій [391–393], результати подібних аналізів багато в чому залежать від певної упередженості відбору досліджень, а дані найбільших доступних метааналізів [391, 394, 395] не демонструють клінічно значущих відмінностей між класами препаратів. Тому нинішні рекомендації підтверджують, що діуретики (у тому числі тіазиди, хлорталідон та індапамід), бета-блокатори, антагоністи кальцію, інгібітори ангіотензин-перетворювального ферменту (АПФ) і блокатори рецепторів ангіотензину придатні для ініціювання та підтримки антигіпертензивної терапії як монотерапія і в певних комбінаціях. Тим не менше деякі терапевтичні питання, які були нещодавно підняті, обговорюються нижче.
5.2.1.1. Бета-блокатори
Причини, через які всупереч деяким рекомендаціям [382] бета-блокатори підтримували як можливий варіант вибору для антигіпертензивної терапії, були узагальнені в рекомендаціях ESH/ESC 2007 року [2], а потім у перегляді 2009 року [141]. У кокранівському метааналізі [396] (істотне відтворення метааналізу 2006 року тією ж групою [397]), який теж визнав, що якість даних була низькою, було повідомлено, що бета-блокатори можуть бути гіршими за певні, але не всі інші класи препаратів відносно декотрих подій. Вважається, що вони гірші, ніж антагоністи кальцію, але не гірші за діуретики та блокатори РААС відносно ризику загальної смертності та серцево-судинних ускладнень; гірші, ніж антагоністи кальцію та блокатори РААС відносно розвитку інсульту та порівняно з антагоністами кальцію, блокаторами РААС та діуретиками відносно розвитку ускладнень ІХС. З іншого боку, у великому метааналізі, проведеному Law et al. [284], було продемонстровано, що початок терапії бета-блокаторами: 1) однаковою мірою є ефективним у запобіганні коронарним подіям, як і при призначенні інших основних класів антигіпертензивних засобів; 2) ефективно запобігає серцево-судинним подіям у пацієнтів із раніше перенесеним інфарктом міокарда та в пацієнтів із серцевою недостатністю. Про схожі показники частоти серцево-судинних подій для бета-блокаторів (окремо або в комбінації з діуретиками) та інших класів препаратів також повідомлялося в результатах метааналізу, проведеного групою співпраці дослідників лікування, направленого на зниження АТ [394]. Трохи нижчу ефективність бета-блокаторів у профілактиці інсульту [284] пояснили меншою здатністю препаратів знижувати центральний САТ та пульсовий тиск [398, 399]. Проте більш низька ефективність у профілактиці інсульту спостерігається також в інгібіторів АПФ [284], хоча препарати даної групи, як повідомляється, ефективніше знижують центральний АТ, ніж бета-блокатори [398]. Вважається, що бета-блокатори також: 1) мають більше побічних ефектів (хоча різниця з іншими препаратами у подвійних сліпих дослідженнях менш виражена [400]); 2) є дещо менш ефективними, ніж блокатори РААС й антагоністи кальцію відносно регресії або затримки ураження органів-мішеней, таких як ГЛШ, показників товщини каротидного комплексу інтима-медіа, жорсткості аорти й ремоделювання невеликих артерій [141]. Крім того, бета-блокатори мають тенденцію збільшувати масу тіла [401], зокрема при використанні в комбінації з діуретиками, сприяти розвитку цукрового діабету у схильних пацієнтів [402]. Це явище може бути переоцінене у зв’язку з тим фактом, що всі аналізи досліджень обмежувалися пацієнтами без цукрового діабету або з рівнем глюкози < 7,0 ммоль/л, незважаючи на те, що у значної кількості пацієнтів із діагнозом цукрового діабету на початку дослідження діагноз у кінці дослідження не підтверджувався, що, очевидно, зменшує тягар нових випадків цукрового діабету, спричиненого лікуванням, і викликає сумніви відносно точності визначення цукрового діабету, що використовувалося у наведених вище аналізах [403]. Нарешті, деякі з обмежень для традиційних бета-блокаторів, як вважається, не характерні для деяких вазодилататорних бета-блокаторів, таких як целіпролол, карведилол і небіволол, які більш широко використовують сьогодні і які знижують центральний пульсовий тиск і жорсткість аорти краще, ніж атенолол [404, 405] або метопролол [406], а також впливають на чутливість до інсуліну менше, ніж метопролол [407, 408]. Небіволол, як нещодавно було продемонстровано, не погіршує толерантності до глюкози порівняно з плацебо, навіть при додаванні гідрохлортіазиду [409], не впливає на опір дихальних шляхів у пацієнтів із хронічними обструктивними захворюваннями легень [410]. Ефективність і карведилолу, і небівололу була досліджена у РКД, хоча більшою мірою в пацієнтів із серцевою недостатністю, ніж у хворих на артеріальну гіпертензію [411].
5.2.1.2. Діуретики
Діуретики залишаються наріжним каменем антигіпертензивної терапії принаймні з часу першого звіту Національного об’єднаного комітету США (Joint National Committee — JNC) (у 1977 році) [412] та першого звіту ВООЗ (1978) [413]. У 2003 році вони також були класифіковані як група препаратів першої лінії, із яких можна розпочати лікування, в обох рекомендаціях — JNC-7 [264] та ВООЗ/Міжнародного товариства з артеріальної гіпертензії [55]. При широкому використанні діуретиків тіазидового ряду слід брати до уваги дані, які спостерігали в дослідженні ACCOMPLISH [414] відносно того, що їх комбінація з інгібітором АПФ була менш ефективною у зниженні частоти серцево-судинних подій, ніж комбінація того ж інгібітору АПФ з антагоністом кальцію. Важливі висновки ACCOMPLISH будуть обговорюватися в розділі 5.2.2, але вони потребують додаткового підтвердження, оскільки в жодному іншому рандомізованому дослідженні значної переваги антагоніста кальцію перед діуретиком продемонстровано не було. Таким чином, докази, представлені ACCOMPLISH, як вважається, не мають достатньої ваги для того, щоб виключити діуретики з групи препаратів першої лінії.
Також обговорювалося питання про те, що діуретикам, таким як хлорталідон або індапамід, слід надавати перевагу порівняно зі звичайними тіазидними діуретиками, такими як гідрохлортіазид [271]. Судження, що «докази, які підтверджують перевагу, клінічну ефективність початкової терапії низькими дозами гідрохлортіазиду, є обмеженими» [271], не було підтверджено більш широким оглядом наявних доказових даних [332, 415]. Дані метааналізів свідчать, що гідрохлортіазид має меншу здатність знижувати амбулаторний АТ порівняно з іншими препаратами [416] або зменшує частоту подій менш ефективно, ніж хлорталідон [417], базуються на даних обмеженого числа досліджень і не включають даних прямих порівняльних досліджень різних діуретиків (масштабні рандомізовані дослідження не проводилися). У дослідженні MRFIT хлорталідон та гідрохлортіазид не порівнювалися в рандомізованому порядку, у цілому хлорталідон використовувався в більш високих дозах, ніж гідрохлортіазид [418]. Тому не можна на сьогодні давати рекомендації щодо переваг якогось конкретного діуретичного засобу.
Було встановлено, що спіронолактон є корисним при серцевій недостатності [419], хоча він ніколи не досліджувався в РКД при артеріальної гіпертензії, він може бути використаний як препарат третьої або четвертої лінії (див. розділ 6.14) і сприяє ефективному лікуванню непомічених випадків первинного альдостеронізму. Еплеренон також продемонстрував протективний ефект при серцевій недостатності [420] і може бути використаний як альтернатива спіронолактону.
5.2.1.3. Антагоністи кальцію
Підозри щодо того, що антагоністи кальцію викликають відносне підвищення частоти коронарних подій, були зняті тими ж авторами, які їх висловили. Дані деяких метааналізів [284, 396, 421] дозволяють припустити, що препарати даної групи можуть бути дещо ефективнішими в запобіганні інсульту, хоча й неясно, чи можна буде це пов’язати з конкретною захисною дією на мозковий кровообіг чи трохи кращим або більш рівномірним контролем АТ за допомогою цього класу препаратів [141]. Питання про те, чи можуть антагоністи кальцію бути менш ефективними, ніж діуретики, бета-блокатори та інгібітори АПФ в запобіганні розвитку серцевої недостатності, як і раніше, залишається відкритим. У найбільшому доступному метааналізі [284] виявилося, що антагоністи кальцію зменшували частоту розвитку серцевої недостатності приблизно на 20 % порівняно з плацебо, але порівняно з діуретиками, бета-блокаторами та інгібіторами АПФ вони виявилися менш ефективними приблизно на 20 % (що означає зниження на 19 %, а не на 24 %). Нижча ефективність антагоністів кальцію в запобіганні розвитку серцевої недостатності може також бути наслідком дизайну досліджень, який і вказує на висновок, що потрібно було не призначати препарати або припиняти прийом тих засобів, що мають істотне значення в терапії серцевої недостатності, таких як діуретики, бета-блокатори та інгібітори АПФ, у пацієнтів, рандомізованих у групи антагоністів кальцію [422]. У всіх дослідженнях [269, 299, 301, 423], дизайн яких дозволяв або передбачав одночасне застосування діуретиків, бета-блокаторів або інгібіторів АПФ, антагоністи кальцію виявилися не гіршими за препарати порівняння у профілактиці серцевої недостатності. Антагоністи кальцію в декількох контрольованих дослідженнях продемонстрували більшу ефективність, ніж бета-блокатори в уповільненні прогресування атеросклерозу сонних артерій і зменшення гіпертрофії ЛШ (див. розділ 6.11.4; 6.12.1).
5.2.1.4. Інгібітори АПФ та блокатори рецепторів ангіотензину
Обидва класи належать до найбільш часто призначуваних препаратів для антигіпертензивної терапії. Дані деяких метааналізів продемонстрували, що інгібітори АПФ можуть дещо поступатися іншим класам препаратів у запобіганні інсульту [284, 395, 421], що блокатори рецепторів ангіотензину можуть бути гіршими за інгібітори АПФ у запобіганні інфаркту міокарда [424] або загальної смертності [393]. Гіпотези, висунуті за результатами цих метааналізів, були спростовані результатами масштабного дослідження ONTARGET, у якому прямо порівнювалися результати лікування інгібітором АПФ раміприлом і блокаторами рецепторів ангіотензину телмісартаном (розділ 5.2.2.2). Результати ONTARGET продемонстрували, що телмісартан статистично не поступався раміприлу за частотою серцево-судинних подій, інсульту та загальної смертності. У дослідженні ONTARGET також було спростовано припущення, що PPAR-g активність телмісартану може зробити даний препарат більш ефективним в рамках запобігання або затримки розвитку цукрового діабету: в ONTARGET частота нових випадків цукрового діабету при прийомі телмісартану й раміприлу відрізнялася недостовірно.
Нещодавно була висунута гіпотеза щодо асоціації блокаторів рецепторів ангіотензину з розвитком злоякісних новоутворень [425]. У набагато масштабнішому метааналізі, що включав усі великі РКД, у яких досліджувалися всі відомі препарати даного класу, жодних доказів підвищеної частоти розвитку злоякісних новоутворень, пов’язаних із прийомом даної групи препаратів, виявлено не було [426], у тому числі відсутні жодні підстави на це з механістичної (патогенетичної. — Прим. наук. ред.) точки зору [427]. Серед відомих допоміжних властивостей інгібіторів АПФ та блокаторів рецепторів ангіотензину є специфічна ефективність у зниженні протеїнурії (див. розділ 6.9) та покращення результатів лікування при хронічній серцевій недостатності (розділ 6.11.2).
5.2.1.5. Інгібітори реніну
Аліскірен, прямий інгібітор реніну в місці його активації, доступний для лікування пацієнтів з артеріальною гіпертензією як монотерапія і в поєднанні з іншими антигіпертензивними засобами. Наявні в даний час дані демонструють, що використання аліскірену як монотерапії знижує САТ і ДАТ у молодих і літніх пацієнтів з артеріальною гіпертензією [428], що препарат має більший антигіпертензивний ефект при застосуванні в комбінації з тіазидними діуретиками [429], блокаторами РАС в інших місцях [429] або блокаторами кальцієвих каналів [430], що тривале застосування як комбінованої терапії може мати сприятливий вплив на безсимптомні ураження органів, наприклад екскрецію білка з сечею [431] або на прогностичні біомаркери серцевої недостатності, такі як B-тип натрійуретичного пептиду [432]. Дослідження впливу аліскірену на серцево-судинну або ниркову захворюваність та фатальні події в пацієнтів з артеріальною гіпертензією не проводилися. Масштабне дослідження у хворих на цукровий діабет, ALTITUDE, яким аліскірен призначався як додатковий препарат до блокатора РААС, нещодавно було припинене, оскільки в пацієнтів із високим ризиком серцево-судинних і ниркових ускладнень спостерігалася підвищена частота побічних ефектів, ниркових ускладнень (ТСНН і ниркова смерть), гіперкаліємія та гіпотензія [434]. Таким чином, дана стратегія лікування протипоказана за таких специфічних обставин, подібних до протипоказань використання комбінації інгібітора АПФ та блокатора рецепторів ангіотензину у дослідженні ONTARGET [331] (див. розділ 5.2.2). Інше масштабне дослідження, APOLLO, у якому аліскірен також використовувався як монотерапія або в комбінації з тіазидними діуретиками або блокаторами кальцієвих каналів, також було припинене, незважаючи на відсутність доказів шкідливого ефекту у групі пацієнтів, які приймали лікування аліскіреном. Проведення досліджень антигіпертензивної терапії аліскіреном із жорсткими кінцевими точками в найближчому майбутньому не очікується. Сприятливого ефекту на показники смертності та госпіталізації при додаванні аліскірену до стандартної терапії у пацієнтів із серцевою недостатністю виявлено не було [433].
5.2.1.6. Інші антигіпертензивні засоби
Препарати з центральною дією та блокатори альфа-рецепторів також є ефективними антигіпертензивними препаратами. Сьогодні препарати даних груп найчастіше використовуються лише в багатокомпонентних комбінаціях. Альфа-блокатор доксазозин був використаний як терапія третьої лінії в дослідженні ASCOT. Дана інформація представлена в розділі, присвяченому резистентній артеріальній гіпертензії (6.14).
5.2.1.7. Антигіпертензивні препарати та міжвізитна варіабельність АТ
Останнім часом увагу привертає зв’язок між міжвізитною варіабельністю значень АТ у конкретної особи, яка отримує антигіпертензивну терапію, та частотою серцево-судинних подій (зокрема, інсульту) в пацієнтів із високим ризиком [435]. У пацієнтів із коронарною патологією та артеріальною гіпертензією вища якість контролю АТ між візитами супроводжується меншою частотою серцево-судинної захворюваності та смертності незалежно від середнього рівня АТ [436]. Проте в пацієнтів із легкою артеріальною гіпертензією та низьким рівнем серцево-судинного ризику в дослідженні ELSA, швидше за все, середній АТ у процесі лікування дозволяв прогнозувати розвиток як атеросклерозу сонних артерій, так і частоту серцево-судинних подій, ніж варіабельність міжвізитного АТ [437]. Таким чином, клінічне значення міжвізитної варіабельності АТ в осіб, які отримують лікування, щодо досягнутого довгострокового середнього рівня АТ ще не доведене безперечно.
Під час аналізу дослідження ASCOT було припущено, що міжвізитна варіабельність АТ може бути нижчою при застосуванні комбінації антагоніста кальцію та інгібітору АПФ, ніж при застосуванні комбінації бета-блокатора й діуретика [438]. Крім того, за результатами метааналізу декількох досліджень було зроблено висновок, що міжвізитна варіабельність АТ більше виражена в пацієнтів на терапії бета-блокаторами, ніж іншими класами препаратів [439, 440]. Проте причина міжвізитної варіабельності АТ залишається невідомою: чи дійсно варіабельність зумовлена фармакологічною терапією, чи вона є маркером прихильності до лікування? Крім того, результати вищезгаданих метааналізів засновані на міжіндивідуальній варіабельності АТ (різниці у варіабельності АТ між окремими пацієнтами. — Прим. наук. ред.) (тобто діапазон ефектів лікування на АТ у цілому по групі пацієнтів), ніж на інтраіндивідуальній варіабельності АТ (мінливості АТ у конкретної особи. — Прим. наук. ред.). Використання міжіндивідуальної варіабельності АТ як сурогату інтраіндивідуальної варіабельності АТ із метою класифікації антигіпертензивних препаратів на більше або менше пов’язані з більшою чи меншою міжвізитною варіабельністю АТ або більше чи менше узгодженим контролем АТ [439, 440] здається невиправданим, оскільки повідомлялося про розбіжності між двома показниками [441]. Крім того, незважаючи на будь-які можливі кореляції, два типи варіабельності є малоймовірними для вимірювання тих же явищ [442]. З практичної точки зору поки інтраіндивідуальна варіабельність АТ від візиту до візиту не буде проаналізована за даними нових масштабних досліджень, інтраіндивідуальну варіабельність АТ від візиту до візиту не слід використовувати як критерій для вибору антигіпертензивних препаратів. Дане питання залишається, однак, цікавим для подальшого дослідження.
5.2.1.8. Чи слід класифікувати антигіпертензивні засоби за порядком їх вибору?
Як тільки було погоджено, що: 1) основним механізмом користі від антигіпертензивної терапії є зниження АТ як таке; 2) ефекти на причинно-специфічні події різних препаратів є подібними або відрізняються лише незначною мірою; 3) тип можливого ускладнення в даного пацієнта є непередбачуваним; 4) усі класи антигіпертензивних препаратів мають свої переваги і протипоказання (табл. 14), з’ясували, що, очевидно, будь-який універсальний рейтинг лікарських засобів для загального використання при артеріальній гіпертензії не базується на доказових даних [141, 443].
Замість того, щоб сконцентруватися на універсальному рейтингу, члени Робочої групи вирішили підтвердити (з невеликими змінами) таблицю, опубліковану в рекомендаціях ESH/ESC 2007 року [2], де розгляд препаратів при специфічних клінічних умовах базується на факті, що деякі класи переважно використовувалися в дослідженнях в особливих умовах або продемонстрували більшу ефективність при конкретних типах ураження органів-мішеней (див. Mancia et al. [2] для отримання детальних доказів) (табл. 15). Тим не менше немає жодних доказів того, що різні вибори слід здійснювати залежно від віку [444] або статі [445] (за винятком обережності застосування блокаторів РААС у жінок дітородного віку через можливий тератогенний ефект). У будь-якому випадку лікарі повинні звернути увагу на побічні ефекти, пов’язані з препаратами, навіть на чисто суб’єктивні, тому що вони є потужними факторами впливу на прихильність до лікування. При необхідності поєднання ефективності з переносимістю слід змінити дозування препаратів або самі препарати.
5.2.2. Монотерапія та комбінована терапія
5.2.2.1. Плюси і мінуси обох підходів
У рекомендаціях ESH/ESC 2007 року [2] підкреслено, що незалежно від того, який препарат використовується, монотерапія може ефективно зменшити АТ тільки в обмеженої кількості пацієнтів з артеріальною гіпертензією і що більшість пацієнтів потребують комбінації щонайменше двох препаратів для досягнення контролю АТ. Отже, питання не в тому, чи комбінована терапія є корисною, а в тому, чи завжди їй повинна передувати спроба монотерапії, а також коли комбінована терапія може бути використана як початкове лікування.
Очевидна перевага початку лікуванну з монотерапії полягає у використанні єдиного препарата із можливістю проаналізувати пов’язані з ним ефективність та побічні ефекти. До недоліків можна віднести те, що в разі неефективності або недостатньої ефективності монотерапії пошук альтернативи, яка буде більш ефективною або краще переноситиметься, може видатися трудомістким процесом та зашкодити прихильності до лікування. Крім того, метааналіз більше ніж 40 досліджень показав, що комбінування двох антигіпертензивних препаратів із будь-яких двох класів веде до більш значного зниження АТ, ніж збільшення дози єдиного препарату [446]. Перевага початку лікування з комбінованої терапії полягає у більш швидкій відповіді в більшої кількості пацієнтів (потенційно корисна в пацієнтів з високим ризиком), більшій імовірності досягнення цільового рівня АТ у пацієнтів із більш високим АТ, а також нижчій імовірності порушення прихильності пацієнта до лікування через зміну препаратів. Справді, останні дослідження показали, що в пацієнтів, які отримують комбіновану терапію, спостерігається менший відсоток відмови від лікування, ніж у пацієнтів, які отримують будь-яку монотерапію [447]. Ще однією перевагою є існування фізіологічної та фармакологічної взаємодії між різними класами препаратів, які можуть не тільки підтвердити більш значе зниження АТ, але й викликати менше небажаних явищ і, відповідно, можуть забезпечити більше переваг порівняно з монотерапією. Недоліком початку лікування з комбінації препаратів є те, що один із препаратів може бути неефективним.
У цілому запропонований у рекомендаціях ESH/ESC 2007 року [2] підхід до початку лікування з комбінації лікарських засобів у пацієнтів із високим ризиком або з помітно високим АТ на початковому рівні може бути підтверджений.
При початку лікування з монотерапії або з комбінації двох препаратів дози можуть бути підвищені при необхідності досягнення цільового АТ; якщо цільового рівня АТ не вдається досягнути за допомогою комбінації з двох препаратів у повних дозах, може бути розглянутий перехід до комбінації інших двох препаратів або доданий третій препарат. Тим не менше в пацієнтів із резистентною артеріальною гіпертензією додавання препаратів потребує уважного аналізу отриманих результатів, а будь-який очевидно неефективний або мінімально ефективний препарат слід замінити, а не продовжувати автоматичне підвищення доз у багатокомпонентній комбінації (рис. 3).
5.2.2.2. Комбінації вибору
На сьогодні доступні тільки непрямі дані з рандомізованих досліджень щодо комбінацій препаратів, ефективних у зниженні частоти серцево-судинних подій. Серед великої кількості РКД антигіпертензивної терапії тільки в трьох із них систематично використовувалася комбінація двох препаратів принаймні в одній групі: у дослідженні ADVANCE [276] порівнювалася комбінація інгібітору АПФ та діуретика з плацебо (але на фоні продовження раніше розпочатої терапії); у дослідженні FEVER [269] порівнювалася комбінація антагоніста кальцію й діуретика з монотерапією діуретиком (плюс плацебо); у дослідженні ACCOMPLISH [414] порівнювався той же інгібітор АПФ у комбінації з діуретиком або антагоністом кальцію. У всіх інших клінічних дослідженнях лікування починалося з монотерапії в кожній групі з додаванням іншого лікарського засобу (а іноді й більше ніж одного препарату) в деяких пацієнтів. У деяких дослідженнях другий препарат визначався дослідником (наприклад, в ALLHAT) [448] — бета-блокатор, клонідин або резерпін.
З огляду на це важливе застереження табл. 16 демонструє, що за винятком комбінації блокаторів рецепторів ангіотензину й антагоністів кальцію (ніколи систематично не використовувалися в дослідженнях із впливом на кінцеві точки) усі комбінації були використані щонайменше в одній активній групі плацебо-контрольованих досліджень, у яких їх прийом був пов’язаний зі значною користю [186, 448, 455, 456]. У дослідженнях, які порівнювали різні режими, усі комбінації використовувалися в більшої чи меншої частини пацієнтів без істотних відмінностей в отриманому ефекті [458–461]. Виняток становлять лише два дослідження, у яких велика частина пацієнтів отримувала або комбінацію блокатора рецепторів ангіотензину та діуретика [457], або комбінацію антагоніста кальцію та інгібітору АПФ [423], обидві виявилися кращими за комбінацію бета-блокатора та діуретика відносно зменшення частоти серцево-судинних подій. Слід визнати, що комбінація бета-блокатора та діуретика є такою ж ефективною, як і інші комбінації, в кількох інших дослідженнях [448, 455, 460, 461] і більш ефективною, ніж плацебо, в трьох дослідженнях [449, 453, 454]; однак комбінація бета-блокатора та діуретика, як вважається, частіше порівняно з іншими комбінаціями веде до розвитку цукрового діабету в пацієнтів, схильних до цього [462].
У єдиному дослідженні, у якому напряму порівнювалися дві комбінації препаратів у всіх пацієнтів (ACCOMPLISH) [414], було знайдено достовірну перевагу комбінації інгібітору АПФ та антагоніста кальцію перед комбінацією інгібітору АПФ та діуретика, незважаючи на відсутність різниці рівня АТ між двома групами. Ці несподівані результати заслуговують повторення (в інших дослідженнях. — Прим. наук. ред.), оскільки в дослідженнях, у яких порівнювалася терапія на основі антагоніста кальцію з терапією діуретиком, ніколи не визначалося переваг антагоніста кальцію. Проте ймовірність того, що результати дослідження ACCOMPLISH можуть бути пов’язані з більш ефективним зниженням центрального АТ під впливом комбінації блокатора РАС з антагоністом кальцію [398, 399, 464] заслуговує вивчення.
Єдина комбінація, що не може бути рекомендована на основі результатів досліджень, — комбінація двох різних блокаторів РАС. Результати дослідження ONTARGET [463] відносно того, що комбінація інгібітора АПФ та блокатора рецепторів ангіотензину супроводжується значним підвищенням кількості випадків ТСНН, нещодавно були підтверджені результатами дослідження ALTITUDE [434] хворих на цукровий діабет. Дане дослідження було припинене передчасно через значну кількість випадків ТСНН та інсульту у групі, у якій інгібітор реніну аліскірен додавався до розпочатої раніше терапії інгібітором АПФ або блокатором рецептора ангіотензину. Слід зазначити, однак, що в дослідженні ALTITUDE рівень АТ менш уважно моніторувався щодо можливої гіпотензії. Найбільш широко використовувані комбінації лікарських засобів із двох препаратів вказані на рис. 4.
5.2.2.3. Комбінації фіксованих доз препаратів в одній таблетці
Як і попередні рекомендації, рекомендації ESH/ESC 2013 року підтримують використання комбінації фіксованих доз двох антигіпертензивних препаратів в одній таблетці, тому що зниження кількості таблеток, які необхідно приймати пацієнтові щодня, покращує прихильність до терапії і збільшує ефективність контролю АТ [465, 466], який, на жаль, залишає бажати кращого при артеріальній гіпертензії. Такому підходу сприяє у даний час наявність комбінацій різних фіксованих доз одних і тих же двох препаратів, що мінімізує одну з незручностей такого підходу, а саме неможливість збільшення дози одного препарату незалежно від іншого. Це справедливо і для комбінацій фіксованих доз із трьох препаратів (зазвичай блокатора РАС, антагоніста кальцію та діуретика), які стають усе більш доступними. Доступність препаратів поширюється на так звану поліпіл (тобто комбінацію фіксованих доз декількох антигіпертензивних препаратів зі статинами і низькими дозами аспірину), що базується на тому, що у хворих на артеріальну гіпертензію часто наявна дисліпідемія та нерідко високий серцево-судинний ризик [12, 13]. В одному дослідженні було показано, що при поєднанні в поліпіл різні препарати зберігають всі або більшість своїх очікуваних ефектів [467]. Однак спрощення процесу лікування, пов’язане з таким підходом, можна розглядати тільки в разі встановленої потреби в кожному із компонентів поліпіл [141].
5.2.3. Підсумок рекомендацій щодо стратегії лікування і вибору препаратів
6. Стратегії лікування в особливих умовах
6.1. «Артеріальна гіпертензія білого халата»
Якщо доказова база на користь лікування пацієнтів з артеріальною гіпертензією 1-го ступеня з низьким або помірним ризиком вважається невеликою (див. розділ 4.2.2), доказова база для лікування «артеріальної гіпертензії білого халата» ще слабша. Серед пацієнтів даної групи рандомізовані дослідження впливу антигіпертензивної терапії на зниження серцево-судинної захворюваності та фатальних подій не проводилися. На сьогодні доказова база в основному обмежується даними підгрупового аналізу дослідження SystEur, згідно з результатами якого вважається, що медикаментозне лікування знижує амбулаторний АТ та серцево-судинну захворюваність і смертність при «артеріальній гіпертензії білого халата» менш ефективно, ніж при стійкій артеріальній гіпертензії, а висновок зроблено на основі невеликої кількості подій [468].
Наступні міркування можуть допомогти в прийнятті терапевтичних рішень в окремих випадках. Пацієнти «з артеріальною гіпертензією білого халата» можуть часто мати дисметаболічні фактори ризику та деякі безсимптомні ураження органів-мішеней (див. розділ 3.1.3), що підвищує серцево-судинний ризик. У пацієнтів даної групи з більш високим ризиком та «артеріальною гіпертензією білого халата» медикаментозне лікування може розглядатися на додаток до зміни способу життя. Зміни способу життя та медикаментозне лікування можна розглядати і при нормальних значеннях амбулаторного АТ, що супроводжуються патологічними значеннями домашнього АТ (або навпаки), оскільки даний стан також супроводжується підвищеним серцево-судинним ризиком [105]. При відсутності додаткових факторів серцево-судинного ризику втручання може бути обмежене лише змінами способу життя, однак подібне рішення має супроводжуватися ретельним наглядом за пацієнтом (включаючи періодичний контроль позаофісного АТ), оскільки в пацієнтів з «артеріальною гіпертензією білого халата» позаофісний АТ часто вищий, ніж у пацієнтів з істинною нормотензією, і вони мають більш високий ризик ураження органів-мішеней та розвитку цукрового діабету і стійкої артеріальної гіпертензії (див. розділ 3.1.3). Слід також звернути увагу на той факт, що через високу поширеність (особливо при легкій та помірній артеріальній гіпертензії) «артеріальна гіпертензія білого халата» була, імовірно, добре представлена у дослідженнях антигіпертензивних ліків, на основі яких зниження офісного АТ стало рекомендацією для терапії. Рекомендації щодо стратегії лікування «артеріальної гіпертензії білого халата» подані нижче.
6.2. Маскована артеріальна гіпертензія
Ізольована амбулаторна, або маскована артеріальна гіпертензія, діагностується нечасто, оскільки визначення нормального АТ тільки у виняткових випадках супроводжується рішенням про домашній або амбулаторний моніторинг АТ. При виявленні маскованої артеріальної гіпертензії, однак, слід розглядати як заходи щодо зміни способу життя, так і антигіпертензивну медикаментозну терапію, оскільки було продемонстровано, що маскована артеріальна гіпертензія супроводжується серцево-судинним ризиком, дуже близьким до такого при офісній та позаофісній артеріальній гіпертензії [109, 112, 117, 469]. Як під час прийняття рішення, так і протягом періоду спостереження слід пам’ятати про дисметаболічні фактори ризику й ураження органів-мішеней, тому що останні є більш поширеними при маскованій артеріальній гіпертензії, ніж у пацієнтів із нормотензією. Ефективність антигіпертензивної терапії слід оцінювати за допомогою амбулаторного та/або домашнього вимірювання АТ.
6.2.1. Підсумок рекомендацій щодо стратегії лікування «артеріальної гіпертензії білого халата» та маскованої артеріальної гіпертензії
6.3. Особи похилого віку
У попередніх розділах (4.2.5 і 4.3.3) ми відзначили наявність переконливих доказів переваги від зниження АТ за допомогою антигіпертензивної терапії у групі пацієнтів похилого віку, обмеженій пацієнтами з початковими значеннями САТ ≥ 160 мм рт.ст., яке було зменшено до рівня < 150 мм рт.ст., але не < 140 мм рт.ст. Тому рекомендації щодо зниження САТ < 150 мм рт.ст. в осіб похилого віку з систолічним АТ ≥160 мм рт.ст. засновані на сильних доказових даних. Проте принаймні у літніх людей віком до 80 років антигіпертензивна терапія може розглядатися при значеннях САТ > 140 мм рт.ст. і бути спрямованою на значення САТ < 140 мм рт.ст., якщо пацієнти у доброму фізичному стані, а лікування переноситься задовільно.
Прямі доказові дані впливу антигіпертензивної терапії в пацієнтів з артеріальною гіпертензією похилого віку (понад 80 років) на момент підготовки рекомендацій ESH/ESC 2007 року були відсутні. З подальшою публікацією результатів дослідження HYVET [287], у якому порівнювалося активне лікування (діуретик індапамід, доповнюваний у разі необхідності інгібітором АПФ периндоприлом) із плацебо у вісімдесятирічних осіб із рівнем САТ на момент включення ≥ 160 мм рт.ст., було повідомлено про значне зниження частоти основних серцево-судинних ускладнень та загальної смертності при цільових значеннях САТ < 150 мм рт.ст. (середнє досягнуте значення становило 144 мм рт.ст.). У дослідження HYVET навмисно набирали пацієнтів у доброму фізичному і психічному стані та виключалися особи з незадовільним станом, які часто зустрічаються у вісімдесятирічній популяції, а також виключалися пацієнти з клінічно значимою ортостатичною гіпотензією. Тривалість періоду спостереження також виявилася досить короткою (у середньому 1,5 року), оскільки дослідження було перервано достроково наглядовою радою з безпеки.
У РКД, результати яких продемонстрували позитивні ефекти антигіпертензивної терапії, використовувалися різні класи препаратів, а отже, є доказові дані на користь діуретиків [287, 449, 454, 470, 471], бета-блокаторів [453, 454], антагоністів кальцію [451, 452, 460], інгібіторів АПФ [460] і блокаторів рецепторів ангіотензину [450]. У трьох дослідженнях при ізольованій систолічній артеріальної гіпертензії використовувалися діуретики [449] або антагоністи кальцію [451, 452].
У проспективному метааналізі порівнювалися переваги різних антигіпертензивних препаратів у пацієнтів молодше або старше 65 років і була підтверджена відсутність доказів того, що різні класи препаратів по-різному ефективні в пацієнтів молодшого та старшого віку [444].
6.3.1. Підсумок рекомендацій відносно стратегії антигіпертензивної терапії у літніх людей
6.4. Особи молодого віку
Молодим дорослим особам із помірно високим АТ майже неможливо надати рекомендації, безпосередньо засновані на даних інтервенційних досліджень, оскільки виникнення ускладнень затримуеться на цілі роки. Нещодавно були опубліковані результати важливого обсерваційного дослідження у Швеції, у якому взяли участь 1,2 млн чоловіків, первинне обстеження яких проводилося в середньому у віці 18,4 року на момент військового призову, а медіана спостереження в середньому становила 24 роки [472]. Зв’язок САТ із загальною смертністю виявився U-подібної форми із найнижчим значенням близько 130 мм рт.ст., але зв’язок із серцево-судинною смертністю зростав монотонно (чим вищий АТ, тим вищий ризик). У молодих людей даної групи (без жорстких, патологічно змінених артерій) зв’язок ДАТ із загальною та серцево-судинною смертністю виявився ще сильнішим порівняно з САТ з очевидним пороговим значенням близько 90 мм рт.ст. Близько 20 % загальної смертності в даній групі молодих людей можна було пояснити значеннями ДАТ. У молодих осіб з артеріальною гіпертензією іноді може проявлятися ізольоване підвищення ДАТ. Незважаючи на відсутність доказових даних із РКД відносно переваг антигіпертензивної терапії в даній групі молодих осіб, медикаментозну терапію для них можна вважати доцільною, при наявності інших факторів ризику АТ слід знижувати до рівня < 140/90 мм рт.ст. Інша справа — молоді особи, у яких підвищується плечовий САТ при нормальних значеннях ДАТ (< 90 мм рт.ст.). Як уже говорилося в розділах 3.1.6 і 4.2.4, в осіб даної групи часто спостерігається нормальний центральний САТ, тому слід дотримуватися лише заходів щодо зміни способу життя.
6.5. Жінки
Жінки серед пацієнтів, яких включали у РКД з артеріальної гіпертензії, становлять 44 % [473], однак тільки 24 % усіх досліджень із серцево-судинної патології повідомляють про стать-специфічні результати [473–475]. Гендерний аналіз підгруп у 31 РКД [473] виявив подібне зниження АТ для чоловіків і жінок, але не отримав жодних доказів того, що обидві статі отримують різні рівні протекції від зниження артеріального тиску або що терапія інгібіторами АПФ, антагоністами кальцію, антагоністами рецепторів ангіотензину або діуретиками/бета-блокаторами виявилася більш ефективною в якоїсь однієї статі [445].
У жінок дітородного віку слід уникати призначення інгібіторів АПФ і блокаторів рецепторів ангіотензину у зв’язку з можливим тератогенним ефектом. Це стосується також і аліскірену, прямого інгібітору реніну, хоча і немає інформації щодо випадків прийому аліскірену під час вагітності.
6.5.1. Оральні контрацептиви
Використання оральних контрацептивів (ОК) пов’язане з невеликим, але значимим підвищенням АТ та розвитком артеріальної гіпертензії приблизно в 5 % користувачів [476, 477]. Слід зазначити, що в даних дослідженнях вивчалися ОК попереднього покоління, які містили відносно високі дози естрогену порівняно з тими, що використовуються сьогодні (що містять < 50 мкг естрогену, із найбільш частим діапазоном етинілестрадіолу від 20 до 35 мкг і з низькою дозою прогестинів другого або третього покоління). Ризик розвитку артеріальної гіпертензії швидко зменшувався з припиненням прийому ОК, а в колишніх користувачів спостерігався лише незначно підвищений ризик [2]. Пізніше аналогічні результати були продемонстровані в дослідженні PREVEND, у якому друге і третє покоління ОК оцінювалися окремо [478]; у цьому дослідженні після початкового збільшення екскреція альбуміну з сечею знижувалася після припинення прийому OК. Дроспіренон (3 мг), новий прогестин з антимінералокортикоїдним діуретичним ефектом, у поєднанні з етинілестрадіолом у різних дозах знижував у групах САТ на 1–4 мм рт.ст. [479]. На жаль, з’являється все більше доказів того, що дроспіренон пов’язаний із більш високим ризиком розвитку венозної тромбоемболії, ніж левоноргестрел (синтетичний прогестоген другого покоління) [480].
Зв’язок між комбінованим прийомом ОК і ризиком розвитку інфаркту міокарда інтенсивно вивчається, але висновки є суперечливими. Раніше проведені проспективні дослідження послідовно продемонстрували підвищений ризик розвитку гострого інфаркту міокарда серед жінок, які використовують ОК, особливо у користувачів ОК, які палять; спостереження було розширено із залученням жінок, які палили раніше [481]. Було проведено два дослідження типу «випадок-контроль» із використанням другого і третього поколінь ОК, результати виявилися суперечливими [482, 483]. У великомасштабному шведському популяційному проспективному дослідженні, у якому більшість реальних користувачів ОК приймали низькі дози естрогену і прогестини другого або третього покоління, зв’язку використання ОК із підвищеним ризиком інфаркту міокарда [484] виявлено не було. Дані спостережних досліджень, де використовувався лише ОК із прогестогеном, свідчать про відсутність підвищення ризику інфаркту міокарда [485].
Дані трьох окремих метааналізів, що узагальнюють більше ніж 30 років досліджень, показали, що в користувачів ОК спостерігається приблизно дворазове підвищення ризику інсульту порівняно з жінками, які не користуються ОК [486–488]. За даними ізраїльського популяційного когортного дослідження, прийом ОК, що містили дроспіренон, не був пов’язаним із підвищеним ризиком транзиторних ішемічних атак та інсульту [489].
Даних про ризик серцево-судинних подій при використанні новітніх непероральних форм гормональних контрацептивів (ін’єкційних, для місцевого використання, вагінальних) немає. Тим не менше було встановлено, що трансдермальні пластирі та вагінальні кільця пов’язані зі збільшенням ризику венозного тромбозу порівняно з віковими контрольними групами [490].
Хоча частота інфаркту міокарда та ішемічного інсульту є низькою у віковій групі користувачів OК, ризик, пов’язаний з ОК, малий в абсолютному вираженні, але він має істотний вплив на здоров’я жінок, оскільки 30–45 % жінок репродуктивного віку використовують ОК. Дані рекомендації демонструють, що при виборі та початку користування ОК в індивідуальному порядку слід зважувати ризики і переваги [491]. АТ слід оцінювати за допомогою адекватних методів вимірювання; одноразове вимірювання АТ є недостатнім для діагностики артеріальної гіпертензії [492]. У жінок віком 35 років і старше слід оцінити наявність факторів ризику, у тому числі артеріальної гіпертензії. Не рекомендується використовувати ОК у жінок із неконтрольованою артеріальною гіпертензією. Припинення прийому комбінованих ОК у жінок з артеріальною гіпертензією дозволяє поліпшити контроль АТ [493]. У жінок, які палять, та віком понад 35 років ОК слід призначати з обережністю [494].
6.5.2. Замісна гормональна терапія
Гормональну терапію та селективні модулятори рецепторів естрогену не слід використовувати для первинної або вторинної профілактики серцево-судинних захворювань [495]. Іноді при лікуванні жінок молодшого віку у перименопаузальному періоді з тяжкими симптомами менопаузи слід зважити потенційні переваги з потенційними ризиками замісної гормональної терапії [496, 497]. Імовірність того, що АТ буде збільшуватися при замісній гормональній терапії в період менопаузи в жінок з артеріальною гіпертензією, низька [498].
6.5.3. Вагітність
Гіпертензивні розлади під час вагітності були розглянуті нещодавно в рекомендаціях ESC із лікування серцево-судинних захворювань під час вагітності [499]. За відсутності РКД рекомендації можуть ґрунтуватися лише на думці експертів. Незважаючи на існування консенсусу, що медикаментозне лікування тяжкої артеріальної гіпертензії під час вагітності (> 160 мм рт.ст. для САТ та > 110 мм рт.ст. для ДАТ) потрібне та є корисним, переваги антигіпертензивної терапії для легкого та середнього підвищення АТ при вагітності (≤ 160/110 мм рт.ст.), уже існуючого або викликаного вагітністю, залишаються не встановленими, за винятком випадків більш низького ризику розвитку тяжкої артеріальної гіпертензії [500]. Міжнародні та національні рекомендації змінюються залежно від порогових значень для початку лікування і цільових значень АТ під час вагітності. Пропозиція, що міститься в рекомендаціях ESH/ESC 2007 року [2], щодо розгляду медикаментозного лікування у всіх вагітних жінок зі стійким підвищенням АТ ≥ 150/95 мм рт.ст. підтримується останніми даними із США, які демонструють тенденцію до збільшення частоти госпіталізацій з приводу інсульту, пов’язаних із вагітністю, особливо в післяпологовому періоді, з 1994 по 2007 рік [501], а також аналізом даних від пацієнток із тяжкою прееклампсією та еклампсією [502]. Незважаючи на відсутність доказів, у 2013 році Робоча група підтверджує розгляд раннього початку антигіпертензивної терапії при значеннях АТ ≥ 140/90 мм рт.ст. у жінок:
— із гестаційною артеріальною гіпертензією (з протеїнурією або без неї);
— уже існуючою артеріальною гіпертензією з накладенням гестаційної артеріальної гіпертензії;
— артеріальною гіпертензією з безсимптомним ураженням органів або симптомами у будь-який час при вагітності.
Додаткової інформації з часу публікації попередніх рекомендацій [2] щодо антигіпертензивних препаратів, які слід використовувати у вагітних жінок з артеріальною гіпертензією, отримано не було, тому рекомендації, що стосуються використання метилдопи, лабеталолу та ніфедипіну як єдиного антагоніста кальцію, протестованих у період вагітності, можуть бути підтвердженими. Бета-блокатори (можлива затримка росту плода, якщо приймаються на ранніх термінах вагітності) і діуретики (у разі вже існуючого зниження об’єму плазми) слід використовувати з обережністю. Як згадувалося вище, слід абсолютно уникати всіх препаратів, які впливають на систему ренін-ангіотензин (інгібітори АПФ, БРА, інгібітори реніну). При невідкладних ситуаціях (прееклампсії) внутрішньовенний лабеталол є препаратом вибору; нітропрусид натрію або нітрогліцерин для внутрішньовенної інфузії є альтернативним варіантом.
Існують значні суперечності щодо ефективності низьких доз аспірину для профілактики прееклампсії. Незважаючи на дані великого метааналізу, в якому було показано невелику перевагу аспірину в профілактиці прееклампсії [503], у двох інших нещодавніх аналізах дослідники дійшли протилежних висновків. Rossi та Mullin [504] використовували об’єднані дані близько 5000 жінок із високим ризиком і 5000 із низьким ризиком прееклампсії і повідомили про відсутність ефекту низьких доз аспірину в профілактиці захворювання. Bujold et al. [505], проте, узагальнили дані, отримані від більше ніж 11 000 жінок, включених у РКД ефективності низьких доз аспірину у вагітних жінок, і дійшли висновку, що жінки, які почали лікування раніше ніж на 16-му тижні вагітності, мали значне та достовірне зниження відносного ризику розвитку прееклампсії (відносний ризик 0,47) і тяжкої прееклампсії (відносний ризик 0,09) порівняно з контрольними групами [505]. З огляду на ці суперечливі дані може бути запропонована лише така порада: жінкам із високим ризиком розвитку прееклампсії (артеріальна гіпертензія при попередній вагітності, ХХН, автоімунні захворювання, такі як системний червоний вовчак або антифосфоліпідний синдром, 1-й або 2-й тип цукрового діабету, хронічна артеріальна гіпертензія) або з більше ніж одним помірним фактором ризику прееклампсії (перша вагітність, вік ≥ 40 років, інтервал між вагітностями > 10 років, ІМТ ≥ 35 кг/м2 при першому візиті, сімейний анамнез прееклампсії, а також багатоплідна вагітність) можна порадити приймати 75 мг аспірину щодня з 12-го тижня вагітності до народження дитини, за умови що вони мають низький ризик шлунково-кишкової кровотечі.
6.5.4. Довгострокові серцево-судинні наслідки гестаційної артеріальної гіпертензії
Через серцево-судинний та метаболічний стреси, які зумовлені вагітністю, остання дає унікальну можливість оцінити пожиттєвий ризик: прееклампсія може бути раннім показником серцево-судинного ризику. Останній масштабний метааналіз продемонстрував, що в жінок з анамнезом прееклампсії спостерігається приблизно подвійний ризик подальшого розвитку ішемічної хвороби серця, інсульту й венозної тромбоемболії протягом 5–15 років після вагітності [506]. Ризик розвитку артеріальної гіпертензії був майже в чотири рази вищий [507]. Жінок із раннім початком прееклампсії (пологи до 32-го тижня вагітності), мертвонародженням або затримкою росту плода розглядають як таких, які мають найвищий ризик. Фактори ризику до початку вагітності, що сприяють розвитку гіпертензивних порушень, представлені більш високим віком матері, підвищеним АТ, дисліпідемією, ожирінням, сімейним анамнезом серцево-судинних захворювань, антифосфоліпідним синдромом та порушенням толерантності до глюкози. Гіпертензивні розлади були визнані важливим фактором ризику серцево-судинних захворювань у жінок [495]. Тому для зниження ризику майбутніх серцево-судинних захворювань після пологів рекомендуються зміни способу життя та регулярний моніторинг АТ і метаболічних факторів.
6.5.5. Підсумок рекомендацій щодо стратегії лікування артеріальної гіпертензії у жінок
6.6. Цукровий діабет
Високий АТ є спільною рисою як для 1-го, так і 2-го типу цукрового діабету, а прихована артеріальна гіпертензія також не є рідкісною [121], тож 24-годинний моніторинг амбулаторного АТ у пацієнтів із нормотензією та цукровим діабетом може виявитися корисною діагностичною процедурою. У попередніх розділах (4.2.6 і 4.3.4) була зазначена відсутність чітких доказів переваг щодо початку антигіпертензивної терапії при САТ < 140 мм рт.ст. (високий нормальний АТ) і доказів переваги для цільового рівня САТ < 130 мм рт.ст. (у таких пацієнтів. — Прим. наук. ред.). Це пов’язано з відсутністю відповідних правильно організованих досліджень щодо цих питань. Чи потребує наявність ураження мікросудин (ниркових, очних або нервових) у хворих на цукровий діабет початку терапії та більш низьких цільових значень АТ, також неясно. Розвиток мікроальбумінурії затримується або її вираженість зменшується при лікуванні, але в дослідженнях за участю пацієнтів із цукровим діабетом, включаючи нормо- та гіпертензивних пацієнтів, не вдалося систематично продемонструвати, що зменшення протеїнурії також супроводжувалося зниженням частоти жорстких серцево-судинних подій [274, 276, 329] (див. також розділ 6.9). Як в осіб з нормальним АТ, так і у хворих на артеріальну гіпертензію в дослідженні ADVANCE [508] та в пацієнтів із нормальним кров’яним тиском і 1-м типом цукрового діабету в дослідженні DIRECT ефекту антигіпертензивної терапії на діабетичну ретинопатію виявлено не було [509]. Також суттєвого впливу антигіпертензивних препаратів на нейропатію не виявлено [510]. Таким чином, на основі доказових даних рекомендується починати антигіпертензивну терапію у всіх пацієнтів із цукровим діабетом і середнім значенням САТ ≥ 160 мм рт.ст. Лікування настійливо рекомендується також у хворих на цукровий діабет із САТ ≥ 140 мм рт.ст. із метою послідовного зниження до < 140 мм рт.ст. Як зазначено в розділі 4.3.4.1, цільові значення ДАТ на рівні 80–85 мм рт.ст. підтримуються результатами досліджень HOT [290] і UKPDS [293]. Наскільки нижчим від рівня 140 мм рт.ст. у хворих на цукровий діабет має бути цільове значення САТ, не зрозуміло, оскільки в єдиному великому дослідженні, яке продемонструвало зниження частоти серцево-судинних подій у пацієнтів із цукровим діабетом при зниженні САТ < 140 мм рт.ст., фактичне зниження САТ у середньому становило 139 мм рт.ст. [270, 275]. Порівняння зменшення частоти серцево-судинних подій в різних дослідженнях вказує на те, що для даної різниці в рівні САТ переваги більш інтенсивного зниження САТ поступово стають меншими, коли різниця САТ знаходиться в нижній частині діапазону 139–130 мм рт.ст. [314]. Додаткові доказові дані проти зниження САТ < 130 мм рт.ст. отримані в дослідженні ACCORD та в ретроспективному аналізі РКД, а також в обсерваційному дослідженні даних загальнонаціональних реєстрів у Швеції, які свідчать, що переваги не збільшуються при рівні АТ < 130 мм рт.ст. [326, 511, 512]. Випадок лікування пацієнтів з цукровим діабетом та підвищеною екскрецією білка з сечею розглянутий в розділі 6.9.
Вибір антигіпертензивних препаратів має ґрунтуватися на їх ефективності та переносимості. Всі класи антигіпертензивних препаратів відповідно до даних метааналізу [394] є корисними, але при індивідуальному виборі для адаптації терапії слід брати до уваги супутні захворювання. Оскільки контроль АТ є більш складним при цукровому діабеті [324], більшість пацієнтів у всіх дослідженнях отримували комбіновану терапію, яку слід частіше розглядати при лікуванні артеріальної гіпертензії у пацієнтів із цукровим діабетом. Через більший ефект блокаторів РАС на екскрецію білка з сечею (див. розділ 6.9) вважається доцільним включати в комбінацію інгібітор АПФ або блокатор рецепторів ангіотензину. Проте одночасного прийому двох блокаторів РАС (у тому числі інгібітору реніну аліскірену) слід уникати в пацієнтів із високим ризиком через підвищення небезпеки побічних ефектів, які було виявлено в дослідженнях ONTARGET [463] та ALTITUDE [434]. Тіазид та тіазидні діуретики є корисними і часто використовуються спільно з блокаторами РАС. Антагоністи кальцію, як було показано, є корисними, особливо в поєднанні з блокатором РАС. Бета-блокатори, хоча потенційно і можуть впливати на чутливість до інсуліну, можуть бути використані для контролю АТ у комбінованій терапії, особливо в пацієнтів з ІХС та серцевою недостатністю.
6.6.1. Підсумок рекомендацій щодо стратегії лікування хворих на цукровий діабет
6.7. Метаболічний синдром
Метаболічний синдром має різні дефініції, особливо через наявність різних визначень центрального ожиріння, хоча так зване узгоджене визначення було представлене у 2009 році [514]. Чи є метаболічний синдром корисним клінічним поняттям в даний час, обговорюється, значною мірою через те, що було складно довести, що його розпізнавання щось додає до прогностичної сили окремих факторів ризику [515, 516]. Високий нормальний АТ та артеріальна гіпертензія являють собою частий можливий компонент метаболічного синдрому [517], хоча синдром може бути діагностований за відсутності підвищеного АТ. Це узгоджується з висновком, що артеріальна гіпертензія, високий нормальний АТ й «артеріальна гіпертензія білого халата» часто асоційовані зі збільшеною окружністю талії і резистентністю до інсуліну. Співіснування артеріальної гіпертензії з метаболічними порушеннями збільшує глобальний ризик і рекомендації (розділ 4.2.3), але у пацієнтів з артеріальною гіпертензією та метаболічними порушеннями призначати антигіпертензивні препарати (після прийнятного періоду зміни способу життя) при рівні АТ ≥ 140/90 мм рт.ст. слід з певною обережністю. Доказових даних, що антигіпертензивні препарати мають позитивний вплив на серцево-судинні події в пацієнтів із метаболічним синдромом та високим нормальним АТ, немає [277, 278]. Оскільки метаболічний синдром часто можна розглядати як переддіабетичний стан, такі препарати, як блокатори РАС і антагоністи кальцію, є препаратами вибору, оскільки вони потенційно покращують або не погіршують чутливість до інсуліну, у той час як бета-блокатори (за винятком судинорозширювальних бета-блокаторів [409]) і діуретики слід розглядати тільки як додаткові препарати, бажано в низьких дозах. Якщо застосовуються діуретики, треба розглядати прийом калійзберігаючих препаратів [409], оскільки є дані, що гіпокаліємія порушує толерантність до глюкози [518]. Зміни способу життя, зокрема зниження маси тіла та збільшення фізичного навантаження, рекомендуються всім особам з метаболічним синдромом. Це дозволить поліпшити не тільки контроль АТ, але й метаболічні складові, а також затримати розвиток цукрового діабету [369, 519, 520].
6.7.1. Підсумок рекомендацій відносно стратегії лікування у хворих на артеріальну гіпертензію з метаболічним синдромом
6.8. Обструктивне апное під час сну
Дана тема нещодавно була предметом консенсусного документу ESH та Європейського респіраторного товариства (European Respiratory Society) [521]. Зв’язок між обструктивним апное під час сну та артеріальною гіпертензією добре доведений, особливо у випадках нічної артеріальної гіпертензії. Обструктивне апное під час сну є відповідальним за більшу частину випадків підвищення артеріального тиску або відсутність зниження АТ у нічний час. Хоча в кількох проспективних дослідженнях був встановлений зв’язок між тяжким обструктивним апное під час сну та фатальними і нефатальними серцево-судинними подіями, а також загальною смертністю, даний зв’язок є більш сильним для інсульту, ніж ІХС, і є слабким для обструктивного апное під час сну легкої та середньої тяжкості [521]. Наскільки можливо систематично використовувати моніторинг серцево-судинних та дихальних показників під час нічного сну у пацієнтів з резистентною артеріальною гіпертензією, є питанням відкритим і жодного аналізу економічної ефективності проведено не було. Сьогодні цим складним методам має передувати АМАТ, що демонструє порушення АТ у нічний час, або нічна оксиметрія. Через зв’язок між ожирінням і обструктивним апное під час сну зазвичай рекомендується зниження маси тіла та виконання фізичних вправ, але, на жаль, жодних великомасштабних контрольованих досліджень не проводилося [521]. CPAP-терапія (Continuous, positive airway pressure — постійний позитивний тиск у дихальних шляхах) є успішною процедурою для зменшення проявів обструктивного апное під час сну, проте на основі даних чотирьох доступних метааналізів можна зробити висновок, що вплив тривалої CPAP-терапії на рівень амбулаторного АТ є дуже малим (зниження на 1–2 мм рт.ст.) [522–525]. Це може бути пов’язано з низькою прихильністю до такої складної процедури або з обмеженим періодом спостереження, але в недавньому дослідженні з періодом спостереження більше ніж 3 роки не було виявлено різниці у значеннях АТ або у використанні препаратів між пацієнтами з апное під час сну, які продовжували CPAP-терапію апное, та тими, хто її припинив [526]. Проте два останні проспективні дослідження показали, що: 1) в осіб із нормальним рівнем АТ та обструктивним апное під час сну протягом 12-річного періоду спостереження було значне зростання ризику розвитку артеріальної гіпертензії [527]; 2) ризик розвитку артеріальної гіпертензії був менший у пацієнтів, які лікувалися CPAP-терапією [528], хоча користь її була обмежена пацієнтами з денною сонливістю [527].
На завершення зазначимо, що, незважаючи на потенційний вплив на здоров’я обструктивного апное під час сну, даних відповідно організованих терапевтичних досліджень занадто мало. Двома найбільш актуальними питаннями, які потребують вивчення, є питання про те, чи насправді обструктивне апное під час сну збільшує серцево-судинний ризик артеріальної гіпертензії та чи призводить тривала терапевтична корекція обструктивного апное під час сну до зниження артеріального тиску та ризику серцево-судинних подій [529].
6.9. Діабетична та недіабетична нефропатія
В обсерваційних дослідженнях зв’язок між АТ та прогресуванням ХХН і частотою термінальної стадії ниркової недостатності є прямим і прогресивним [530]. Більше того, у дослідженні, проведеному в Японії, у загальній чоловічій популяції нормальний високий рівень АТ був пов’язаний зі збільшенням поширеності ХХН [531]. Крім того, у метааналізі інтервенційних досліджень у пацієнтів із недіабетичною нефропатією, прогресування ХНН корелювало з досягнутим АТ, найповільніше прогресування спостерігалося в пацієнтів із рівнем САТ у діапазоні 110–119 мм рт.ст., досягнутим на фоні лікування [532]. На жаль (див. розділ 4.3.4.3), дані цих спостережень не підтверджені результатами трьох досліджень [304–306], у яких пацієнти з ХХН були рандомізовані в групи нижчого (< 125–130 мм рт.ст.) або вищого (< 140 мм рт.ст.) цільового АТ: різниці в показниках ниркової недостатності або смертності між двома групами виявлено не було, за винятком пацієнтів з протеїнурією, коли в періоді продовженого спостереження після закінчення двох цих випробувань у тих, хто спочатку був рандомізований до груп нижчого АТ, спостерігалося менше випадків термінальної стадії ниркової недостатності або смерті [307, 308, 313]. У пацієнтів із діабетичною або недіабетичною хворобою нирок систолічний АТ повинен бути знижений < 140 мм рт.ст., а при очевидній наявності протеїнурії можуть бути досягнуті значення < 130 мм рт.ст. за умови, що зміни рШКФ будуть моніторуватися.
У пацієнтів із термінальною стадією ниркової недостатності, які знаходяться на діалізі, нещодавній метааналіз виявив зниження частоти серцево-судинних подій, серцево-судинної смерті та загальної смертності при зниженні систолічного/діастолічного АТ [533]; проте жодної інформації щодо абсолютних досягнутих значень АТ подано не було, а зменшення показників смертності помічене лише в пацієнтів із серцевою недостатністю. Таким чином, немає можливості подати рекомендації з точними цільовими значеннями АТ.
Зменшення протеїнурії (як мікроальбумінурії, так і явної протеїнурії) широко розглядається як терапевтична мета, оскільки за результатами аналізів даних РКД було повідомлено, що зміни екскреції білка з сечею є предикторами ниркових та серцево-судинних подій [534–536]. Ще раз повторимо, що упевнених доказів із досліджень, у яких порівнювалися серцево-судинні або ниркові події у групах, рандомізованих до більш або менш агресивного зменшення протеїнурії, недостатньо. Кілька РКД чітко продемонстрували, що блокування РАС є більш ефективним у зниженні альбумінурії, ніж плацебо або інші антигіпертензивні засоби, при діабетичній нефропатії, недіабетичній нефропатії та в пацієнтів із ССЗ [513, 537], а також є ефективним в запобіганні випадкам мікроальбумінурії [329, 538]. Жодне дослідження не мало достатньої статистичної потужності для оцінки ефекту на серцево-судинні події.
Досягнення цільового АТ зазвичай потребує комбінованої терапії, і блокатори РАС слід поєднувати з іншими антигіпертензивними препаратами. Після проведення субаналізу дослідження ACCOMPLISH [539] було повідомлено, що комбінація інгібітору АПФ з антагоністом кальцію є більш ефективною, ніж із тіазидним діуретиком, у запобіганні розвитку подвоєння рівня сироваткового креатиніну і термінальної стадії ниркової недостатності, хоча й була менш ефективною в запобіганні протеїнурії. Як зазначено в розділі 6.6, поєднання двох блокаторів РАС хоча потенційно і є більш ефективним у зниженні протеїнурії, проте в цілому не рекомендується [434, 463]. Антагоністи мінералокортикоїдних рецепторів не можуть бути рекомендовані при ХХН, особливо в поєднанні з блокатором РАС, через ризик надмірного зниження функції нирок і гіперкаліємії [540]. Тіазиди слід замінити петльовими діуретиками, якщо рівень креатиніну сироватки 1,5 мг/дл або рШКФ становить < 30 мл/хв/1,73 м2.
6.9.1. Підсумок рекомендацій щодо терапевтичних стратегій у пацієнтів з артеріальною гіпертензією та нефропатією
6.9.2. Хронічна хвороба нирок, стадія 5D
Артеріальна гіпертензія є поширеною знахідкою у пацієнтів, які перебувають на гемодіалізі, і має великий вплив на виживання. Детальні поради про те, як керувати високим АТ у пацієнтів, які перебувають на гемодіалізі, подані в рекомендаціях, випущених нефрологічними науковими товариствами, а тому лише декілька загальних міркувань будуть викладені в даних рекомендаціях. Перше: точне вимірювання АТ має важливе значення для ведення пацієнтів, які перебувають на гемодіалізі. Тим не менше показання АТ безпосередньо перед гемодіалзом можуть не відповідати середньому АТ, який насправді є в пацієнта. Таким чином, питання про те, як і де необхідно проводити вимірювання АТ, має особливе значення з чіткими доказами переваги самостійного вимірювання АТ у домашніх умовах порівняно з вимірюванням АТ перед гемодіалізом. Друге: рівень АТ, до якого слід знижувати при лікуванні, у хворих, які перебувають на гемодіалізі, точно не встановлений. Додатковими труднощами також є те, що значні зміни в балансі натрію і води призводять до значної варіабельності АТ, а також те, що ступінь зниження АТ може залежати від наявності ускладнень, таких як кардіоміопатія, а не від контролю АТ під впливом препаратів.
Третє: всі антигіпертензивні препарати за винятком діуретиків можуть бути використані у пацієнтів, які перебувають на гемодіалізі, при цьому дози визначаються гемодинамічною нестабільністю і діалізною здатністю препарату. Препаратів, які заважають регулюванню параметрів гомеостазу при дефіциті рідини (які вже серйозно ослаблені при нирковій недостатності), слід уникати для мінімізації гіпотензії під час швидкого та інтенсивного зменшення об’єму крові, пов’язаного з процедурою діалізу.
РКД за участю пацієнтів, які перебувають на гемодіалізі, нечисленні та в подальшому потребують заохочення щодо їх проведення. Довший або більш частий діаліз може вирішити гемодинамічні проблеми, пов’язані з обмеженням споживання солі та короткою тривалістю діалізу [541].
6.10. Цереброваскулярні хвороби
6.10.1. Гострий інсульт
Керування рівнем АТ під час гострої фази інсульту є предметом постійної дискусії. Результати невеликого дослідження CHHIPS продемонстрували сприятливий вплив лізиноприлу або атенололу в пацієнтів із гострим інсультом і рівнем САТ > 160 мм рт.ст. [542]. Те ж саме спостерігалося і в дослідженні ACCESS [543], згідно з результатами якого були припущені переваги терапії кандесартаном протягом 7 днів після гострого інсульту. Остання гіпотеза була належним чином перевірена в дослідженні SCAST, участь у якому взяли більше ніж 2000 пацієнтів із гострим інсультом [544]. Дослідження SCAST було нейтральним щодо функціональних результатів та серцево-судинних кінцевих точок, у тому числі і повторного інсульту, і визначити будь-які підгрупи зі значними перевагами не вдалося. Недавній огляд демонструє корисні доповнення в цій галузі знань [545].
6.10.2. Попередній інсульт або ТІА
У розділах 4.2.6 та 4.3.4.2 були наведені дані з трьох основних РКД з оцінки антигіпертензивної терапії (плацебо-контрольованої) у пацієнтів із недавнім (але негострим) інсультом або транзиторною ішемічною атакою (ТІА) [279, 296, 297], які є основою дещо суперечливих доказів. Доказів, що рецидиву інсульту можна запобігти призначенням терапії, коли АТ знаходиться у діапазоні високих нормальних значень, а також доказів щодо доцільності зниження САТ до < 130 мм рт.ст., немає.
Оскільки профілактика інсульту є найбільшою системною перевагою антигіпертензивної терапії і спостерігалася в більшості великих РКД із використанням різних терапевтичних схем, всі режими лікування за умови ефективного контролю АТ є прийнятними для профілактики інсульту. Дані метааналізів [284, 395, 421] та метарегресійних аналізів демонструють, що антагоністи кальцію можуть мати дещо більшу ефективність у профілактиці інсульту, однак у двох успішних дослідженнях із вторинної профілактики інсульту використовували діуретик [279] або діуретик у комбінації з інгібітором АПФ [296]. Більші цереброваскулярні протективні ефекти також були продемонстровані для блокаторів рецепторів ангіотензину порівняно з рядом інших препаратів як в окремих дослідженнях, так і метааналізах [546–548].
6.10.3. Когнітивна дисфункція та ураження білої речовини
Значення артеріальної гіпертензії в прогнозі судинної деменції було підтверджено в недавньому, ретельно проведеному обсерваційному дослідженні в Японії [549], але даних про ефективність зниження АТ недостатньо, до того ж вони є нечисленними та суперечливими. Мало інформації було додано і в когнітивному субдослідженні випробування HYVET в осіб з артеріальною гіпертензією віком понад 80 років через занадто короткий період спостереження, а метааналіз цього дослідження продемонстрував дуже обмежені переваги [550]. Наразі терміново потрібне проведення досліджень із запобігання розвитку когнітивної дисфункції та затримки розвитку деменції у випадках, коли порушення когнітивної функції вже розпочалося. Хоча ураження білої речовини (гіперінтенсивні ділянки на МРТ), як відомо, пов’язані з підвищеним ризиком інсульту, зниженням когнітивних функцій та деменцією (див. розділ 3.7.5), інформації відносно того, чи здатна антигіпертензивна терапія вплинути на їх еволюцію, немає. Дані невеликого субдослідження випробування PROGRESS [551] та недавнє проспективне обсерваційне дослідження [552] припускають, що за рахунок зниження АТ можливе запобігання розвитку вказаних гіперінтенсивних ділянок, однак це припущення вимагає перевірки у масштабних РКД.
6.10.4. Підсумок рекомендацій відносно терапевтичних стратегій у хворих на артеріальну гіпертензію з цереброваскулярною патологією
6.11. Хвороби серця
6.11.1. Ішемічна хвороба серця
Ішемічна хвороба серця є багатофакторним захворюванням, але рівень АТ у широкому діапазоні завдяки тривалому впливу є одним із важливих факторів, значення якого різко зростає при САТ більше ніж 140 мм рт.ст. Дослідження INTERHEART продемонструвало, що близько 50 % ризику виникнення інфаркту міокарда для населення можна пов’язати з ліпідами, при цьому на артеріальну гіпертензію припадає близько 25 % [553]. Декілька факторів ризику розвитку ІХС, особливо підвищений САТ і ДАТ, тісно пов’язані з індексом маси тіла [554] — знахідка, яка підкреслює нагальну необхідність зупинити невблаганний ріст ожиріння серед населення в цілому.
У розділах 4.2.6 та 4.3.4.2 було зазначено, що дані РКД з антигіпертензивної терапії не забезпечують неспростовних доказів того, що в пацієнтів з артеріальною гіпертензією та клінічною ІХС цільовий САТ має бути < 130 мм рт.ст., а також немає незаперечних доказів того, що антигіпертензивну терапію слід розпочинати при високому нормальному АТ. Навпаки, ряд кореляційних аналізів, що піднімають питання відносно існування зв’язку за типом J-кривої між досягнутим рівнем АТ та серцево-судинними подіями, включали значну частину хворих на ІХС [317, 318, 322, 323]. Цілком резонно, що поява J-кривої обумовлена виключно особливостями хворих з обструктивним ураженням коронарних судин. Рекомендація щодо зниження САТ до < 140 мм рт.ст. непрямо підтверджується даними ретроспективного аналізу дослідження INVEST (всі пацієнти з ІХС), які показали, що частота захворюваності обернено пропорційна до стійкого контролю САТ (тобто < 140 мм рт.ст.) на наступних візитах протягом періоду спостереження [436].
Стосовно питання, які препарати мають переваги у хворих на артеріальну гіпертензію, то є дані про більші переваги бета-блокаторів у випадках недавнього інфаркту міокарда [284], стану, при якому інгібітори АПФ також пройшли успішне тестування [555, 556]. Тим не менше можуть бути використані усі антигіпертензивні препарати [284]. Перевагу віддають бета-блокаторам та антагоністам кальцію, принаймні для зменшення симптомів при стенокардії.
6.11.2. Серцева недостатність
Артеріальна гіпертензія є провідним фактором ризику розвитку серцевої недостатності, яка сьогодні є ускладненням, пов’язаним з артеріальною гіпертензією, майже так само специфічним, як інсульт [557]. Профілактика серцевої недостатності є найбільшою перевагою, пов’язаною з антигіпертензивною терапією [395], у тому числі в осіб дуже похилого віку [287]. Даний ефект спостерігався при використанні діуретиків, бета-блокаторів, інгібіторів АПФ, блокаторів рецепторів ангіотензину та антагоністів кальцію; останні виявилися, очевидно, менш ефективними в порівняльних дослідженнях (принаймні в тих, де ними замінювалися діуретики [395]). У дослідженні ALLHAT [448] було продемонстровано, що інгібітор АПФ є менш ефективним, ніж діуретик, але дизайн дослідження передбачав припинення терапії початковим діуретиком, і саме цим припиненням, можливо, було зумовлене невелике збільшення кількості ранніх епізодів серцевої недостатності. У дослідженнях TRANSCEND [558] та PROFESS [297] блокатор рецепторів ангіотензину не зменшував кількості госпіталізацій із приводу серцевої недостатності сильніше, ніж у групі плацебо (у яких терапія полягала в прийомі препаратів, що не блокують РАС), а в дослідженні ONTARGET [463] блокатор рецептора ангіотензину виявився (недостовірно) менш ефективним, ніж інгібітор АПФ.
У той час як анамнез артеріальної гіпертензії часто зустрічається у пацієнтів із серцевою недостатністю, підвищення АТ може зникнути у випадках, коли у пацієнтів розвивається серцева недостатність із систолічною дисфункцією ЛШ. РКД у даної групи пацієнтів із конкретною метою вивчення ефектів зниження АТ не проводилося (у більшості досліджень антигіпертензивної терапії пацієнти з серцевою недостатністю зазвичай виключалися). Докази на користь терапії бета-блокаторами, інгібіторами АПФ, блокаторами рецепторів ангіотензину й антагоністами мінералокортикоїдних рецепторів у цих пацієнтів були отримані в дослідженнях, у яких терапія даними препаратами була спрямована на корекцію надлишкової стимуляції серця симпатичною нервовою системою і РАС, а не на зниження артеріального тиску [411]. Крім того, у більшості цих досліджень інформація про зміни АТ не повідомлялася. У метааналізі 10 проспективних обсерваційних досліджень пацієнтів із серцевою недостатністю був продемонстрований зв’язок високих значень САТ із кращими результатами [559].
Артеріальна гіпертензія частіше зустрічається в пацієнтів із серцевою недостатністю зі збереженою фракцією викиду ЛШ. Тим не менше в дослідженнях із жорсткими кінцевими точками, у які спеціально включалися пацієнти даної групи, лише в небагатьох із них спостерігалася неконтрольована артеріальна гіпертензія, імовірно, через те що вони отримували інтенсивну фонову антигіпертензивну терапію. В одному з цих досліджень — I-PRESERVE [560] антагоніст рецепторів ангіотензину ірбесартан не продемонстрував зниження серцево-судинних подій порівняно з плацебо. Однак рандомізована терапія додавалася з метою оптимізації раніше розпочатої антигіпертензивної терапії (у тому числі у 25 % випадків — інгібітори АПФ), а початковий АТ був на рівні лише 136/76 мм рт.ст., підкріпляючи, таким чином, питання відносно того, чи має зниження САТ значно менше 140 мм рт.ст. будь-які додаткові переваги.
6.11.3. Фібриляція передсердь
Артеріальна гіпертензія є найбільш поширеним супутнім захворюванням у пацієнтів із фібриляцією передсердь як у Європі, так і в США [561]. Навіть високий нормальний АТ асоціюється з розвитком фібриляції передсердь [562], а артеріальна гіпертензія, ймовірно, є оборотним причинним фактором [154]. Зв’язок артеріальної гіпертензії та антигіпертензивної терапії з фібриляцією передсердь нещодавно обговорювався у документі з докладним викладом позиції робочої групи ESH [563]. У хворих на артеріальну гіпертензію та фібриляцію передсердь слід оцінювати ризик тромбоемболії згідно з системами оцінки, згаданими в останніх рекомендаціях ESC [564], якщо немає протипоказань, більшість пацієнтів для профілактики інсульту та інших емболічних ускладнень мають отримувати пероральні антикоагулянти [565]. Сьогодні терапія базується на антагоністах вітаміну К, але, як було показано, нові препарати — прямі інгібітори тромбіну (дабігатран) або інгібітори фактора Ха (ривароксабан, апіксабан) — не поступаються, а іноді й перевершують ефективність варфарину [561, 563]. Вони є перспективними новачками для сьогоднішньої терапевтичної епохи, хоча їх значення поза даними, отриманими у конкретних клінічних дослідженнях, ще належить продемонструвати. У пацієнтів, які отримують антикоагулянтну терапію, добрий контроль АТ має додаткову перевагу у зменшенні ризику кровотечі [566]. У більшості пацієнтів при фібриляції передсердь спостерігається висока частота серцевих скорочень [565]. Таким чином, у пацієнтів із фібриляцією передсердь і високою частотою серцевих скорочень як антигіпертензивні препарати рекомендуються бета-блокатори та недигідропіридинові антагоністи кальцію. Наслідки фібриляції передсердь включають підвищений рівень загальної смертності, інсульт, серцеву недостатність та необхідність у госпіталізації; тому бажаним є запобігання новим епізодам фібриляції передсердь або їх затримка [154]. Вторинний аналіз досліджень у пацієнтів із ГЛШ і артеріальною гіпертензією [567, 568] продемонстрував, що блокатори рецепторів ангіотензину (лозартан, валсартан) дозволяють запобігти розвитку перших епізодів фібриляції передсердь порівняно з бета-блокаторами (атенолол) або антагоністами кальцію (амлодипін); дані дослідження узгоджуються з аналогічними аналізами даних у пацієнтів із серцевою недостатністю [569–571]. Ця знахідка не була підтверджена в інших більш нових дослідженнях, які включали пацієнтів із високим рівнем ризику з установленим атеросклеротичним захворюванням, таких як TRANSCEND [558] і PRoFESS [297]. Також у дослідженні ACTIVE I ірбесартан не покращував показники виживання у пацієнтів з установленою фібриляцією передсердь [572]. Блокатори рецепторів ангіотензину не запобігали рецидивам пароксизмальної або персистентній формам фібриляції передсердь (дослідження CAPRAF [573], GISSI-AF [574], ANTIPAF [575]). Враховуючи різнорідність наявних даних, було висловлено припущення про те, що позитивний ефект БРА може бути обмежений профілактикою розвитку перших епізодів фібриляції передсердь у пацієнтів з артеріальною гіпертензією та структурними захворюваннями серця, такими як гіпертрофія або дисфункція лівого шлуночка [576], або в пацієнтів із високим ступенем ризику в цілому, але без анамнезу фібриляції передсердь [568]. У пацієнтів із серцевою недостатністю бета-блокатори [577] та антагоністи мінералокортикоїдних рецепторів [578] також можуть запобігати фібриляції передсердь. Ці припущення непрямо підтверджуються результатами бази даних загальної практики у Великобританії (дані приблизно 5 млн історій хвороби пацієнтів), згідно з якими прийом інгібіторів АПФ і блокаторів рецепторів ангіотензину був пов’язаний із більш низьким ризиком розвитку фібриляції передсердь порівняно з антагоністами кальцію [579]. Це було показано і для бета-блокаторів при серцевій недостатності. Таким чином, дані препарати можуть розглядатися як пріоритетні антигіпертензивні засоби в пацієнтів з артеріальною гіпертензією та ураженням серця як органа-мішені, щоб запобігти розвитку перших епізодів фібриляції передсердь.
6.11.4. Гіпертрофія лівого шлуночка
У перегляді рекомендацій ESH 2009 року [141] були узагальнені докази відносно того, чому ГЛШ, особливо концентричного типу, пов’язана з ризиком серцево-судинних захворювань більше ніж на 20 % протягом 10 років (тобто високий серцево-судинний ризик). У ряді невеликих досліджень, але особливо в дослідженні LIFE [330], було показано, що зменшення ГЛШ тісно пов’язане зі зниженням АТ. У рандомізованих порівняльних дослідженнях було встановлено, що при однаковому зниженні АТ блокатори рецепторів ангіотензину, інгібітори АПФ та антагоністи кальцію є більш ефективними, ніж бета-блокатори (для регресу ГЛШ. — Прим. наук. ред.) [580]. У дослідженні LIFE, у яке включалися лише пацієнти з артеріальною гіпертензією та ГЛШ, викликане терапією зниження маси ЛШ було достовірно пов’язано із зменшенням частоти серцево-судинних подій [261]. Дане питання більш докладно розглядається в розділі 8.4.
6.11.5. Підсумок рекомендацій відносно терапевтичних стратегій у хворих на артеріальну гіпертензію із захворюваннями серця
6.12. Атеросклероз, артеріосклероз і захворювання периферичних артерій
6.12.1. Атеросклероз сонних артерій
У рекомендаціях ESH/ESC 2007 року [2] було зроблено висновок, що прогресування атеросклерозу сонних артерій може бути затримано завдяки зниженню АТ, антагоністи кальцію мають більшу ефективність, ніж діуретики і бета-блокатори [188], а інгібітори АПФ — більшу, ніж діуретики [581]. Даних про те, чи дійсно антагоністи кальцію мають більший ефект на ТІМ сонних артерій, ніж блокатори РАС, дуже мало, що обмежує можливість висновків за даним питанням за допомогою метааналітичного підходу.
6.12.2. Підвищена жорсткість артерій
Усі антигіпертензивні препарати зменшують жорсткість артерій, оскільки зниження АТ розвантажує елементи жорсткості артеріальної стінки, що призводить до пасивного зниження ШПХ. У недавніх метааналізах і метарегресійних аналізах РКД було підтверджено, що інгібітори АПФ і блокатори рецепторів ангіотензину знижують ШПХ [582, 583]. Проте у зв’язку з відсутністю якісних і правильно проведених РКД залишається незрозумілим, чи мають інгібітори АПФ і блокатори рецепторів ангіотензину переваги над іншими антигіпертензивними засобами за ефектом на жорсткість артерій. Здатність блокаторів РАС зменшувати жорсткість артерій, що оцінюється за ШПХ, мабуть, не залежить від їх здатності знижувати артеріальний тиск [582–584]. Однак, незважаючи на те, що в дослідженні EXPLOR комбінація амлодипіну та валсартану знижувала центральний САТ більш ефективно, ніж комбінація амлодипіну та атенололу, обидві комбінації зменшували ШПХ на 0,95 м/с без достовірних відмінностей протягом 24-тижневого періоду спостереження [399]. Крім того, у рандомізованому дослідженні в пацієнтів із м’якою та помірною артеріальною гіпертензією судинорозширювальний бета-блокатор небіволол знижував центральний пульсовий тиск більшою мірою порівняно з бета-блокатором без судинорозширювального ефекту метопрололом після 1 року лікування, хоча ніяких достовірних змін індексу аугментації або сонно-стегнової ШПХ в обох групах виявлено не було [406]. Покращення жорсткості артерій при лікуванні було виявлено при довгостроковому спостереженні [585]. Про зв’язок між зниженням артеріальної жорсткості і зниженням частоти серцево-судинних подій було повідомлено тільки в одному дослідженні з обмеженою кількістю хворих із розвиненою ХХН [586].
6.12.3. Захворювання периферичних артерій
Проспективний обсерваційний аналіз дослідження UKPDS [587] демонструє, що частота пов’язаних із захворюваннями периферичних артерій ампутацій та смерті в пацієнтів із цукровим діабетом сильно та обернено пропорційно пов’язана з рівнем САТ, досягнутим завдяки лікуванню [315]. У пацієнтів із захворюваннями периферичних артерій вибір антигіпертензивного препарату менш важливий, ніж фактичний контроль артеріального тиску [199]. Інгібітори АПФ продемонстрували переваги при аналізі підгрупи з 4000 пацієнтів із захворюваннями периферичних артерій, що були включені в дослідження HOPE [588], при цьому в групі, що отримувала інгібітор АПФ, відзначався більш низький АТ, ніж у групі порівняння.
Мало місце побоювання, що застосування бета-блокаторів у пацієнтів із захворюваннями периферичних артерій може погіршити симптоми переміжної кульгавості. Дані двох метааналізів досліджень, які проводилися у пацієнтів із захворюваннями периферичних артерій із легкою або помірною ішемією кінцівок, не підтвердили, що прийом бета-блокаторів пов’язаний із загостренням симптомів захворювання периферичних артерій [589, 590].
У пацієнтів із захворюванням периферичних артерій захворюваність на стеноз ниркової артерії підвищена. Отже, такий діагноз необхідно мати на увазі у випадках резистентної артеріальної гіпертензії в пацієнтів даної групи [587].
6.12.4. Підсумок рекомендацій відносно терапевтичних стратегій у хворих на артеріальну гіпертензію з атеросклерозом, артеріосклерозом і захворюваннями периферичних артерій
6.13. Сексуальна дисфункція
Сексуальна дисфункція є більш поширеною в осіб з артеріальною гіпертензією, ніж із нормотензією, однак наявна інформація в основному стосується чоловіків. Еректильна дисфункція вважається незалежним фактором серцево-судинного ризику [591] та раннім діагностичним маркером безсимптомного або клінічного ураження органів-мішеней. Таким чином, повний анамнез має включати й інформацію щодо сексуальної дисфункції. Зміна способу життя може покращити еректильну функцію [592]. Порівняно з більш старими антигіпертензивними препаратами нові препарати (блокатори рецепторів ангіотензину, інгібітори АПФ, антагоністи кальцію та вазодилататорні бета-блокатори) мають нейтральний або навіть позитивний вплив на еректильну функцію [593]. Інгібітори фосфодіестерази-5 можна безпечно використовувати в пацієнтів з артеріальною гіпертензією навіть на фоні комбінованої терапії (винятком можуть бути альфа-блокатори, а також за умови відсутності в схемі нітратів) [594], вони можуть поліпшити прихильність пацієнта до антигіпертензивної терапії [595]. Дослідження впливу артеріальної гіпертензії та антигіпертензивної терапії на жіночу сексуальну дисфункцію тільки починаються [596] і потребують заохочення для їх проведення.
6.14. Резистентна артеріальна гіпертензія
Артеріальна гіпертензія визначається як резистентна до лікування, коли терапевтичні стратегії, які включають відповідні заходи з модифікації способу життя в комбінації з лікуванням діуретиком та двома іншими антигіпертензивними препаратами, що відносяться до різних класів, в адекватних дозах (але у схемі не обов’язково має бути антагоніст мінералокортикоїдних рецепторів), не забезпечують зниження САТ і ДАТ менше ніж 140 мм рт.ст. і 90 мм рт.ст. відповідно. Залежно від дослідженої популяції та застосованих медичних критеріїв, за даними різних публікацій, поширеність резистентної артеріальної гіпертензії знаходиться в межах від 5 до 30 % від загальної популяції з артеріальною гіпертензією, а показники на рівні менше ніж 10 %, ймовірно, представляють реальну поширеність резистентної артеріальної гіпертензії [597, 598]. Резистентна артеріальна гіпертензія пов’язана з високим ризиком серцево-судинних подій та ниркових ускладнень [599, 600].
Резистентна артеріальна гіпертензія може бути реальною або ж тільки здаватися чи бути помилковою. Частою причиною помилкового діагнозу резистентної артеріальної гіпертензії є низька прихильність до лікування, яка, як відомо, є звичайним явищем, що відповідає за низький рівень контролю АТ у популяції хворих на артеріальну гіпертензію в усьому світі. Відсутність контролю АТ, однак, може також залежати: 1) від збереження тривожної реакції пацієнта на процедуру вимірювання АТ, що веде до підвищених значень офісного АТ (при цьому підвищення рівня АТ не спостерігається при позаофісному вимірюванні); 2) використання манжети замалого розміру на великому плечі, що веде до недостатнього стиснення артерії; 3) псевдогіпертензія, яка спостерігається при значній жорсткості артерій (частіше зустрічається в осіб похилого віку, особливо з сильно кальцинованими артеріями), яка запобігає оклюзії плечової артерії (при вимірюванні. — Прим. наук. ред.).
Істинна резистентна артеріальна гіпертензія може виникати внаслідок: 1) чинників, пов’язаних із способом життя, таких як ожиріння або значне збільшення маси тіла, надмірне споживання алкоголю (навіть у вигляді запійного пияцтва) та надмірне споживання солі, що може протистояти антигіпертензивному ефекту препаратів через системну вазоконстрикцію, затримку натрію і води, а при ожирінні — симпатостимулюючому ефекту інсулінорезистентності та підвищеному рівню інсуліну; 2) тривале споживання вазопресорів або натрій-затримуючих речовин; 3) обструктивне апное під час сну (зазвичай, але не завжди пов’язане з ожирінням) [521], імовірно, через те, що нічна гіпоксія, стимуляція хеморецепторів та порушення сну можуть проявлятися тривалим вазоконстрикторним ефектом; 4) невиявлені вторинні форми артеріальної гіпертензії; 5) значні та необоротні ураження органів-мішеней, зокрема у випадках, коли є порушення функції нирок, помітне збільшення співвідношення «стінка-просвіт артеріол» або зменшення еластичності великих артерій.
Коректний діагностичний підхід до резистентної артеріальної гіпертензії вимагає в рамках анамнезу пацієнта збору детальної інформації (у тому числі щодо способу життя), проведення ретельного фізикального обстеження та лабораторних досліджень для виявлення супутніх факторів ризику, ураження органів-мішеней, порушень метаболізму глюкози, а також значної дисфункції нирок, яка протистоїть через затримку натрію ефекту зниження АТ антигіпертензивними препаратами. Завжди слід розглядати можливість вторинної артеріальної гіпертензії: первинний гіперальдостеронізм може зустрічатися частіше, ніж вважалося раніше [601], а також було продемонстровано, що стеноз ниркових артерій атеросклеротичної природи є досить поширеним у літніх людей. Нарешті, слід регулярно проводити добове моніторування АТ, і не тільки для того, щоб виключити псевдорезистентність гіпертензії, але і з метою кращої кількісної оцінки ступеня підвищення АТ і в подальшому — ефекту модифікацій лікування [598, 602].
У клінічній практиці виявлення низької прихильності до лікування може становити особливі труднощі, оскільки: 1) інформація, надана пацієнтом, може бути неправдивою; 2) методи для об’єктивної оцінки прихильності до лікування мало пристосовані для рутинного використання в медичній практиці. Нездоровий спосіб життя може бути причиною так само, як і негативне ставлення пацієнта до ліків у цілому. Зрештою, лікарям, можливо, доведеться розглядати варіант припинення прийому усіх ліків і початку терапії заново з простої схеми під ретельним медичним наглядом. Цей підхід також дозволяє уникати марного використання неефективних препаратів. Хоча госпіталізація при артеріальній гіпертензії вважається недоречною, у більшості європейських країн кілька днів стаціонарного лікування можуть виявитися необхідними для того, щоб перевірити ефект антигіпертензивних препаратів під суворим контролем.
Хоча при резистентній артеріальній гіпертензії може спостерігатися зниження АТ лише при збільшенні дози діуретика (див. нижче), більшість пацієнтів із цим станом потребують терапії більше ніж трьома препаратами. Аналізи підгруп із великомасштабних клінічних та обсерваційних досліджень продемонстрували, що всі класи препаратів із механізмами дії, що частково або повністю відрізняються від уже призначеної трикомпонентної терапії, здатні знижувати АТ принаймні в індивідуальних випадках резистентної артеріальної гіпертензії [603]. Про добру відповідь було повідомлено при використанні антагоністів мінералокортикоїдних рецепторів, тобто спіронолактону навіть у низьких дозах (25–50 мг/день), еплеренону, альфа-1-блокатора доксазозину при подальшому збільшенні дози діуретика [604–608], заміні тіазидів або хлорталідону петльоевим діуретиком при значному зниженні ниркової функції. Враховуючи, що при рефрактерній артеріальній гіпертензії може підвищуватися об’єм (циркулюючої. — Прим. наук. ред.) крові [609], амілорид може посилювати ефект уже призначеного тіазиду або тіазидного діуретика, хоча його застосування може сприяти гіперкаліємії і не показане пацієнтам із вираженим зниженням рШКФ. Відповідь АТ на терапію спіронолактоном або еплереноном може бути обумовлена підвищеним рівнем альдостерону, який часто супроводжує резистентну артеріальну гіпертензію, через феномен «утікання» секреції альдостерону після періоду її зниження на фоні блокади РАС [610] або через недіагностований первинний альдостеронізм.
Згідно з неоднозначними попередніми даними [611], при резистентній артеріальній гіпертензії антагоністи ендотеліну не довели свою ефективність у зниженні офісного АТ, а їх використання також було пов’язано зі значною частотою побічних ефектів [612]. Усі нові антигіпертензивні препарати (донори оксиду азоту, антагоністи вазопресину, інгібітори нейтральної ендопептидази, інгібітори альдостеронсинтази тощо) знаходяться на ранніх етапах дослідження [613]. На сьогодні інших новаторських підходів до медикаментозного лікування пацієнтів із резистентною артеріальною гіпертензією немає.
6.14.1. Стимуляція каротидних барорецепторів
Нещодавно було продемонстровано, що тривала електрична стимуляція нервових сплетінь каротидного синуса за допомогою імплантованих пристроїв зменшує рівень САТ і ДАТ у пацієнтів із резистентною артеріальною гіпертензією [614, 615]. Зниження було особливо помітним при дуже високих початкових значеннях АТ, ефект був підтверджений даними амбулаторного моніторування АТ та зберігався протягом 53 місяців [615]. Однак довгострокові спостереження досі включали лише обмежену кількість пацієнтів, що диктує необхідність проведення масштабніших досліджень із включенням більшої кількості пацієнтів із високим АТ, які не реагують на багатокомпонентну терапію, для підтвердження тривалої ефективності процедури. Хоча досі повідомлялося лише про декілька побічних ефектів місцевого характеру, що піддаються лікуванню (інфекції, ураження нервових волокон, больовий синдром язикоглоткового нерва тощо), є необхідність в отриманні великої бази даних для остаточного встановлення профілю безпеки процедури. Проходять випробування активні технічні удосконалення, що дозволяють зменшити незручність при хірургічній імплантації стимулюючих пристроїв і продовжать термін служби акумулятора, що забезпечує стимуляцію.
6.14.2. Денервація нирок
Зростає популярність немедикаментозного терапевтичного підходу до лікування резистентної артеріальної гіпертензії у вигляді двосторонньої деструкції ниркових нервів, що супроводжують ниркову артерію, методом радіочастотної абляції із використанням катетерів різного дизайну, які вводяться шляхом пункції через стегнову артерію [616–621]. Обґрунтування процедури ниркової денервації пояснюється важливістю симпатичних впливів на опір ниркових судин, вивільнення реніну й реабсорбцію натрію, підвищення тонусу симпатичної нервової системи нирок та інших органів, які спостерігаються у хворих на артеріальну гіпертензію [622–624], а також пресорним ефектом аферентних волокон нирок, продемонстрованим в експериментальних тварин [625, 626]. Як було показано, процедура викликала значне зниження офісного АТ, яке, як встановлено, зберігалося протягом одного року, а в невеликої кількості пацієнтів — упродовж двох-трьох років із моменту проведення процедури денервації. Менш вражаючі дані було отримано в нечисленних дослідженнях за допомогою амбулаторного й домашнього АТ за необхідності прийому антигіпертензивних препаратів [627]. У той же час були отримані деякі докази додаткової переваги процедури, такі як зниження артеріальної жорсткості, регрес ГЛШ та діастолічної дисфункції, ренопротекція та поліпшення толерантності до глюкози [628–630]. За винятком нечисленних проблем, пов’язаних із процедурою катетеризації (локальні гематоми, розсічення судин тощо) інформації щодо жодних серйозних ускладнень або погіршення функції нирок не надходило.
На поточний момент метод ниркової денервації є перспективним, але потребує додаткових даних, отриманих у належним чином спроектованих довгострокових порівняльних дослідженнях, що дозволять точно з’ясувати його безпечність та довготоривалу ефективність порівняно з можливим найкращим медикаментозним лікуванням. Розуміння того, що робить ниркову денервацію ефективною чи неефективною (особливості пацієнта або невдача в проведенні симпатектомії), також буде важливим для уникнення процедури в осіб із малою ймовірністю відповіді на процедуру. Більш детальну інформацію шукайте в позиційному документі ESH відносно ниркової денервації [631].
6.14.3. Інші інвазивні підходи
Дослідження в даній галузі проводяться активно, й нові інвазивні процедури знаходяться в стадії вивчення. Прикладами є створення венозно-артеріальної фістули й нервово-судинна декомпресія шляхом хірургічного втручання, яка, як було показано, знижувала АТ у кількох випадках тяжкої резистентної артеріальної гіпертензії (імовірно, за рахунок зниження центральної симпатичної гіперактивності), однак через 2 роки спостерігалося ослаблення ефекту [632]. Також доступні нові катетери, що дозволяють скоротити процедуру ниркової абляції і провести ниркову денервацію за допомогою вже не радіочастотних хвиль, а, наприклад, ультразвуку.
У цілому процедури ниркової денервації та стимуляції каротидних барорецепторів слід залишити для випадків резистентної артеріальної гіпертензії в пацієнтів з особливо високим ризиком, після повного підтвердження неефективності призначення додаткових антигіпертензивних препаратів для досягнення контролю АТ. Для будь-якого з цих підходів принципове значення буде мати визначення, чи супроводжується зниження АТ зменшенням частоти серцево-судинної захворюваності і фатальних подій, враховуючи останні дані досліджень FEVER і VALUE, що в пацієнтів, які отримують багатокомпонентну терапію, серцево-судинний ризик: 1) був більшим, ніж у пацієнтів, початково рандомізованих для монотерапії; 2) не зменшувався внаслідок зниження АТ [633, 634]. У зв’язку з цим виникає питання про можливість необоротності ризику, що потребує вивчення.
6.14.4. Спостереження при резистентній артеріальній гіпертензії
Пацієнти з резистентною артеріальною гіпертензією потребують ретельного нагляду. Офісний АТ слід вимірювати через певні проміжки часу, а амбулаторний АТ — не рідше одного разу на рік. Також можуть розглядатися часті вимірювання АТ у домашніх умовах, а заходи з обстеження структури та функції органів (зокрема, нирок) слід проводити щорічно. Хоча прийом антагоністів мінералокортикоїдних рецепторів у низьких дозах був пов’язаний із відносно невеликою кількістю побічних ефектів, їх використання потребує частої оцінки показників калію в сироватці крові та сироваткового креатиніну, оскільки в пацієнтів даної групи може гостро або поступово порушитися функція нирок, особливо при супутньому лікуванні блокатором РАС. Допоки не буде отримано більше доказових даних щодо довгострокової ефективності та безпечності ниркової денервації та стимуляції барорецепторів, реалізацію цих процедур слід залишити досвідченим операторам, а діагностику й подальше спостереження обмежити фаховими центрами, що спеціалізуються на лікуванні хворих з артеріальною гіпертензією [631].
6.14.5. Підсумок рекомендацій з терапевтичної стратегії у пацієнтів з резистентною артеріальною гіпертензією
6.15. Злоякісна артеріальна гіпертензія
Злоякісна артеріальна гіпертензія є невідкладним станом, який клінічно визначається наявністю дуже високого АТ, пов’язаного з ішемічним ураженням органів-мішеней (сітківки, нирок, серця, головного мозку). Хоча її частота дуже низька, абсолютна кількість нових випадків захворювання не сильно змінилася за останні 40 років. Показники виживання протягом 5 років після встановлення діагнозу злоякісної гіпертензії значно покращилися (50 років тому показники були близькими до нуля), можливо, завдяки ранній діагностиці, більш низьким значенням цільового АТ та наявності нових класів антигіпертензивних препаратів [635]. При лікуванні ураження органів-мішеней може регресувати принаймні частково [636], хоча довгостроковий прогноз залишається несприятливим, особливо при значному порушенні функції нирок [637]. Через низьку частоту злоякісної артеріальної гіпертензії прийнятні контрольовані дослідження з сучасними препаратами не проводилися. Сучасне лікування базується на препаратах, які можуть бути введені шляхом внутрішньовенної інфузії та можуть бути протитровані, а отже, можуть діяти швидко, але поступово, дозволяючи уникнути надмірної гіпотензії й подальшого ішемічного ураження органа. Лабеталол, нітропрусид натрію, нікардипін, нітрати і фуросемід є одними з найбільш часто використовуваних препаратів для внутрішньовенного введення, але в пацієнтів даної особливо тяжкої групи лікування доза має підбиратися лікарем в індивідуальному порядку. У випадках, коли діуретиків недостатньо для корекції обсягу затриманої рідини, можуть допомогти ультрафільтрація та тимчасовий діаліз.
6.16. Невідкладні та ургентні стани при гіпертензії
Ускладнений гіпертензивний криз визначається як суттєве підвищення САТ або ДАТ (> 180 і > 120 мм рт.ст. відповідно), пов’язане із загрожуючими або прогресуючими ураженнями органів-мішеней, такими як значні неврологічні зміни, гіпертензивна енцефалопатія, церебральний інфаркт, внутрішньочерепний крововилив, гостра лівошлуночкова недостатність, гострий набряк легенів, розшарування аорти, ниркова недостатність, еклампсія. Ізольовані значні підвищення АТ без гострого ураження органів-мішеней (неускладнений гіпертензивний криз (без ураження органів-мішеней)) часто пов’язані з припиненням лікування або його обмеженням, а також зі збудженням (стресовими ситуаціями. — Прим. наук. ред.); їх не слід розглядати як невідкладний стан, але необхідно лікувати шляхом поновлення або посилення терапії, а також усувати тривожний стан (стресову ситуацію). Нещодавно були порушено питання щодо можливого шкідливого ефекту максимальних значень АТ порівняно з домінуючими значеннями [435]. Однак проблема вимагає додаткової інформації, тому слід уникати зайвого лікування.
Терапія ускладнених гіпертензивних кризів залежить від типу пов’язаного ураження органів-мішеней і варіює від відсутності лікування та вкрай обережного зниження артеріального тиску при гострому інсульті (див. розділ 6.10) до негайного та агресивного зниження АТ при гострому набряку легенів або розшаруванні аорти. У більшості інших випадків пропонується швидке, але поступове зниження АТ, спрямоване зниження АТ на < 25 % протягом першої години та з обережним продовженням. Препарати, які використовуються спочатку внутрішньовенно, а згодом перорально, ті ж самі, що рекомендовані для злоякісної артеріальної гіпертензії (див. розділ 6.15). Усі рекомендації в даній галузі, за винятком випадків гострого інсульту, базуються на досвіді через відсутність будь-яких даних РКД, у яких би порівнювалися стратегії агресивного та консервативного зниження АТ; рішення щодо стратегії лікування слід приймати в індивідуальному порядку.
6.17. Періопераційне лікування артеріальної гіпертензії
Наявність артеріальної гіпертензії є однією з поширених причин відкладання необхідного хірургічного втручання, однак питання про відстрочення хірургічного втручання є суперечливим [638]. Стратифікація загального серцево-судинного ризику в пацієнта — кандидата на хірургічне втручання є дуже важливою [639]. Питання про те, чи потрібно продовжувати антигіпертензивну терапію безпосередньо перед операцією, наразі часто є неоднозначним. Слід уникати різкого припинення прийому клонідину або бета-блокаторів через потенційний ефект рикошету на рівень АТ або частоту серцевих скорочень. Терапія обома типами препаратів може бути продовжена протягом оперативного втручання, а коли пацієнти не можуть приймати препарати перорально, бета-блокатори можуть бути призначені парентерально, а клонідин у формі черезшкірного пластиру. Діуретиків слід уникати в день оперативного втручання через можливу небажану взаємодію із втратою рідини, пов’язаною з хірургічним втручанням. Дія інгібіторів АПФ та блокаторів рецепторів ангіотензину також може бути посилена втратою рідини, що пов’язано з хірургічним втручанням; тому рекомендується відмовлятися від їх прийому в день операції та продовжувати прийом після відновлення об’єму рідини. Післяопераційне підвищення АТ часто є наслідком тривожного стану та больових відчуттів після пробудження, зникає після їх лікування. Усі дані рекомендації базуються лише на досвіді (клас IIb, рівень С).
6.18. Вазоренальна артеріальна гіпертензія
Стеноз ниркових судин, вторинний до атеросклерозу, спостерігається відносно часто, особливо в літніх людей, але рідко прогресує до артеріальної гіпертензії або ниркової недостатності [640]. Як і раніше, питання про те, чи отримують пацієнти зі стенозом ниркової артерії або нирковою недостатністю користь від втручань, переважно черезшкірного стентування ниркових артерій, залишається суперечливим. Хоча є переконливі (однак із неконтрольованих досліджень) доказові дані на користь даної процедури в молодих осіб (переважно жінок) із неконтрольованою артеріальною гіпертензією на фоні фібромускулярної гіперплазії (успішність 82–100 %, рестеноз — у 10–11 %) [641] (клас IIa, рівень B), тоді як при атеросклеротичній реноваскулярній артеріальній гіпертензії питання є досить спірним. У двох ретроспективних дослідженнях [642] було показано клінічне покращення (хоча і не показників смертності) в пацієнтів із двостороннім стенозом ниркових артерій, ускладненим рецидивуючими епізодами гострої серцевої недостатності. У всіх інших випадках стенозу ниркової артерії питання щодо ефективності ангіопластики й стентування залишаються спірними, незважаючи на дані кількох контрольованих досліджень. Два РКД і 21 когортне дослідження, дані яких були опубліковані до 2007 року, продемонстрували гетерогенний характер отриманих переваг. У більш новому дослідженні ASTRAL, у яке були включені 806 пацієнтів, які були рандомізовані в групи ангіопластики і стентування + медикаментозна терапія порівняно з медикаментозною монотерапією, жодних доказів клінічно значимого впливу на рівень АТ, функцію нирок або частоту серцево-судинних подій не було отримано [643]. Незважаючи на те що остаточні висновки не можуть бути зроблені на основі даних дослідження ASTRAL через деякі обмеження його дизайну (пацієнти зі строгим показанням втручання були виключені з рандомізації) та відсутність статистичної потужності, на сьогодні втручання в пацієнтів з атеросклеротичним стенозом ниркової артерії не рекомендується, якщо функція нирок залишається стабільною протягом останніх 6–12 місяців, а артеріальну гіпертензію вдається контролювати за допомогою прийнятного терапевтичного режиму (клас III, рівень B). Придатні схеми лікування можуть включати блокатори РАС, за винятком випадків двостороннього стенозу ниркових артерій або одностороннього стенозу артерії з ознаками функціональної значимості при ультразвуковому дослідженні або сцинтиграфії.
6.19. Первинний гіперальдостеронізм
При доведеному односторонньому первинному гіперальдостеронізмі, обумовленому або альдостерон-продукуючою аденомою, або односторонньою гіперплазією надниркової залози, методом вибору є одностороння лапароскопічна адреналектомія, тоді як терапія антагоністами мінералокортикоїдних рецепторів показана пацієнтам із двостороннім ураженням надниркових залоз (ідіопатична гіперплазія надниркових залоз та двостороння аденома). Гіперальдостеронізм, що піддається терапії глюкокортикоїдами, лікують низькими дозами глюкокортикоїдів пролонгованої дії, наприклад дексаметазоном.
Хірургічне лікування у хворих з одностороннім первинним гіперальдостеронізмом демонструє покращення показників вмісту калію в сироватці крові майже у 100 % пацієнтів після операції [644], коли діагноз та показання до адреналектомії базуються на відборі проб венозної крові надниркових залоз. Артеріальна гіпертензія виліковується (визначається як АТ < 140/90 мм рт.ст. без антигіпертензивних препаратів) приблизно в 50 % (35–60 %) пацієнтів із первинними гіперальдостеронізмом після односторонньої адреналектомії. Одужання більш імовірне в пацієнтів, які мають не більше одного родича першого ступеня з артеріальною гіпертензією, приймають у передопераційному періоді максимум два антигіпертензивні препарати, молодшого віку, мають меншу тривалість артеріальної гіпертензії і у яких відсутні ознаки ремоделювання судин [645, 646].
Антагоністи мінералокортикоїдних рецепторів (спіронолактон, еплеренон) показані пацієнтам із двостороннім захворюванням надниркових залоз, а також тим, кому за різними причинами не проводиться оперативне втручання з приводу первинного одностороннього гіперальдостеронізму. Початкова доза для спіронолактону має бути 12,5–25 мг на добу одноразово. Слід встановити найменшу ефективну дозу, дуже поступово титруючи її до 100 мг на день або більше. Захворюваність на гінекомастію при прийомі спіронолактону залежить від дози, у той час як точна частота порушення менструального циклу в жінок у пременопаузі під час терапії спіронолактоном невідома. Щоб уникнути прийому високих доз спіронолактону, може бути додана невелика доза тіазидного діуретика, тріамтерену або амілориду, що, однак, може викликати побічні ефекти.
Еплеренон є більш новим селективним антагоністом мінералокортикоїдних рецепторів без антиандрогенного ефекту та ефекту агоніста прогестерону, він знижує частоту побічних ефектів; препарат має 60% антагоністичну активність спіронолактону, але через його менш тривалу дію потрібне щоденне кількаразове дозування (починаючи з дози 25 мг двічі на день). У сучасному 16-тижневому подвійному сліпому рандомізованому порівняльному дослідженні антигіпертензивного ефекту еплеренону (100–300 мг один раз на день) і спіронолактону (75–225 мг один раз на день) останній значно перевершував еплеренон у зниженні АТ при первинному гіперальдостеронізмі [647].
7. Лікування супутніх факторів ризику
7.1. Гіполіпідемічні засоби
У пацієнтів з артеріальною гіпертензією і з цукровим діабетом 2-го типу або метаболічним синдромом часто спостерігається атерогенна дисліпідемія, що характеризується підвищеним умістом тригліцеридів і холестерину ЛПНЩ та низькими значеннями холестерину ЛПВЩ [12, 13, 648]. Переваги додавання статинів до антигіпертензивної терапії були добре встановлені в дослідженні ASCOT-LLA [649], результати якого узагальнені в рекомендаціях ESH/ESC 2007 року [2]. Відсутність достовірної статистичної переваги в дослідженні ALLHAT [650] може бути пов’язана з недостатнім зниженням загального холестерину (11 % в ALLHAT порівняно з 20 % в ASCOT). Подальші аналізи даних ASCOT продемонстрували, що додавання статинів до антигіпертензивної терапії на основі амлодипіну може зменшити частоту первинної серцево-судинної події навіть більш помітно, ніж додавання статинів до терапії на основі атенололу [651]. Позитивний ефект використання статинів у пацієнтів без попередніх серцево-судинних подій (цільовий рівень холестерину ліпопротеїнів низької щільності < 3,0 ммоль/л; (115 мг/дл)) був підтверджений результатами дослідження JUPITER [652], які продемонстрували, що зниження холестерину ліпопротеїнів низької щільності на 50 % в пацієнтів із початковими значеннями < 3,4 ммоль/л (130 мг/дл), але з підвищеним рівнем С-реактивного білка зменшувало частоту серцево-судинних подій на 44 %. Даний факт доводить доцільність використання статинів у хворих на артеріальну гіпертензію, які мають високий серцево-судинний ризик.
Як вказано у недавніх рекомендаціях ESC/EAS [653], при наявності очевидної ІХС існують чіткі докази того, що статини слід призначати до досягнення значень холестерину ліпопротеїнів низької щільності < 1,8 ммоль/л (70 мг/дл) [654]. Позитивний ефект терапії статинами також був продемонстрований у пацієнтів із перенесеним інсультом, із цільовим рівнем холестерину ліпопротеїнів низької щільності звичайно нижче від 3,5 ммоль/л (135 мг/дл) [583]. Питання відносно того, чи такі пацієнти також отримають переваги при цільовому значенні < 1,8 ммоль/л (70 мг/дл), відкрите для майбутніх досліджень. Це також стосується і хворих на артеріальну гіпертензію з низьким та помірним серцево-судинним ризиком, у яких доказові дані щодо позитивного впливу статинів нечіткі [656].
7.2. Антиагрегантна терапія
Щодо вторинної серцево-судинної профілактики, дані великого метааналізу, опублікованого у 2009 році [657], показали, що терапія аспірином приводила до абсолютного зниження частоти серцево-судинних подій значно більше порівняно з абсолютним збільшенням ризику значних кровотеч. Для первинної профілактики, однак, співвідношення між користю та шкодою було іншим: абсолютне зниження частоти серцево-судинних подій незначне і лише трохи переважало абсолютне збільшення частоти значних кровотеч. Більш сприятливий баланс між користю та шкодою терапії аспірином первинної профілактики вивчався у спеціальних групах пацієнтів. У дослідженнях при цукровому діабеті досі не вдалося встановити співвідношення між користю та шкодою, у той час як в субдослідженні випробування HOT, в якому хворих на артеріальну гіпертензію розділяли на основі рівня рШКФ на момент рандомізації, було продемонстровано що призначення аспірину асоціювалося із достовірною тенденцією до прогресивного зниження частоти основних серцево-судинних подій і смерті, при низькому початковому рівні рШКФ. Дане зменшення було особливо помітним у хворих на артеріальну гіпертензію з величиною рШКФ < 45 мл/хв/1,73 м2. У цій групі хворих ризик кровотеч був помірним порівняно з корисним впливом на серцево-судинні події [658]. Аспірин слід призначати тільки за умови прийнятного контролю АТ.
Отже, рекомендації ESH/ESC 2007 року [2] можуть бути підтверджені: антиагрегантну терапію, зокрема низькі дози аспірину, слід призначати пацієнтам з артеріальною гіпертензією за умови контрольованого АТ із попередніми серцево-судинними подіями та розглядати у хворих на артеріальну гіпертензію зі зниженою функцією нирок або високим серцево-судинним ризиком. Аспірин не рекомендується використовувати в пацієнтів з артеріальною гіпертензією з низьким та помірним ризиком, у яких абсолютна користь та шкода є еквівалентними. Варто відзначити, що недавній метааналіз продемонстрував більш низьку захворюваність на злоякісні новоутворення і смертність у групі аспірину (але не варфарину) в дослідженнях із первинної профілактики [659]. Якщо дана інформація підтвердиться, ця додаткова дія аспірину може призвести до більш ліберального перегляду його застосування. Дані відносно низьких доз аспірину в профілактиці прееклампсії подані в розділі 6.5.3.
7.3. Лікування гіперглікемії
Лікування гіперглікемії з метою профілактики серцево-судинних ускладнень у хворих на цукровий діабет вивчалося в ряді досліджень. Для пацієнтів з цукровим діабетом 1-го типу дослідження DCCT переконливо продемонструвало, що інтенсивна інсулінотерапія мала переваги в протекції судин і зниженні частоти подій порівняно зі стандартним лікуванням [660, 661]. У декількох великомасштабних дослідженнях цукрового діабету 2-го типу вивчення було спрямоване на виявлення того, чи здатен жорсткий глікемічний контроль, що базується на пероральних препаратах та/або інсуліні, мати переваги для профілактики серцево-судинних ускладнень перед менш жорстким контролем. У дослідженні UKPDS жорсткий глікемічний контроль дозволяв запобігти мікросудинним, але не макросудинним ускладненням [662], за винятком підгрупи з ожирінням та терапією метформіном [663]. Прийнятні цільові значення для глікемічного контролю вивчалися останнім часом у дослідженнях ADVANCE, ACCORD [664, 665] та VADT [666], у яких одна з груп рандомізувалася до дуже низьких цільових значень HbA1c (< 6,5 або 6,0 %). Жодне дослідження не продемонструвало значного зниження композитної кінцевої точки, яка складалась із комбінованих серцево-судинних подій, але в ряді пізніших метааналізів було підтверджено, що більш інтенсивний контроль глікемії дозволяє скоротити частоту нефатальних коронарних подій та інфаркту міокарда, а також нефропатії, але не інсульту, загальної або серцево-судинної смертності [667–669]. Однак особливо в дослідженні ACCORD у групі нижчого цільового значення HbA1c спостерігалася підвищена кількість епізодів гіпоглікемії та загальної смертності. Виходячи з цих даних, Американською асоціацією діабетології, EASD [670] та ESC спільно була прийнята раціональна позиція, згідно з якою рекомендується визначати цільові значення терапії в індивідуальному порядку та уникати надлишкового лікування пацієнтів у незадовільному стані з підвищеним ризиком, дотримуючись більш суворого контролю гіперглікемії у більш молодих пацієнтів із цукровим діабетом, що розвинувся раніше відсутністю або незначними судинними ускладненнями та тривалим очікуваним терміном життя (цільове значення HbA1c < 7,0 %), у той же час для пацієнтів у незадовільному стані та з ускладненнями розглядаються менші значення HbA1c 7,5–8,0 % або навіть вище, особливо в літніх пацієнтів із когнітивними порушеннями й обмеженими можливостями для самообслуговування [670, 671]. Щодо лікування цукрового діабету більш детальна інформація представлена в рекомендаціях ESC/EASD [672].
7.4. Підсумок рекомендацій з лікування факторів ризику, пов’язаних з артеріальною гіпертензією
8. Спостереження
8.1. Спостереження за пацієнтами з артеріальною гіпертензією
Після початку медикаментозної антигіпертензивної терапії важливо спостерігати за пацієнтом з 2–4-тижневими інтервалами для оцінки впливу терапії на АТ та оцінки можливих побічних ефектів. Деякі препарати проявлять ефект протягом декількох днів або тижнів, але безперервна тривала відповідь може виникнути протягом перших 2 місяців. Після досягнення цільового рівня раціональним є спостереження з інтервалом у кілька місяців; є докази відносно того, що відмінностей між ефективністю контролю АТ в інтервалі 3 і 6 місяців немає [673]. Залежно від організації ресурсів охорони здоров’я на місцях ряд майбутніх візитів може бути виконаний не самими лікарями, а іншими медичними працівниками, наприклад медсестрами [674]. Для стабільних пацієнтів ДМАТ та електронний зв’язок з лікарем (SMS, електронна пошта, соціальні мережі або автоматизована телекомунікація домашніх вимірів АТ) також можуть бути прийнятною альтернативою [675–677]. Тим не менше вважається доцільною оцінка факторів ризику та безсимптомного ураження органів-мішеней принаймні кожні 2 роки.
8.2. Спостереження за особами з високим нормальним АТ і «артеріальною гіпертензією білого халата»
Люди з високим нормальним АТ або «артеріальною гіпертензією білого халата» часто мають додаткові фактори ризику, у тому числі безсимптомні ураження органів, із підвищеною вірогідністю розвитку офісної або стійкої артеріальної гіпертензії відповідно [285, 351, 678–681] (див. розділ 3.1.3). Навіть за відсутності лікування даним особам слід планувати графік регулярного спостереження (принаймні щорічні відвідування) для вимірювання офісного та позаофісного АТ, а також для оцінки профілю серцево-судинного ризику. Регулярні щорічні візити мають також слугувати для підсилення рекомендацій щодо зміни способу життя, які є найбільш слушним підходом до лікування в багатьох пацієнтів даної групи.
8.3. Підвищення АТ під час контрольних відвідувань
Пацієнти та лікарі схильні інтерпретувати неконтрольовані значення АТ під час певного візиту, вбачаючи їх причину у випадкових факторах, таким чином, зменшуючи клінічне значення цього вимірювання. Цього слід уникати, а виявлення підвищених значень АТ має завжди супроводжуватися пошуками причини (причин), зокрема найбільш поширених із них, таких як погана прихильність до лікування, сталість ефекту «білого халата» та випадкове або більш регулярне вживання ліків або речовин, які підвищують АТ або протидіють антигіпертензивному ефекту терапії (наприклад, алкоголь, нестероїдні протизапальні препарати). Подібна ситуація може потребувати тактовного, але активного опитування пацієнта (і його/її родичів), а також повторних вимірювань АТ із поступовим ослабленням початкової тривожної реакції у відповідь на процедури вимірювання АТ. Якщо як причина недостатнього контролю АТ розглядається неефективне лікування, режим терапії слід змінити без зволікання для ухилення від клінічної інерції [682] — основної причини незадовільного контролю АТ у всьому світі [683]. Слід підкреслити, що міжвізитна варіабельність значень АТ може бути фактором, який визначає рівень серцево-судинного ризику незалежно від середніх рівнів АТ, досягнутих під час тривалого лікування, таким чином, серцево-судинна протекція може бути ефективнішою у пацієнтів із стійким контролем АТ на візитах до лікаря.
8.4. Продовження пошуку безсимптомного ураження органів-мішеней
Кілька досліджень продемонстрували, що регрес безсимптомного ураження органів, що відбувається під час лікування, відображає обумовлене лікуванням зменшення серцево-судинної захворюваності та фатальних серцево-судинних подій, тим самим надаючи цінну інформацію про те, наскільки більш або менш ефективно пацієнти захищені застосованими стратегіями лікування. Це було показано для регресу електрокардіографічних ознак ГЛШ (вольтаж або критерії деформації), ехокардіографічних ознак ГЛШ та ехокардіографічних показників ММЛШ і розміру лівого передсердя під впливом лікування [150, 151, 261, 684–686]. Також неодноразово було продемонстровано, що менша частота серцево-судинних подій та повільніше прогресування захворювання нирок спостерігаються при зниженні екскреції білка з сечею на фоні лікування в пацієнтів із цукровим діабетом та без нього [227, 262, 535, 536, 687, 688], але особливо відносно мікроальбумінурії є дані про дещо суперечливі результати [329, 331]. Це мало місце і в недавньому субаналізі дослідження ACCOMPLISH, у якому комбінація інгібітору АПФ та антагоніста кальцію виявилася більш ефективною за комбінацію інгібітору АПФ та діуретика в запобіганні подвоєнню рівня креатиніну в сироватці або розвитку термінальної стадії ниркової недостатності, при тому що зниження протеїнурії було до меншого рівня [539]. З іншого боку, в недавньому аналізі дослідження ELSA [188] не вдалося довести прогностичне значення для запобігання розвитку серцево-судинних подій зменшення ТІМ сонних артерій, викликаного лікуванням (можливо, через те, що зміни мінімальні і їх вплив нівелювався значними відмінностями між окремими особами) [188]. Цей висновок підтверджується даними метааналізів [689–691], дані деяких із них обговорювалися раніше [692]. Доказові дані щодо прогностичної сили змін інших показників ураження органів-мішеней, викликаних лікуванням (рШКФ, ШПХ та КПІ) або обмежені, або відсутні [617]. У цілому вважається доцільним пошук принаймні деяких безсимптомних уражень органів-мішеней не тільки для початкової стратифікації серцево-судинного ризику, а й протягом періоду спостереження.
Аналіз економічної ефективності того, які саме ознаки уражень органів-мішеней слід оцінювати протягом спостереження пацієнтів з артеріальною гіпертензією, ніколи не проводився. Кількісна оцінка екскреції білка з сечею може бути надійно проведена в ранковій порції сечі і має низьку вартість, широку доступність та можливість продемонструвати викликаний лікуванням ефект протягом декількох місяців. Крім того, низька вартість і широка доступність дозволяє рекомендувати регулярний моніторинг ЕКГ, хоча виявлення змін ГЛШ є менш чутливим. Індуковані лікуванням зміни при вимірюванні ММЛШ за допомогою ехокардіографії також повільні, а сам метод має недоліки через недостатню доступність, високу вартість, необхідність додаткового часу і детальної експертизи даних для належної оцінки. Інформація щодо оцінки ураження органів під впливом антигіпертензивної терапії подана на рис. 5. Крім того, спостереження хворих має передбачати визначення ліпідного профілю, глюкози крові, креатиніну і калію в сироватці крові; незалежно від більшої або меншої здатності показників дозволяти точно та швидко виявити регрес, обумовлений лікуванням, усі заходи щодо оцінки ураження органів-мішеней можуть дати корисну інформацію відносно прогресування патологічних змін, пов’язаних з артеріальною гіпертензією, а також появи клінічних ситуацій, що потребують додаткових терапевтичних втручань, таких як аритмія, ішемія міокарда, стенозуючі бляшки і серцева недостатність.
8.5. Чи може антигіпертензивна терапія бути зменшена або припинена?
У деяких пацієнтів, у яких лікування супроводжується ефективним контролем АТ протягом тривалого періоду, можливе зменшення кількості препаратів та їх дозування. Це може мати місце особливо у випадку, якщо контроль АТ супроводжується здоровими змінами способу життя, такими як втрата ваги, розвинення звички до виконання фізичних вправ, дієта з низьким умістом жирів та солі, які усувають пресорний вплив навколишнього середовища. Зменшення медикаментозного лікування слід проводити поступово, а пацієнт має регулярно обстежуватися через ризик повернення артеріальної гіпертензії.
9. Поліпшення контролю АТ при артеріальній гіпертензії
Незважаючи на незаперечні докази того, що артеріальна гіпертензія є одним з основних факторів серцево-судинного ризику і стратегії зниження АТ істотно зменшують ризик, дослідження, проведені за межами Європи та в ряді європейських країн [16, 683], незмінно демонструють, що: 1) помітна частина осіб з артеріальною гіпертензією не знає про її наявність, а якщо знає, то не лікується [693, 694]; 2) цільові значення АТ досягаються рідко незалежно від того, ким призначається лікування та чи знаходяться пацієнти під наглядом фахівців або лікарів загальної практики [695, 696]; 3) невдачі при досяшненні контролю АТ асоціюються з наявністю підвищеного серцево-судинного ризику [697, 698]; 4) показники поінформованості щодо артеріальної гіпертензії та контролю АТ поліпшуються повільно або зовсім не поліпшуються, і подібна ситуація спостерігається і при вторинній профілактиці [699, 700]. Виходячи з того, що під час клінічних досліджень антигіпертензивної терапії досягти контролю АТ можна в більшості пацієнтів [701], ці дані відображають значний розрив, що існує між потенціалом антигіпертензивного лікування і практикою в реальному житті. Як наслідок, високий АТ залишається однією з провідних причин смерті і серцево-судинної захворюваності як у Європі, так і в усьому світі [702]. Таким чином, існує нагальна необхідність у більш активному виявленні та лікуванні хворих на артеріальну гіпертензію, а також у підвищенні ефективності поточного лікування.
У цілому були визначені три основні причини низького рівня контролю АТ в реальному житті: лікарська інерція [703], низька прихильність пацієнта до лікування [704, 705] та недоліки систем охорони здоров’я у підході до хронічних захворювань. Крім того, пізній початок лікування, коли ураження органів є необоротним або малооборотним, імовірно, також є важливим чинником [272]. Лікарська інерція (тобто відсутність терапевтичної активності при неконтрольованому рівні АТ пацієнта) виникає за рахунок декількох факторів: сумніви з приводу ризику, обумовленого високим АТ, особливо в літніх людей; страх зниження перфузії життєво важливих органів на фоні зниження АТ (феномен J-кривої); побоювання побічних ефектів. Також деякі лікарі зберігають скептичне ставлення до рекомендацій в силу їх значної кількості та походження із різних джерел (міжнародних і національних наукових товариств, державних установ, місцевих лікарень тощо), що іноді робить рекомендації суперечливими. Рекомендації також часто сприймаються як нереальні для реалізації в середовищі, де працюють лікарі [706].
Низька прихильність до лікування [707] є ще більш важливою причиною поганого контролю АТ, оскільки вона поширюється на велику кількість пацієнтів [704, 705], а її зв’язок із збереженням підвищених значень АТ і високого серцево-судинного ризику був повністю доведений [706–710]. Пацієнтів, неприхильних до лікування, можна розділити на 2 групи: ті, які припинили лікування, та незадовільні користувачі (ті, хто приймає препарати нерегулярно — запізно приймає препаратабо повторно і на короткий час перериває призначену терапевтичну стратегію). Пацієнти, які припинили лікування, являють собою значну проблему, оскільки їх поведінка, як правило, навмисна, і якщо терапія була хоч раз припинена, її поновлення є більш складним. Незадовільні користувачі мають більш високий ризик переходу в групу пацієнтів, які припиняють лікування, отже, їх ідентифікація має важливе значення.
Низька прихильність надзвичайно поширена щодо змін способу життя, але, що важливо, поширюється на призначення лікарських засобів і розвивається досить швидко: через 6 місяців більше ніж одна третина, а через 1 рік приблизно половина хворих може припинити початкове лікування; крім того, 10 % пацієнтів просто забувають приймати ліки [704, 705]. При артеріальній гіпертензії (і інших хронічних захворюваннях) сьогодні проведенню оцінки прихильності до лікування сприяють електронні методи оцінки прихильності [711] та наявність адміністративних баз даних, які надають інформацію відносно всього населення [709].
Було запропоновано кілька підходів для зменшення лікарської інерції, необізнаності щодо артеріальної гіпертензії та відсутності прихильності до лікування. Тренінгові програми для лікарів дозволяють значно знизити лікарську інерцію [712], хоча, можливо, з меншою, ніж очікується, користю [713, 714], а також існує консенсус щодо того, що розробка простих інформаційних матеріалів, доступних у непрофесійній пресі, кабінетах лікарів, аптеках, школах та інших громадських місцях може мати сприятливий вплив на ступінь поінформованості та мотивації зацікавлених осіб [715]. Акцент слід робити на важливості вимірювання та звітності щодо значень АТ навіть у пацієнтів під час звернення з інших причин, не пов’язаних з артеріальною гіпертензією або проблемами серцево-судинної природи, що дозволяє формувати базу даних пацієнта відносно стану контролю АТ протягом багатьох років. Прихильність до лікування також може бути поліпшена шляхом спрощення терапевтичної стратегії [716] і застосування методу самостійного вимірювання АТ в домашніх умовах [66]; додатковий сприятливий ефект був підтверджений при використанні телеметрії для передачі значень АТ, визначених у домашніх умовах [98, 99].
Представники охорони здоров’я мають сприяти впровадженню рекомендацій як засобу активного інформування лікарів про останні наукові дані, а не як інструменту для стримування вартості. Вони мають також сприяти міждисциплінарному підходу до серцево-судинної профілактики, що може означати, що лікарі отримують однакові мотиваційні послання з різних точок зору. Найбільш серйозна спроба системи охорони здоров’я у покращенні аспектів діагностики та лікування артеріальної гіпертензії була зроблена у Великобританії і заснована на принципі «плати за продуктивність», тобто в стимуляції лікарів до відповідної діагностики та лікування хронічних захворювань, у тому числі артеріальної гіпертензії. Вплив програми на якість та результати лікування артеріальної гіпертензії є невизначеним. Початковий звіт [717] продемонстрував, що впровадження програми було пов’язано з підвищеною частотою моніторингу АТ та контролю серед лікарів загальної практики, у той час як більш пізні звіти продемонстрували, що дана тенденція не втрималася. Крім того, статистично значущих змін у загальній частоті основних несприятливих результатів та смертності, пов’язаних з артеріальною гіпертензією, після впровадження принципу «плати за продуктивність» для підгруп хворих, які вже лікувалися і які вперше розпочали лікування, не спостерігалося [718, 719].
Перелік заходів, пов’язаних із поліпшенням дотримання пацієнтом схеми лікування, наведений у табл. 17.
10. Організація лікування при артеріальній гіпертензії
Хоча є переконливі докази того, що антигіпертензивна терапія має протективний ефект (див. розділ 4.1), не зовсім зрозуміло, яким чином слід організовувати лікування хворих на артеріальну гіпертензію в суспільстві [720]. Майже не існує сумнівів, що для ефективного лікування захворювання необхідний комплексний підхід. Це означає залучення різних спеціалістів охорони здоров’я [720–722]: лікарів загальної практики, які мають піклуватися про більшість пацієнтів з артеріальною гіпертензією; медичних фахівців з різних галузей залежно від природи артеріальної гіпертензії та типу труднощів, пов’язаних з її лікуванням; спеціально навчених медичних сестер для уважного нагляду за пацієнтом під час його/її пожиттєвого лікування; фармацевтів, які займаються лікарськими рецептами і яким часто доводиться безпосередньо мати справу з проблемами пацієнтів та відповідати на їх запитання. В ідеальних умовах всі медичні працівники мають співпрацювати з метою успішного пожиттєвого втручання щодо лікування даного захворювання. В огляді результатів 13 досліджень роз’яснення програм лікування захворювань забезпечувало значно більше зниження САТ і ДАТ порівняно з контрольними групами. Ефект виявився на 5 мм рт.ст. і > 4 мм рт.ст. більшим для САТ і ДАТ відповідно порівняно з контрольними групами [723].
10.1. Командний підхід в лікуванні захворювання
Існує широкий спектр варіацій організацій системи охорони здоров’я по всій Європі, але в більшості країн артеріальну гіпертензію зазвичай діагностують та лікують на рівні первинної ланки (наприклад, лікарі загальної практики). У деяких країнах більш складними обстеженнями (ультразвукова діагностика тощо) та більш складними для лікування випадками займаються практикуючі фахівці (з артеріальної гіпертензії. — Прим. наук. ред.), у той час як в інших країнах — тільки фахівці, що працюють в госпіталях (стаціонарах. — Прим. наук. ред.) та відділеннях артеріальної гіпертензії. У деяких країнах спеціально навчені медичні сестри допомагають лікарям у призначенні лікування, консультаціях, направленнях і навіть госпіталізації осіб із підвищеним АТ. У більшості країн, однак, медсестри мало впливають на процес прийняття рішень щодо ведення пацієнта або ж зовсім не відіграють жодної ролі.
Є дані кількох досліджень, які демонструють, що командний підхід у лікуванні дозволяє зменшити АТ на декілька мм рт.ст. більше, ніж звичайний підхід [724], зі значно частішим зниженням САТ більше як на 10 мм рт.ст. (медіана) та більшою частотою контролю АТ — приблизно на 22 %, за даними метааналізу результатів 37 порівняльних досліджень груп, які отримували лікування на основі командного або традиційного підходів [725]. На відміну від звичайного підходу командний підхід був визнаний ефективним, якщо він передбачав залучення у процес медсестер і/або фармацевтів як у лікувальному закладі, так і в суспільстві [724]. Сприятливий ефект участі фармацевтів і медсестер у лікуванні артеріальної гіпертензії досягався при виконанні ними завдань із навчання пацієнта, консультацій щодо способу життя та медичних консультацій, оцінці прихильності до лікування та (для фармацевтів) взаємодії з лікарями в галузі заснованої на рекомендаціях терапії [724, 726, 727]. В огляді 33 РКД, опублікованих в період між 2005 і 2009 роками, цільові значення АТ частіше досягалися, коли взаємодія передбачала алгоритм покрокового лікування, що призначався медсестрою, а також залучення медсестер в процес моніторингу пацієнтів по телефону [726, 728, 729]. Очевидно, що стратегії, засновані на командному підході, пропонують важливий потенційний метод покращення антигіпертензивного лікування порівняно зі стратегіями за участю лише лікарів. Лікарі, медсестри та фармацевти — усі мають брати участь у командному підході до лікування пацієнта, а лікарі загальної практики мають взаємодіяти, коли це необхідно, із фахівцями з різних галузей, такими як терапевти, кардіологи, нефрологи, ендокринологи, дієтологи. Внесок медсестер може бути особливо важливий для реалізації змін способу життя, до яких довготривала прихильність, як відомо, вкрай низька. Докладніше про те, яким чином може бути організована робота в команді для лікування артеріальної гіпертензії, читайте в недавній публікації ESH Excellence Centers [730].
10.2. Типи надання медичної допомоги
Процес лікування зазвичай проводиться на основі особистих візитів пацієнта до закладів первинної допомоги, візитів до спеціалістів або в лікарні. Інші доступні методи забезпечення медичного спостереження представлені телефонними інтерв’ю та передовими технологіями телемедицини (у тому числі відеоконференції). Телефонні контакти є ефективними для змін способу життя пацієнта та мають додаткову перевагу (порівняно з особистими візитами) [726]: 1) контакт може бути налаштований із більшою кількістю пацієнтів; 2) можливість контакту в умовах малої кількості вільного часу або його відсутності, відсутність необхідності втрати робочого часу; 3) контакти можуть бути більш частими із більшою ймовірністю вчасного вирішення проблем пацієнтів, продовження лікування і в кінцевому підсумку підвищенні прихильності пацієнта до лікування. Проте важливо підкреслити, що дані нові моделі надання медичної допомоги не є заміною візитів до лікарні, вони пропонують потенційно корисне доповнення до стратегії встановлення добрих відносин між пацієнтом і представниками медичних послуг.
10.3. Роль інформаційно-комунікаційних технологій
Дослідження з використанням комунікаційних технологій показали, що існує ряд нових способів, за допомогою яких команда представників системи охорони здоров’я може спілкуватися з пацієнтами з теоретичними перевагами відносно своєчасного та ефективного корегування планів надання медичної допомоги. Телемоніторинг домашнього АТ надає відповідний приклад: кілька досліджень продемонстрували, що електронна передача інформації з показниками АТ, виміряного самостійно, дозволяє забезпечити поліпшення прихильності пацієнта до лікування і більш ефективно контролювати АТ [677, 728, 731, 732]. Інші приклади представлені використанням смартфонів, мобільних телефонів, систем Bluetooth, передавачів текстової інформації, персональних електронних медичних записів та порталів для пацієнтів; усі вони спрямовані на здійснення самостійного контролю ефективності лікування, дотримання призначеної терапії і зворотного зв’язку з медичним персоналом. Слід зазначити, однак, що для жодного такого пристрою ефективність у РКД не доводилася; таким чином, їх переваги порівняно з класичними медичними підходами ще належить встановити [723, 724, 731–734].
Вплив інформаційних і комунікаційних технологій у цілому та комп’ютеризованих систем підтримки прийняття рішень зокрема щодо управління ризиками й безпекою пацієнта детально аналізується у звіті з безпеки e-Health, опублікованому Європейською комісією у 2007 році (review.epractice-en/en/library/302671). Згідно зі звітом, ці системи дозволяють: 1) запобігти медичним помилкам та небажаним явищам; 2) ініціювати швидке реагування на події, відстежити їх і забезпечити зворотний зв’язок для вивчення; 3) надавати інформацію, яка може полегшити прийняття діагностичних і терапевтичних рішень; 4) заохотити участь пацієнта в процесі прийняття рішень з отриманням переваги щодо його/її співпраці та прихильності [735].
Внесення записів показників здоров’я пацієнта до різних електронних медичних систем (від різних представників системи охорони здоров’я, аптек, лабораторій, лікарень або страхових компаній) може сприяти розробці індивідуальних інструментів для окремих пацієнтів, розширенні його/її участі в наданні медичної допомоги, профілактиці захворювань і поліпшенні здоров’я та відчуття задоволення пацієнтів. Подальший розвиток подій — включення комп’ютерних технологій, які можуть допомогти в процесі прийняття рішень для лікування високого АТ.
11. Пробіли в доказовій базі і необхідність майбутніх досліджень
На підставі огляду даних, доступних станом на 2013 рік для рекомендацій з артеріальної гіпертензії, можна сказати, що кілька терапевтичних питань, як і раніше, залишаються без відповіді та потребують подальшого дослідження:
1) чи слід призначати антигіпертензивні препарати всім пацієнтам з артеріальною гіпертензією 1-го ступеня з низьким та помірним серцево-судинним ризиком?
2) чи слід призначати антигіпертензивні препарати пацієнтам похилого віку з рівнем САТ 140–160 мм рт.ст.?
3) чи слід призначати медикаментозне лікування пацієнтам з «артеріальною гіпертензією білого халата»? Чи можливо при даному стані розділити пацієнтів, які потребують і не потребують лікування?
4) чи слід призначати антигіпертензивні препарати особам із високим нормальним АТ? А якщо так, то яким пацієнтам?
5) яких оптимальних значень офісного АТ (тобто найбільш протективних та безпечних) для пацієнтів слід досягати при лікуванні в різних демографічних умовах і при різних клінічних станах?
6) чи мають стратегії лікування, засновані на контролі позаофісного АТ, переваги (зниження частоти подій, менша кількість препаратів, менше побічних ефектів) над стратегіями, заснованими на традиційному (офісному) контролі АТ?
7) яких оптимальних позаофісних (домашніх та амбулаторних) значень АТ необхідно досягати при лікуванні та якими мають бути, нижчими або вищими, цільові значення АТ у пацієнтів з артеріальною гіпертензією з високим ризиком?
8) чи має вимірювання центрального АТ додаткове значення у прогнозуванні серцево-судинних подій у нелікованих та лікованих пацієнтів з артеріальною гіпертензією?
9) чи мають інвазивні процедури для лікування резистентної артеріальної гіпертензії переваги порівняно з кращим медикаментозним лікуванням та чи забезпечують довгостроковий контроль АТ і зниження частоти подій?
10) чи дозволяють викликані лікуванням зміни безсимптомних уражень органів-мішеней прогнозувати результат? Які заходи або комбінація заходів є найбільш ефективними?
11) чи можуть заходи щодо зміни способу життя, які, як відомо, зменшують АТ, знизити захворюваність і смертність у хворих на артеріальну гіпертензію?
12) чи має додаткове значення індуковане лікуванням зменшення варіабельності 24-годинного АТ у прогнозуванні серцево-судинного ризику у пацієнтів з артеріальною гіпертензією?
13) наскільки суттєво зменшує серцево-судинний ризик зниження АТ у пацієнтів із резистентною артеріальною гіпертензією?
Поки РКД залишаються золотим стандартом для вирішення терапевтичних питань, не менш очевидно, що було б нерозумно чекати, що на всі ці питання в найближчому майбутньому реально вдасться знайти відповідь у РКД. Підхід до деяких із цих питань, таких як зниження частоти подій шляхом лікування при артеріальній гіпертензії 1-го ступеня в осіб із низьким ризиком серцево-судинних захворювань або частоти подій шляхом змін способу життя, буде потребувати проведення досліджень за участю багатьох тисяч людей протягом дуже тривалого періоду, а також може підняти етичні питання. Інші питання, такі як користь медикаментозного лікування «артеріальної гіпертензії білого халата» або додаткове прогностичне значення центрального АТ порівняно з периферійним АТ, вимагають величезних зусиль дослідників для виявлення незначних переваг з огляду на майбутні перспективи. Видається доцільним, принаймні на найближчі роки, зосередити РКД на важливих, а також більш доступних питаннях, таких як визначення оптимальних цільових значень АТ, які необхідно досягнути під час лікування, значення АТ, які потребують лікування та мають бути досягнуті в літніх пацієнтів з артеріальною гіпертензією, зниження частоти подій за рахунок нових підходів до лікування резистентної артеріальної гіпертензії і можливі переваги лікування пацієнтів з високим ризиком із високим нормальним АТ. Інші важливі питання, наприклад, прогностична цінність позаофісного АТ та питання, що стосуються ураження органів-мішеней, можуть бути досліджені більш реалістично при додаванні визначення таких показників у дизайн деяких РКД, що будуть плануватися в найближчому майбутньому.
1. 2003 European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension // J. Hypertens. 2003; 21: 1011-1053.
2. Mancia G., De Backer G., Dominiczak А., Cifkova R., Fagard R., Germano G., Grassi G., Heagerty A.M., Kjeldsen S.E., Laurent S., Narkiewicz K., Ruilope L., Rynkiewicz А., Schmieder R.E., Boudier H.A., Zanchetti А. 2007 Guidelines for the Management of Arterial Hypertension: The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC) // J. Hypertens. 2007; 25: 1105-1187.
3. Lewington S., Clarke R., Qizilbash N., Peto R., Collins R. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies // Lancet. 2002; 360: 1903-1913.
4. Britton K.A., Gaziano J.M., Djousse L. Normal systolic blood pressure and risk of heart failure in US male physicians // Eur. J. Heart Fail. 2009; 11: 1129-1134.
5. Kalaitzidis R.G., Bakris G.L. Prehypertension: is it relevant for nephrologists? // Kidney Int. 2010; 77: 194-200.
6. Lawes C.M., Rodgers А., Bennett D.A., Parag V., Suh I., Ueshima H., MacMahon S. Blood pressure and cardiovascular disease in the Asia Pacific region // J. Hypertens. 2003; 21: 707-716.
7. Brown D.W., Giles W.H., Greenlund K.J. Blood pressure parameters and risk of fatal stroke, NHANES II mortality study // Am. J. Hypertens. 2007; 20: 338-341.
8. Franklin S.S., Gustin W. IV, Wong N.D., Larson M.G., Weber M.A, Kannel W.B., Levy D. Hemodynamic patterns of age-related changes in blood pressure. The Framingham Heart Study // Circulation. 1997; 96: 308-315.
9. Vishram J.K., Borglykke А., Andreasen A.H., Jeppesen J., Ibsen H., Jorgensen T., Broda G., Palmieri L., Giampaoli S., Donfrancesco C., Kee F., Mancia G., Cesana G., Kuulasmaa K., Sans S., Olsen M.H.; on behalf of the MORGAM Project. Impact of Age on the Importance of Systolic and Diastolic Blood Pressures for Stroke Risk: The MOnica, Risk, Genetics, Archivin G., and Monograph (MORGAM) Project // Hypertension. 2012; 60: 1117-1123.
10. Benetos А., Safar M., Rudnichi А., Smulyan H., Richard J.L., Ducimetieere P., Guize L. Pulse pressure: a predictor of long-term cardiovascular mortality in a French male population // Hypertension. 1997; 30: 1410-1415.
11. Kannel W.B., Wolf P.A., McGee D.L., Dawber T.R., McNamara P., Castelli W.P. Systolic blood pressure, arterial rigidity, and risk of stroke. The Framingham study // JAMA. 1981; 245: 1225-1229.
12. Kannel W.B. Risk stratification in hypertension: new insights from the Framingham Study // Am. J. Hypertens. 2000; 13: 3S-10S.
13. Thomas F., Rudnichi А., Bacri A.M., Bean K., Guize L., Benetos A. Cardiovascular mortality in hypertensive men according to presence of associated risk factors // Hypertension. 2001; 37: 1256-1261.
14. Pickering G. Hypertension. Definitions, natural histories and consequences // Am. J. Med. 1972; 52: 570-583.
15. Lurbe E., Cifkova R., Cruickshank J.K., Dillon M.J., Ferreira I., Invitti C., Kuznetsova T., Laurent S., Mancia G., Morales-Olivas F., Rascher W., Redon J., Schaefer F., Seeman T., Stergiou G., Wuhl E., Zanchetti A. Management of high blood pressure in children and adolescents: recommendations of the European Society of Hypertension // J. Hypertens. 2009; 27: 1719-1742.
16. Pereira M., Lunet N., Azevedo А., Barros H. Differences in prevalence, awareness, treatment and control of hypertension between developing and developed countries // J. Hypertens. 2009; 27: 963-975.
17. Danon-Hersch N., Marques-Vidal P., Bovet P., Chiolero А., Paccaud F., Pecoud А., Hayoz D., Mooser V., Waeber G., Vollenweider P. Prevalence, awareness, treatment and control of high blood pressure in a Swiss city general population: the CoLaus study // Eur. J. Cardiovasc. Prev. Rehabil. 2009; 16: 66-72.
18. Altun B., Arici M., Nergizoglu G., Derici U., Karatan O., Turgan C., Sindel S., Erbay B., Hasanoglu E., Caglar S. Prevalence, awareness, treatment and control of hypertension in Turkey (the PatenT study) in 2003 // J. Hypertens. 2005; 23: 1817-1823.
19. Tugay Aytekin N., Pala K., Irgil E., Akis N., Aytekin H. Distribution of blood pressures in Gemlik District, north-west Turkey // Health Soc. Care Community. 2002; 10: 394-401.
20. Efstratopoulos A.D., Voyaki S.M., Baltas A.A., Vratsistas F.A., Kirlas D.E., Kontoyannis J.T., Sakellariou J.G., Triantaphyllou G.B., Alokrios G.A., Lianas D.N., Vasilakis E.A., Fotiadis K.N., Kastritsea E.E. Prevalence, awareness, treatment and control of hypertension in Hellas, Greece: the Hypertension Study in General Practice in Hellas (HYPERTENSHELL) national study // Am. J. Hypertens. 2006; 19: 53-60.
21. Macedo M.E., Lima M.J., Silva A.O., Alcantara P., Ramalhinho V., Carmona J. Prevalence, awareness, treatment and control of hypertension in Portugal: the PAP study // J. Hypertens. 2005; 23: 1661-1666.
22. Psaltopoulou T., Orfanos P., Naska А., Lenas D., Trichopoulos D., Trichopoulou A. Prevalence, awareness, treatment and control of hypertension in a general population sample of 26,913 adults in the Greek EPIC study // Int. J. Epidemiol. 2004; 33: 1345-1352.
23. Sarafidis P.A., Lasaridis А., Gousopoulos S., Zebekakis P., Nikolaidis P., Tziolas I., Papoulidou F. Prevalence, awareness, treatment and control of hypertension in employees of factories of Northern Greece: the Naoussa study // J. Hum. Hypertens. 2004; 18: 623-629.
24. Panagiotakos D.B., Pitsavos C.H., Chrysohoou C., Skoumas J., Papadimitriou L., Stefanadis C., Toutouzas P.K. Status and management of hypertension in Greece: role of the adoption of a Mediterranean diet: the Attica study // J. Hypertens. 2003; 21: 1483-1489.
25. Banegas J.R., Graciani А., de la Cruz-Troca J.J., Leon-Munoz L.M., Guallar-Castillon P., Coca А., Ruilope L.M., Rodriguez-Artalejo F. Achievement of cardiometabolic goals in aware hypertensive patients in Spain: a nationwide population-based study // Hypertension. 2012; 60: 898-905.
26. Primatesta P., Poulter N.R. Improvement in hypertension management in England: results from the Health Survey for England 2003 // J. Hypertens. 2006; 24: 1187-1192.
27. Meisinger C., Heier M., Volzke H., Lowel H., Mitusch R., Hense H.W., Ludemann J. Regional disparities of hypertension prevalence and management within Germany // J. Hypertens. 2006; 24: 293-299.
28. Agyemang C., Ujcic-Voortman J., Uitenbroek D., Foets M., Droomers M. Prevalence and management of hypertension among Turkish, Moroccan and native Dutch ethnic groups in Amsterdam, the Netherlands: The Amsterdam Health Monitor Survey // J. Hypertens. 2006; 24: 2169-2176.
29. Agyemang C., Bindraban N., Mairuhu G., Montfrans G., Koopmans R., Stronks K. Prevalence, awareness, treatment, and control of hypertension among Black Surinamese, South Asian Surinamese and White Dutch in Amsterdam, The Netherlands: the SUNSET study // J. Hypertens. 2005; 23: 1971-1977.
30. Scheltens T., Bots M.L., Numans M.E., Grobbee D.E., Hoes A.W. Awareness, treatment and control of hypertension: the «rule of halves» in an era of risk-based treatment of hypertension // J. Hum. Hypertens. 2007; 21: 99-106.
31. Zdrojewski T., Szpakowski P., Bandosz P., Pajak А., Wiecek А., Krupa-Wojciechowska B., Wyrzykowski B. Arterial hypertension in Poland in 2002 // J. Hum. Hypertens. 2004; 18: 557-562.
32. Cifkova R., Skodova Z., Lanska V., Adamkova V., Novozamska E., Jozifova M., Plaskova M., Hejl Z., Petrzilkova Z., Galovcova M., Palous D. Prevalence, awareness, treatment, and control of hypertension in the Czech Republic. Results of two nationwide cross-sectional surveys in 1997/1998 and 2000/2001, Czech Post-MONICA Study // J. Hum. Hypertens. 2004; 18: 571-579.
33. Scuteri А., Najjar S.S., Orru M., Albai G., Strait J., Tarasov K.V., Piras M.G., Cao А., Schlessinger D., Uda M., Lakatta E.G. Age-and gender-specific awareness, treatment, and control of cardiovascular risk factors and subclinical vascular lesions in a founder population: the SardiNIA Study // Nutr., Metab., and Cardiovasc. Dis. 2009; 19: 532-541.
34. Kastarinen M., Antikainen R., Peltonen M., Laatikainen T., Barengo N.C., Jula А., Salomaa V., Jousilahti P., Nissinen А., Vartiainen E., Tuomilehto J. Prevalence, awareness and treatment of hypertension in Finland during 1982–2007 // J. Hypertens. 2009; 27: 1552-1559.
35. Falaschetti E., Chaudhury M., Mindell J., Poulter N. Continued improvement in hypertension management in England: results from the Health Survey for England 2006 // Hypertension. 2009; 53: 480-486.
36. Erem C., Hacihasanoglu А., Kocak M., Deger O., Topbas M. Prevalence of prehypertension and hypertension and associated risk factors among Turkish adults: Trabzon Hypertension Study // J. Public Health (Oxf.). 2009; 31: 47-58.
37. Costanzo S., Di Castelnuovo А., Zito F., Krogh V., Siani А., Arnout J., Cappuccio F.P., Miller M.A., van Dongen M., de Lorgeril M., de Gaetano G., Donati M.B., Iacoviello L. Prevalence, awareness, treatment and control of hypertension in healthy unrelated male-female pairs of European regions: the dietary habit profile in European communities with different risk of myocardial infarction — the impact of migration as a model of gene-environment interaction project // J. Hypertens. 2008; 26: 2303-2311.
38. Cooper R.S. Using public health indicators to measure the success of hypertension control // Hypertension. 2007; 49: 773-774.
39. Wolf-Maier K., Cooper R.S., Banegas J.R., Giampaoli S., Hense H.W., Joffres M., Kastarinen M., Poulter N., Primatesta P., Rodriguez-Artalejo F., Stegmayr B., Thamm M., Tuomilehto J., Vanuzzo D., Vescio F. Hypertension prevalence and blood pressure levels in 6 European countries, Canada, and the United States // JAMA. 2003; 289: 2363-2369.
40. Redon J., Olsen M.H., Cooper R.S., Zurriaga O., Martinez-Beneito M.A., Laurent S., Cifkova R., Coca А., Mancia G. Stroke mortality and trends from 1990 to 2006 in 39 countries from Europe and Central Asia: implications for control of high blood pressure // Eur. Heart J. 2011; 32: 1424-1431.
41. Pyorala K., De Backer G., Graham I., Poole-Wilson P., Wood D. Prevention of coronary heart disease in clinical practice. Recommendations of the Task Force of the European Society of Cardiology, European Atherosclerosis Society and European Society of Hypertension // Eur. Heart J. 1994; 15: 1300-1331.
42. D’Agostino R.B. Sr., Vasan R.S., Pencina M.J., Wolf P.A., Cobain M., Massaro J.M., Kannel W.B. General cardiovascular risk profile for use in primary care: the Framingham Heart Study // Circulation. 2008; 117: 743-753.
43. Conroy R.M., Pyorala K., Fitzgerald A.P., Sans S., Menotti А., De Backer G., De Bacquer D., Ducimetiere P., Jousilahti P., Keil U., Njolstad I., Oganov R.G., Thomsen T., Tunstall-Pedoe H., Tverdal А., Wedel H., Whincup P., Wilhelmsen L., Graham I.M. Estimation of ten-year risk of fatal cardiovascular disease in Europe: the SCORE project // Eur. Heart J. 2003; 24: 987-1003.
44. Woodward M., Brindle P., Tunstall-Pedoe H. Adding social deprivation and family history to cardiovascular risk assessment: the ASSIGN score from the Scottish Heart Health Extended Cohort (SHHEC) // Heart. 2007; 93: 172-176.
45. Hippisley-Cox J., Coupland C., Vinogradova Y., Robson J., Minhas R., Sheikh А., Brindle P. Predicting cardiovascular risk in England and Wales: prospective derivation and validation of QRISK2 // BMJ. 2008; 336: 1475-1482.
46. Assmann G., Cullen P., Schulte H. Simple scoring scheme for calculating the risk of acute coronary events based on the 10-year follow-up of the prospective cardiovascular Munster (PROCAM) study // Circulation. 2002; 105: 310-315.
47. Ridker P.M., Paynter N.P., Rifai N., Gaziano J.M., Cook N.R. C-reactive protein and parental history improve global cardiovascular risk prediction: the Reynolds Risk Score for men // Circulation. 2008; 118: 2243-2251, 2244p following 2251.
48. Ridker P.M., Buring J.E., Rifai N., Cook N.R. Development and validation of improved algorithms for the assessment of global cardiovascular risk in women: the Reynolds Risk Score // JAMA. 2007; 297: 611-619.
49. Cooney M.T., Dudina A.L., Graham I.M. Value and limitations of existing scores for the assessment of cardiovascular risk: a review for clinicians // J. Am. Coll. Cardiol. 2009; 54: 1209-1227.
50. Perk J., De Backer G., Gohlke H., Graham I., Reiner Z., Verschuren M., Albus C., Benlian P., Boysen G., Cifkova R., Deaton C., Ebrahim S., Fisher M., Germano G., Hobbs R., Hoes А., Karadeniz S., Mezzani А., Prescott E., Ryden L., Scherer M., Syvanne M., Scholte Op Reimer W.J., Vrints C., Wood D., Zamorano J.L., Zannad F. European Guidelines on cardiovascular disease prevention in clinical practice (version 2012): The Fifth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of nine societies and by invited experts) Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR) // Eur. Heart J. 2012; 33: 1635-1701.
51. Sehestedt T., Jeppesen J., Hansen T.W., Wachtell K., Ibsen H., Torp-Pedersen C., Hildebrandt P., Olsen M.H. Risk prediction is improved by adding markers of subclinical organ damage to SCORE // Eur. Heart J. 2010; 31: 883-891.
52. Sehestedt T., Jeppesen J., Hansen T.W., Rasmussen S., Wachtell K., Ibsen H., Torp-Pedersen C., Olsen M.H. Thresholds for pulse wave velocity, urine albumin creatinine ratio and left ventricular mass index using SCORE, Framingham and ESH/ESC risk charts // J. Hypertens. 2012; 30: 1928-1936.
53. Volpe M., Battistoni А., Tocci G., Agabiti Rosei E.A., Catapano A.L., Coppo R., del Prato S., Gentile S., Mannarino E., Novo S., Prisco D., Mancia G. Cardiovascular risk assessment beyond systemic coronary risk estimation: a role for organ damage markers // J. Hypertens. 2012; 30: 1056-1064.
54. 1999 World Health Organization-International Society of Hypertension Guidelines for the Management of Hypertension. Guidelines Subcommittee // J. Hypertens. 1999; 17: 151-183.
55. Guidelines Committee. 2003 World Health Organization (WHO)/International Society of Hypertension (ISH) statement on management of hypertension // J. Hypertens. 2003; 21: 1983-1992.
56. O’Brien E., Waeber B., Parati G., Staessen J., Myers M.G. Blood pressure measuring devices: recommendations of the European Society of Hypertension // BMJ. 2001; 322: 531-536.
57. Clark C.E., Taylor R.S., Shore A.C., Ukoumunne O.C., Compbell J.L. Association of a difference in systolic blood pressure between arms with vascular disease and mortality: a systematic review and meta-analysis // Lancet. 2012; 379: 905-914.
58. Fedorowski А., Stavenow L., Hedblad B., Berglund G., Nilsson P.M., Melander O. Orthostatic hypotension predicts all-cause mortality and coronary events in middle-aged individuals (The Malmo Preventive Project) // Eur. Heart J. 2010; 31: 85-91.
59. Fagard R.H., De Cort P. Orthostatic hypotension is a more robust predictor of cardiovascular events than nighttime reverse dipping in elderly // Hypertension. 2010; 56: 56-61.
60. Trazzi S., Mutti E., Frattola А., Imholz B., Parati G., Mancia G. Reproducibility of non-invasive and intraarterial blood pressure monitoring: implications for studies on antihypertensive treatment // J. Hypertens. 1991; 9: 115-119.
61. Myers M.G., Godwin M., Dawes M., Kiss А., Tobe S.W., Kaczorowski J. Measurement of blood pressure in the office: recognizing the problem and proposing the solution // Hypertension. 2010; 55: 195-200.
62. Julius S., Palatini P., Kjeldsen S.E., Zanchetti А., Weber M.A., McInnes G.T., Brunner H.R., Mancia G., Schork M.A., Hua T.A., Holzhauer B., Zappe D., Majahalme S., Jamerson K., Koylan N. Usefulness of heart rate to predict cardiac events in treated patients with high-risk systemic hypertension // Am. J. Cardiol. 2012; 109: 685-692.
63. Benetos А., Rudnichi А., Thomas F., Safar M., Guize L. Influence of heart rate on mortality in a French population: role of age, gender, and blood pressure // Hypertension. 1999; 33: 44-52.
64. O’Brien E., Asmar R., Beilin L., Imai Y., Mancia G., Mengden T., Myers M., Padfield P., Palatini P., Parati G., Pickering T., Redon J., Staessen J., Stergiou G., Verdecchia P. Practice guidelines of the European Society of Hypertension for clinic, ambulatory and self blood pressure measurement // J. Hypertens. 2005; 23: 697-701.
65. O’Brien E., Parati G., Stergiou G., Asmar R., Beilin L., Bilo G., Clement D., de la Sierra А., de Leeuw P., Dolan E., Fagard R., Graves J., Head G., Imai Y., Kario K., Lurbe E., Mallion J.-M., Mancia G., Mengden T., Myers M., Ogedegbe G., Ohkubo T., Omboni S., Palatini P., Redon J., Ruilope L.L., Shennan А., Staessen J.A., van Montfrans G., Verdecchia P., Waeber B., Wang J., Zanchetti А., Zhang Y., on behalf of the European Society of Hypertension Working Group on Blood Pressure Monitoring. European Society of Hypertension position paper on ambulatory blood pressure monitoring. In preparation, 2013.
66. Parati G., Stergiou G.S., Asmar R., Bilo G., de Leeuw P., Imai Y., Kario K., Lurbe E., Manolis А., Mengden T., O’Brien E., Ohkubo T., Padfield P., Palatini P., Pickering T.G., Redon J., Revera M., Ruilope L.M., Shennan А., Staessen J.A., Tisler А., Waeber B., Zanchetti А., Mancia G. European Society of Hypertension practice guidelines for home blood pressure monitoring // J. Hum. Hypertens. 2010; 24: 779-785.
67. Parati G., Stergiou G.S., Asmar R., Bilo G., de Leeuw P., Imai Y., Kario K., Lurbe E., Manolis А., Mengden T., O’Brien E., Ohkubo T., Padfield P., Palatini P., Pickering T.G., Redon J., Revera M., Ruilope L.M., Shennan А., Staessen J.A., Tisler А., Waeber B., Zanchetti А., Mancia G. European Society of Hypertension Working Group on Blood Pressure Monitoring. European Society of Hypertension guidelines for blood pressure monitoring at home: a summary report of the Second International Consensus Conference on Home Blood Pressure Monitoring // J. Hypertens. 2008; 26: 1505-1526.
68. Mancia G., Omboni S., Parati G., Trazzi S., Mutti E. Limited reproducibility of hourly blood pressure values obtained by ambulatory blood pressure monitoring: implications for studies on antihypertensive drugs // J. Hypertens. 1992; 10: 1531-1535.
69. Di Rienzo M., Grassi G., Pedotti А., Mancia G. Continuous vs intermittent blood pressure measurements in estimating 24-hour average blood pressure // Hypertension. 1983; 5: 264-269.
70. Stergiou G.S., Kollias А., Destounis А., Tzamouranis D. Automated blood pressure measurement in atrial fibrillation: a systematic review and meta-analysis // J. Hypertens. 2012; 30: 2074-2082.
71. Fagard R., Brguljan J., Thijs L., Staessen J. Prediction of the actual awake and asleep blood pressures by various methods of 24 h pressure analysis // J. Hypertens. 1996; 14: 557-563.
72. Octavio J.A., Contreras J., Amair P., Octavio B., Fabiano D., Moleiro F., Omboni S., Groppelli А., Bilo G., Mancia G., Parati G. Time-weighted vs. conventional quantification of 24-h average systolic and diastolic ambulatory blood pressures // J. Hypertens. 2010; 28: 459-464.
73. Omboni S., Parati G., Palatini P., Vanasia А., Muiesan M.L., Cuspidi C., Mancia G. Reproducibility and clinical value of nocturnal hypotension: prospective evidence from the SAMPLE study. Study on Ambulatory Monitoring of Pressure and Lisinopril Evaluation // J. Hypertens. 1998; 16: 733-738.
74. Stenehjem A.E., Os I. Reproducibility of blood pressure variability, white-coat effect and dipping pattern in untreated, uncomplicated and newly diagnosed essential hypertension // Blood Press. 2004; 13: 214-224.
75. Mancia G. Short-and long-term blood pressure variability: present and future // Hypertension. 2012; 60: 512-517.
76. Kario K., Pickering T.G., Umeda Y., Hoshide S., Hoshide Y., Morinari M., Murata M., Kuroda T., Schwartz J.E., Shimada K. Morning surge in blood pressure as a predictor of silent and clinical cerebrovascular disease in elderly hypertensives: a prospective study // Circulation. 2003; 107: 1401-1406.
77. Head G.A., Chatzivlastou K., Lukoshkova E.V., Jennings G.L., Reid C.M. A novel measure of the power of the morning blood pressure surge from ambulatory blood pressure recordings // Am. J. Hypertens. 2010; 23: 1074-1081.
78 White W.B. Blood pressure load and target organ effects in patients with essential hypertension // J. Hypertens. Suppl. 1991; 9: S39-41.
79. Li Y., Wang J.G., Dolan E., Gao P.J., Guo H.F., Nawrot T., Stanton A.V., Zhu D.L., O’Brien E., Staessen J.A. Ambulatory arterial stiffness index derived from 24-hour ambulatory blood pressure monitoring // Hypertension. 2006; 47: 359-364.
80. Parati G., Schillaci G. What are the real determinants of the ambulatory arterial stiffness index? // J. Hypertens. 2012; 30: 472-476.
81. Verdecchia P., Angeli F., Mazzotta G., Garofoli M., Ramundo E., Gentile G., Ambrosio G., Reboldi G. Day-night dip and early-morning surge in blood pressure in hypertension: prognostic implications // Hypertension. 2012; 60: 34-42.
82. Gaborieau V., Delarche N., Gosse P. Ambulatory blood pressure monitoring versus self-measurement of blood pressure at home: correlation with target organ damage // J. Hypertens. 2008; 26: 1919-1927.
83. Bliziotis I.A., Destounis А., Stergiou G.S. Home versus ambulatory and office blood pressure in predicting target organ damage in hypertension: a systematic review and meta-analysis // J. Hypertens. 2012; 30: 1289-1299.
84. Staessen J.A., Thijs L., Fagard R., O’Brien E.T., Clement D., de Leeuw P.W., Mancia G., Nachev C., Palatini P., Parati G., Tuomilehto J., Webster J. Predicting cardiovascular risk using conventional vs ambulatory blood pressure in older patients with systolic hypertension. Systolic Hypertension in Europe Trial Investigators // JAMA. 1999; 282: 539-546.
85. Clement D.L., De Buyzere M.L., De Bacquer D.A., de Leeuw P.W., Duprez D.A., Fagard R.H., Gheeraert P.J., Missault L.H., Braun J.J., Six R.O., Van Der Niepen P., O’Brien E. Office versus Ambulatory Pressure Study Investigators. Prognostic value of ambulatory blood-pressure recordings in patients with treated hypertension // N. Engl. J. Med. 2003; 348: 2407-2415.
86. Dolan E., Stanton А., Thijs L., Hinedi K., Atkins N., McClory S., Den Hond E., McCormack P., Staessen J.A., O’Brien E. Superiority of ambulatory over clinic blood pressure measurement in predicting mortality: the Dublin outcome study // Hypertension. 2005; 46: 156-161.
87. Sega R., Facchetti R., Bombelli M., Cesana G., Corrao G., Grassi G., Mancia G. Prognostic value of ambulatory and home blood pressures compared with office blood pressure in the general population: follow-up results from the Pressioni Arteriose Monitorate e Loro Associazioni (PAMELA) study // Circulation. 2005; 111: 1777-1783.
88. Conen D., Bamberg F. Noninvasive 24-h ambulatory blood pressure and cardiovascular disease: a systematic review and meta-analysis // J. Hypertens. 2008; 26: 1290-1299.
89. Boggia J., Li Y., Thijs L., Hansen T.W., Kikuya M., Bjorklund-Bodegard K., Richart T., Ohkubo T., Kuznetsova T., Torp-Pedersen C., Lind L., Ibsen H., Imai Y., Wang J., Sandoya E., O’Brien E., Staessen J.A. Prognostic accuracy of day versus night ambulatory blood pressure: a cohort study // Lancet. 2007; 370: 1219-1229.
90. Fagard R.H., Celis H., Thijs L., Staessen J.A., Clement D.L., De Buyzere M.L., De Bacquer D.A. Daytime and nighttime blood pressure as predictors of death and cause-specific cardiovascular events in hypertension // Hypertension. 2008; 51: 55-61.
91. Fagard R.H., Thijs L., Staessen J.A., Clement D.L., De Buyzere M.L., De Bacquer D.A. Prognostic significance of ambulatory blood pressure in hypertensive patients with history of cardiovascular disease // Blood Press. Monit. 2008; 13: 325-332.
92. Minutolo R., Agarwal R., Borrelli S., Chiodini P., Bellizzi V., Nappi F., Cianciaruso B., Zamboli P., Conte G., Gabbai F.B., De Nicola L. Prognostic role of ambulatory blood pressure measurement in patients with nondialysis chronic kidney disease // Arch. Intern. Med. 2011; 171: 1090-1098.
93. De la Sierra А., Banegas J.R., Segura J., Gorostidi M., Ruilope L.M. Ambulatory blood pressure monitoring and development of cardiovascular events in high-risk patients included in the Spanish ABPM registry: the CARDIORISC Event study // J. Hypertens. 2012; 30: 713-719.
94. Hansen T.W., Li Y., Boggia J., Thijs L., Richart T., Staessen J.A. Predictive role of the nighttime blood pressure // Hypertension. 2011; 57: 3-10.
95. Fagard R.H., Thijs L., Staessen J.A., Clement D.L., De Buyzere M.L., De Bacquer D.A. Night-day blood pressure ratio and dipping pattern as predictors of death and cardiovascular events in hypertension // J. Hum. Hypertens. 2009; 23: 645-653.
96. Mancia G., Bombelli M., Facchetti R., Madotto F., Corrao G., Trevano F.Q., Grassi G., Sega R. Long-term prognostic value of blood pressure variability in the general population: results of the Pressioni Arteriose Monitorate e Loro Associazioni Study // Hypertension. 2007; 49: 1265-1270.
97. Kario K., Pickering T.G., Matsuo T., Hoshide S., Schwartz J.E., Shimada K. Stroke prognosis and abnormal nocturnal blood pressure falls in older hypertensives // Hypertension. 2001; 38: 852-857.
98. Parati G., Omboni S. Role of home blood pressure telemonitoring in hypertension management: an update // Blood Press. Monit. 2010; 15: 285-295.
99. Stergiou G.S., Nasothimiou E.G. Hypertension: Does home telemonitoring improve hypertension management? // Nature Rev. Nephrol. 2011; 7: 493-495.
100. Kikuya M., Ohkubo T., Metoki H., Asayama K., Hara А., Obara T., Inoue R., Hoshi H., Hashimoto J., Totsune K., Satoh H., Imai Y. Day-by-day variability of blood pressure and heart rate at home as a novel predictor of prognosis: the Ohasama study // Hypertension. 2008; 52: 1045-1050.
101. Stergiou G.S., Bliziotis I.A. Home blood pressure monitoring in the diagnosis and treatment of hypertension: a systematic review // Am. J. Hypertens. 2011; 24: 123-134.
102. Stergiou G.S., Siontis K.C., Ioannidis J.P. Home blood pressure as a cardiovascular outcome predictor: it’s time to take this method seriously // Hypertension. 2010; 55: 1301-1303.
103. Ward A.M., Takahashi O., Stevens R., Heneghan C. Home measurement of blood pressure and cardiovascular disease: systematic review and meta-analysis of prospective studies // J. Hypertens. 2012; 30: 449-456.
104. Fagard R.H., Van Den Broeke C., De Cort P. Prognostic significance of blood pressure measured in the office, at home and during ambulatory monitoring in older patients in general practice // J. Hum. Hypertens. 2005; 19: 801-807.
105. Mancia G., Facchetti R., Bombelli M., Grassi G., Sega R. Long-term risk of mortality associated with selective and combined elevation in office, home, and ambulatory blood pressure // Hypertension. 2006; 47: 846-853.
106. Mancia G., Bertinieri G., Grassi G., Parati G., Pomidossi G., Ferrari А., Gregorini L., Zanchetti A. Effects of blood-pressure measurement by the doctor on patient’s blood pressure and heart rate // Lancet. 1983; 2: 695-698.
107. Parati G., Ulian L., Santucciu C., Omboni S., Mancia G. Difference between clinic and daytime blood pressure is not a measure of the white coat effect // Hypertension. 1998; 31: 1185-1189.
108. Mancia G., Zanchetti A. White-coat hypertension: misnomers, misconceptions and misunderstandings. What should we do next? // J. Hypertens. 1996; 14: 1049-1052.
109. Fagard R.H., Cornelissen V.A. Incidence of cardiovascular events in white-coat, masked and sustained hypertension versus true normotension: a meta-analysis // J. Hypertens. 2007; 25: 2193-2198.
110. Staessen J.A., O’Brien E.T., Amery A.K., Atkins N., Baumgart P., De Cort P., Degaute J.P., Dolenc P., De Gaudemaris R., Enstrom I. et al. Ambulatory blood pressure in normotensive and hypertensive subjects: results from an international database // J. Hypertens. Suppl. 1994; 12: S1-12.
111. Dolan E., Stanton А., Atkins N., Den Hond E., Thijs L., McCormack P., Staessen J., O’Brien E. Determinants of white-coat hypertension // Blood Press. Monit. 2004; 9: 307-309.
112. Pierdomenico S.D., Cuccurullo F. Prognostic value of white-coat and masked hypertension diagnosed by ambulatory monitoring in initially untreated subjects: an updated meta analysis // Am. J. Hypertens. 2011; 24: 52-58.
113. Franklin S.S., Thijs L., Hansen T.W., Li Y., Boggia J., Kikuya M., Bjorklund-Bodegard K., Ohkubo T., Jeppesen J., Torp-Pedersen C., Dolan E., Kuznetsova T., Stolarz-Skrzypek K., Tikhonoff V., Malyutina S., Casiglia E., Nikitin Y., Lind L., Sandoya E., Kawecka-Jaszcz K., Imai Y., Wang J., Ibsen H., O’Brien E., Staessen J.A. Significance of white-coat hypertension in older persons with isolated systolic hypertension: a meta-analysis using the International Database on Ambulatory Blood Pressure Monitoring in Relation to Cardiovascular Outcomes population // Hypertension. 2012; 59: 564-571.
114. Sega R., Trocino G., Lanzarotti А., Carugo S., Cesana G., Schiavina R., Valagussa F., Bombelli M., Giannattasio C., Zanchetti А., Mancia G. Alterations of cardiac structure in patients with isolated office, ambulatory, or home hypertension: Data from the general population (Pressione Arteriose Monitorate E Loro Associazioni [PAMELA] Study) // Circulation. 2001; 104: 1385-1392.
115. Mancia G., Bombelli M., Facchetti R., Madotto F., Quarti-Trevano F., Grassi G., Sega R. Increased long-term risk of new-onset diabetes mellitus in white-coat and masked hypertension // J. Hypertens. 2009; 27: 1672-1678.
116. Mancia G., Bombelli M., Facchetti R., Madotto F., Quarti-Trevano F., Polo Friz H., Grassi G., Sega R. Long-term risk of sustained hypertension in white-coat or masked hypertension // Hypertension. 2009; 54: 226-232.
117. Bobrie G., Clerson P., Menard J., Postel-Vinay N., Chatellier G., Plouin P.F. Masked hypertension: a systematic review // J. Hypertens. 2008; 26: 1715-1725.
118. Ogedegbe G., Agyemang C., Ravenell J.E. Masked hypertension: evidence of the need to treat // Current Hypertens. Rep. 2010; 12: 349-355.
119. Lurbe E., Torro I., Alvarez V., Nawrot T., Paya R., Redon J., Staessen J.A. Prevalence, persistence, and clinical significance of masked hypertension in youth // Hypertension. 2005; 45: 493-498.
120. Lurbe E., Redon J., Kesani А., Pascual J.M., Tacons J., Alvarez V., Batlle D. Increase in nocturnal blood pressure and progression to microalbuminuria in type 1 diabetes // N. Engl. J. Med. 2002; 347: 797-805.
121. Wijkman M., Lanne T., Engvall J., Lindstrom T., Ostgren C.J., Nystrom F.H. Masked nocturnal hypertension — a novel marker of risk in type 2 diabetes // Diabetologia. 2009; 52: 1258-1264.
122. Hodgkinson J., Mant J., Martin U., Guo B., Hobbs F.D., Deeks J.J., Heneghan C., Roberts N., McManus R.J. Relative effectiveness of clinic and home blood pressure monitoring compared with ambulatory blood pressure monitoring in diagnosis of hypertension: systematic review // BMJ. 2011; 342: d3621.
123. Fagard R., Grassi G. Blood pressure response to acute physical and mental stress. — Informa Healthcare, 2008. — P. 184-189.
124. Le V.V., Mitiku T., Sungar G., Myers J., Froelicher V. The blood pressure response to dynamic exercise testing: a systematic review // Prog. Cardiovasc. Dis. 2008; 51: 135-160.
125. Smith R.G., Rubin S.A., Ellestad M.H. Exercise hypertension: an adverse prognosis? // J. Am. Soc. Hyper. 2009; 3: 366-373.
126. Huot M., Arsenault B.J., Gaudreault V., Poirier P., Perusse L., Tremblay А., Bouchard C., Despres J.P., Rheaume C. Insulin resistance, low cardiorespiratory fitness, and increased exercise blood pressure: contribution of abdominal obesity // Hypertension. 2011; 58: 1036-1042.
127. Sung J., Choi S.H., Choi Y.H., Kim D.K., Park W.H. The relationship between arterial stiffness and increase in blood pressure during exercise in normotensive persons // J. Hypertens. 2012; 30: 587-591.
128. Holmqvist L., Mortensen L., Kanckos C., Ljungman C., Mehlig K., Manhem K. Exercise blood pressure and the risk of future hypertension // J. Hum. Hypertens. 2012; 26: 691-695.
129. Fagard R.H., Pardaens K., Staessen J.A., Thijs L. Prognostic value of invasive hemodynamic measurements at rest and during exercise in hypertensive men // Hypertension. 1996; 28: 31-36.
130. Kjeldsen S.E., Mundal R., Sandvik L., Erikssen G., Thaulow E., Erikssen J. Supine and exercise systolic blood pressure predict cardiovascular death in middle-aged men // J. Hypertens. 2001; 19: 1343-1348.
131. Sharman J.E., Hare J.L., Thomas S., Davies J.E., Leano R., Jenkins C., Marwick T.H. Association of masked hypertension and left ventricular remodeling with the hypertensive response to exercise // Am. J. Hypertens. 2011; 24: 898-903.
132. Hedberg P., Ohrvik J., Lonnberg I., Nilsson G. Augmented blood pressure response to exercise is associated with improved long-term survival in older people // Heart. 2009; 95: 1072-1078.
133. Gupta M.P., Polena S., Coplan N., Panagopoulos G., Dhingra C., Myers J., Froelicher V. Prognostic significance of systolic blood pressure increases in men during exercise stress testing // Am. J. Cardiol. 2007; 100: 1609-1613.
134. Corra U., Giordano А., Mezzani А., Gnemmi M., Pistono M., Caruso R., Giannuzzi P. Cardiopulmonary exercise testing and prognosis in heart failure due to systolic left ventricular dysfunction: a validation study of the European Society of Cardiology Guidelines and Recommendations (2008) and further developments // Eur. J. Prev. Cardiol. 2012; 19: 32-40.
135. Carroll D., Phillips A.C., Der G., Hunt K., Benzeval M. Blood pressure reactions to acute mental stress and future blood pressure status: data from the 12-year follow-up of the West of Scotland Study // Psychosom. Med. 2011; 73: 737-742.
136. Chida Y., Steptoe A. Greater cardiovascular responses to laboratory mental stress are associated with poor subsequent cardiovascular risk status: a meta-analysis of prospective evidence // Hypertension. 2010; 55: 1026-1032.
137. Nichols W.W., O’Rourke M.F. McDonald’s blood flow in arteries; Theoretical, experimental and clinical principles. — 5th ed. — Oxford University Press, 2005. — P. 624.
138. Laurent S., Cockcroft J., Van Bortel L., Boutouyrie P., Giannattasio C., Hayoz D., Pannier B., Vlachopoulos C., Wilkinson I., Struijker-Boudier H. Expert consensus document on arterial stiffness: methodological issues and clinical applications // Eur. Heart J. 2006; 27: 2588-2605.
139. Safar M.E., Blacher J., Pannier B., Guerin A.P., Marchais S.J., Guyonvarc’h P.M., London G.M. Central pulse pressure and mortality in end-stage renal disease // Hypertension. 2002; 39: 735-738.
140. Vlachopoulos C., Aznaouridis K., O’Rourke M.F., Safar M.E., Baou K., Stefanadis C. Prediction of cardiovascular events and all-cause mortality with central haemodynamics: a systematic review and meta-analysis // Eur. Heart J. 2010; 31: 1865-1871.
141. Mancia G., Laurent S., Agabiti-Rosei E., Ambrosioni E., Burnier M., Caulfield M.J., Cifkova R., Clement D., Coca А., Dominiczak А., Erdine S., Fagard R., Farsang C., Grassi G., Haller H., Heagerty А., Kjeldsen S.E., Kiowski W., Mallion J.M., Manolis А., Narkiewicz K., Nilsson P., Olsen M.H., Rahn K.H., Redon J., Rodicio J., Ruilope L., Schmieder R.E., Struijker-Boudier H.A., van Zwieten P.A., Viigimaa M., Zanchetti A. Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document // J. Hypertens. 2009; 27: 2121-2158.
142. O’Rourke M.F., Adji A. Guidelines on guidelines: focus on isolated systolic hyprtension in youth // J. Hypertens. 2013; 31: 649-654.
143. Hunt S.C., Williams R.R., Barlow G.K. A comparison of positive family history definitions for defining risk of future disease // J. Chronic Dis. 1986; 39: 809-821.
144. Friedman G.D., Selby J.V., Quesenberry C.P. Jr, Armstrong M.A., Klatsky A.L. Precursors of essential hypertension: body weight, alcohol and salt use, and parental history of hypertension // Prev. Med. 1988; 17: 387-402.
145. Luft F.C. Twins in cardiovascular genetic research // Hypertension. 2001; 37: 350-356.
146. Fagard R., Brguljan J., Staessen J., Thijs L., Derom C., Thomis M., Vlietinck R. Heritability of conventional and ambulatory blood pressures. A study in twins // Hypertension. 1995; 26: 919-924.
147. Lifton R.P., Gharavi A.G., Geller D.S. Molecular mechanisms of human hypertension // Cell. 2001; 104: 545-556.
148. Ehret G.B., Munroe P.B., Rice K.M., Bochud M., Johnson A.D. et al. Genetic variants in novel pathways influence blood pressure and cardiovascular disease risk // Nature. 2011; 478: 103-109.
149. Levy D., Salomon M., D’Agostino R.B., Belanger A.J., Kannel W.B. Prognostic implications of baseline electrocardiographic features and their serial changes in subjects with left ventricular hypertrophy // Circulation. 1994; 90: 1786-1793.
150. Okin P.M., Devereux R.B., Jern S., Kjeldsen S.E., Julius S., Nieminen M.S., Snapinn S., Harris K.E., Aurup P., Edelman J.M., Wedel H., Lindholm L.H., Dahlof B. Regression of electrocardiographic left ventricular hypertrophy during antihypertensive treatment and the prediction of major cardiovascular events // JAMA. 2004; 292: 2343-2349.
151. Fagard R.H., Staessen J.A., Thijs L., Celis H., Birkenhager W.H., Bulpitt C.J., de Leeuw P.W., Leonetti G., Sarti C., Tuomilehto J., Webster J., Yodfat Y. Prognostic significance of electrocardiographic voltages and their serial changes in elderly with systolic hypertension // Hypertension. 2004; 44: 459-464.
152. Okin P.M., Oikarinen L., Viitasalo M., Toivonen L., Kjeldsen S.E., Nieminen M.S., Edelman J.M., Dahlof B., Devereux R.B. Prognostic value of changes in the electrocardiographic strain pattern during antihypertensive treatment: the Losartan Intervention for End-Point Reduction in Hypertension Study (LIFE) // Circulation. 2009; 119: 1883-1891.
153. Kirchhof P., Bax J., Blomstrom-Lundquist C., Calkins H., Camm A.J., Cappato R., Cosio F., Crijns H., Diener H.C., Goette А., Israel C.W., Kuck K.H., Lip G.Y., Nattel S., Page R.L., Ravens U., Schotten U., Steinbeck G., Vardas P., Waldo А., Wegscheider K., Willems S., Breithardt G. Early and comprehensive management of atrial fibrillation: executive summary of the proceedings from the 2nd AFNET-EHRA consensus conference «research perspectives in AF» // Eur. Heart J. 2009; 30: 2969-2977c.
154. Kirchhof P., Lip G.Y., Van Gelder I.C., Bax J., Hylek E., Kaab S., Schotten U., Wegscheider K., Boriani G., Ezekowitz M., Diener H., Heidbuchel H., Lane D., Mont L., Willems S., Dorian P., Vardas P., Breithardt G., Camm A.J. Comprehensive risk reduction in patients with atrial fibrillation: Emerging diagnostic and therapeutic options. Executive summary of the report from the 3rd AFNET/EHRA consensus conference // Thromb. Haemost. 2011; 106: 1012-1019.
155. Reichek N., Devereux R.B. Left ventricular hypertrophy: relationship of anatomic, echocardiographic and electrocardiographic findings // Circulation. 1981; 63: 1391-1398.
156. Levy D., Garrison R.J., Savage D.D., Kannel W.B., Castelli W.P. Prognostic implications of echocardiographically determined left ventricular mass in the Framingham Heart Study // N. Engl. J. Med. 1990; 322: 1561-1566.
157. Tsioufis C., Kokkinos P., Macmanus C., Thomopoulos C., Faselis C., Doumas M., Stefanadis C., Papademetriou V. Left ventricular hypertrophy as a determinant of renal outcome in patients with high cardiovascular risk // J. Hypertens. 2010; 28: 2299-2308.
158. Cuspidi C., Ambrosioni E., Mancia G., Pessina A.C., Trimarco B., Zanchetti A. Role of echocardiography and carotid ultrasonography in stratifying risk in patients with essential hypertension: the Assessment of Prognostic Risk Observational Survey // J. Hypertens. 2002; 20: 1307-1314.
159. Lang R.M., Bierig M., Devereux R.B., Flachskampf F.A., Foster E., Pellikka P.A., Picard M.H., Roman M.J., Seward J., Shanewise J., Solomon S., Spencer K.T., St John Sutton M., Stewart W. Recommendations for chamber quantification // Eur. J. of Echocardiogr. 2006; 7: 79-108.
160. Chirinos J.A., Segers P., De Buyzere M.L., Kronmal R.A., Raja M.W., De Bacquer D., Claessens T., Gillebert T.C., St John-Sutton M., Rietzschel E.R. Left ventricular mass: allometric scaling, normative values, effect of obesity, and prognostic performance // Hypertension. 2010; 56: 91-98.
161. Armstrong A.C., Gidding S., Gjesdal O., Wu C., Bluemke D.A., Lima J.A. LV mass assessed by echocardiography and CMR, cardiovascular outcomes, and medical practice // JACC Cardiovasc. Imaging. 2012; 5: 837-848.
162. Koren M.J., Devereux R.B., Casale P.N., Savage D.D., Laragh J.H. Relation of left ventricular mass and geometry to morbidity and mortality in uncomplicated essential hypertension // Ann. Intern. Med. 1991; 114: 345-352.
163. Verdecchia P., Schillaci G., Borgioni C., Ciucci А., Battistelli M., Bartoccini C., Santucci А., Santucci C., Reboldi G., Porcellati C. Adverse prognostic significance of concentric remodeling of the left ventricle in hypertensive patients with normal left ventricular mass // J. Am. Coll. Cardiol. 1995; 25: 871-878.
164. Muiesan M.L., Salvetti M., Monteduro C., Bonzi B., Paini А., Viola S., Poisa P., Rizzoni D., Castellano M., Agabiti-Rosei E. Left ventricular concentric geometry during treatment adversely affects cardiovascular prognosis in hypertensive patients // Hypertension. 2004; 43: 731-738.
165. Hogg K., Swedberg K., McMurray J. Heart failure with preserved left ventricular systolic function; epidemiology, clinical characteristics, and prognosis // J. Am. Coll. Cardiol. 2004; 43: 317-327.
166. Aurigemma G.P., Gottdiener J.S., Shemanski L., Gardin J., Kitzman D. Predictive value of systolic and diastolic function for incident congestive heart failure in the elderly: the cardiovascular health study // J. Am. Coll. Cardiol. 2001; 37: 1042-1048.
167. Bella J.N., Palmieri V., Roman M.J., Liu J.E., Welty T.K., Lee E.T., Fabsitz R.R., Howard B.V., Devereux R.B. Mitral ratio of peak early to late diastolic filling velocity as a predictor of mortality in middle-aged and elderly adults: the Strong Heart Study // Circulation. 2002; 105: 1928-1933.
168. Nagueh S.F., Appleton C.P., Gillebert T.C., Marino P.N., Oh J.K., Smiseth O.A., Waggoner A.D., Flachskampf F.A., Pellikka P.A., Evangelisa A. Recommendations for the evaluation of left ventricular diastolic function by echocardiography // Eur. J. Echocardiogr. 2009; 10: 165-193.
169. Redfield M.M., Jacobsen S.J., Burnett J.C. Jr, Mahoney D.W., Bailey K.R., Rodeheffer R.J. Burden of systolic and diastolic ventricular dysfunction in the community: appreciating the scope of the heart failure epidemic // JAMA. 2003; 289: 194-202.
170. De Sutter J., DeBacker J., Van de Veire N., Velghe А., De Buyzere M., Gillebert T.C. Effects of age, gender and left ventricular mass on septal mitral annulus velocity (E’) and the ratio of transmitral early peak velocity to E’ (E/E’) // Am. J. Cardiol. 2005; 95: 1020-1023.
171. Sharp A.S., Tapp R.J., Thom S.A., Francis D.P., Hughes A.D., Stanton A.V., Zambanini А., O’Brien E., Chaturvedi N., Lyons S., Byrd S., Poulter N.R., Sever P.S., Mayet J. Tissue Doppler E/E’ ratio is a powerful predictor of primary cardiac events in a hypertensive population: an ASCOT substudy // Eur. Heart J. 2010; 31: 747-752.
172. Abhayaratna W.P., Seward J.B., Appleton C.P., Douglas P.S., Oh J.K., Tajik A.J., Tsang T.S. Left atrial size: physiologic determinants and clinical applications // J. Am. Coll. Cardiol. 2006; 47: 2357-2363.
173. Mor-Avi V., Lang R.M., Badano L.P., Belohlavek M., Cardim N.M., Derumeaux G., Galderisi M., Marwick T., Nagueh S.F., Sengupta P.P., Sicari R., Smiseth O.A., Smulevitz B., Takeuchi M., Thomas J.D., Vannan M., Voigt J.U., Zamorano J.L. Current and evolving echocardiographic techniques for the quantitative evaluation of cardiac mechanics: ASE/EAE consensus statement on methodology and indications endorsed by the Japanese Society of Echocardiography // Eur. J. Echocardiogr. 2011; 12: 167-205.
174. Galderisi M., Lomoriello V.S., Santoro А., Esposito R., Olibet M., Raia R., Di Minno M.N., Guerra G., Mele D., Lombardi G. Differences of myocardial systolic deformation and correlates of diastolic function in competitive rowers and young hypertensives: a speckle-tracking echocardiography study // J. Am. Soc. Echocardiogr. 2010; 23: 1190-1198.
175. Codella N.C., Lee H.Y., Fieno D.S., Chen D.W., Hurtado-Rua S., Kochar M., Finn J.P., Judd R., Goyal P., Schenendorf J., Cham M.D., Devereux R.B., Prince M., Wang Y., Weinsaft J.W. Improved left ventricular mass quantification with partial voxel interpolation: in vivo and necropsy validation of a novel cardiac MRI segmentation algorithm // Circ. Cardiovasc. Imaging. 2012; 5: 137-146.
176. Parsai C., O’Hanlon R., Prasad S.K., Mohiaddin R.H. Diagnostic and prognostic value of cardiovascular magnetic resonance in non-ischaemic cardiomyopathies // J. Cardiovasc. Magn. Reson. 2012; 14: 54; doi: 10.1186/1532-429X-14-54.
177. Picano E., Palinkas А., Amyot R. Diagnosis of myocardial ischemia in hypertensive patients // J. Hypertens. 2001; 19: 1177-1183.
178. Chin D., Battistoni А., Tocci G., Passerini J., Parati G., Volpe M. Non-invasive diagnostic testing for coronary artery disease in the hypertensive patient: potential advantages of a risk estimation-based algorithm // Am. J. Hypertens. 2012; 25: 1226-1235.
179. Schulman D.S., Francis C.K., Black H.R., Wackers F.J. Thallium-201 stress imaging in hypertensive patients // Hypertension. 1987; 10: 16-21.
180. Sicari R., Nihoyannopoulos P., Evangelista А., Kasprzak J., Lancellotti P., Poldermans D., Voigt J.U., Zamorano J.L. Stress Echocardiography Expert Consensus Statement-Executive Summary: European Association of Echocardiography (EAE) (a registered branch of the ESC) // Eur. Heart J. 2009; 30: 278-289.
181. Greenwood J.P., Maredia N., Younger J.F., Brown J.M., Nixon J., Everett C.C., Bijsterveld P., Ridgway J.P., Radjenovic А., Dickinson C.J., Ball S.G., Plein S. Cardiovascular magnetic resonance and single-photon emission computed tomography for diagnosis of coronary heart disease (CE-MARC): a prospective trial // Lancet. 2012; 379: 453-460.
182. Cortigiani L., Rigo F., Galderisi M., Gherardi S., Bovenzi F., Picano E., Sicari R. Diagnostic and prognostic value of Doppler echocardiographic coronary flow reserve in the left anterior descending artery in hypertensive and normotensive patients [corrected] // Heart. 2011; 97: 1758-1765.
183. Bots M.L., Hoes A.W., Koudstaal P.J., Hofman А., Grobbee D.E. Common carotid intima-media thickness and risk of stroke and myocardial infarction: the Rotterdam Study // Circulation. 1997; 96: 1432-1437.
184. O’Leary D.H., Polak J.F., Kronmal R.A., Manolio T.A., Burke G.L., Wolfson S.K. Jr. Carotid-artery intima and media thickness as a risk factor for myocardial infarction and stroke in older adults. Cardiovascular Health Study Collaborative Research Group // N. Engl. J. Med. 1999; 340: 14-22.
185. Nambi V., Chambless L., Folsom A.R., He M., Hu Y., Mosley T., Volcik K., Boerwinkle E., Ballantyne C.M. Carotid intima-media thickness and presence or absence of plaque improves prediction of coronary heart disease risk: the ARIC (Atherosclerosis Risk In Communities) study // J. Am. Coll. Cardiol. 2010; 55: 1600-1607.
186. Zanchetti А., Bond M.G., Hennig M., Neiss А., Mancia G., Dal Palu C., Hansson L., Magnani B., Rahn K.H., Reid J.L., Rodicio J., Safar M., Eckes L., Rizzini P. Calcium antagonist lacidipine slows down progression of asymptomatic carotid atherosclerosis: principal results of the European Lacidipine Study on Atherosclerosis (ELSA), a randomized, double-blind, long-term trial // Circulation. 2002; 106: 2422-2427.
187. Touboul P.J., Hennerici M.G., Meairs S., Adams H., Amarenco P., Desvarieux M., Ebrahim S., Fatar M., Hernandez Hernandez R., Kownator S., Prati P., Rundek T., Taylor А., Bornstein N., Csiba L., Vicaut E., Woo K.S., Zannad F. Mannheim intima-media thickness consensus // Cerebrovasc. Dis. 2004; 18: 346-349.
188. Zanchetti А., Hennig M., Hollweck R., Bond G., Tang R., Cuspidi C., Parati G., Facchetti R., Mancia G. Baseline values but not treatment-induced changes in carotid intima-media thickness predict incident cardiovascular events in treated hypertensive patients: findings in the European Lacidipine Study on Atherosclerosis (ELSA) // Circulation. 2009; 120: 1084-1090.
189. Peters S.A., den Ruijter H.M., Bots M.L., Moons K.G. Improvements in risk stratification for the occurrence of cardiovascular disease by imaging subclinical atherosclerosis: a systematic review // Heart. 2012; 98: 177-184.
190. Safar M.E., Levy B.I., Struijker-Boudier H. Current perspectives on arterial stiffness and pulse pressure in hypertension and cardiovascular diseases // Circulation. 2003; 107: 2864-2869.
191. Van Bortel L.M., Laurent S., Boutouyrie P., Chowienczyk P., Cruickshank J.K., De Backer T., Filipovsky J., Huybrechts S., Mattace-Raso F.U., Protogerou A.D., Schillaci G., Segers P., Vermeersch S., Weber T. Expert consensus document on the measurement of aortic stiffness in daily practice using carotid-femoral pulse wave velocity // J. Hypertens. 2012; 30: 445-448.
192. Laurent S., Boutouyrie P., Asmar R., Gautier I., Laloux B., Guize L., Ducimetiere P., Benetos A. Aortic stiffness is an independent predictor of all-cause and cardiovascular mortality in hypertensive patients // Hypertension. 2001; 37: 1236-1241.
193. Vlachopoulos C., Aznaouridis K., Stefanadis C. Prediction of cardiovascular events and all-cause mortality with arterial stiffness: a systematic review and meta-analysis // J. Am. Coll. Cardiol. 2010; 55: 1318-1327.
194. Boutouyrie P., Tropeano A.I., Asmar R., Gautier I., Benetos А., Lacolley P., Laurent S. Aortic stiffness is an independent predictor of primary coronary events in hypertensive patients: a longitudinal study // Hypertension. 2002; 39: 10-15.
195. Mattace-Raso F.U., van der Cammen T.J., Hofman А., van Popele N.M., Bos M.L., Schalekamp M.A., Asmar R., Reneman R.S., Hoeks A.P., Breteler M.M., Witteman J.C. Arterial stiffness and risk of coronary heart disease and stroke: the Rotterdam Study // Circulation. 2006; 113: 657-663.
196. Mitchell G.F., Hwang S.J., Vasan R.S., Larson M.G., Pencina M.J., Hamburg N.M., Vita J.A., Levy D., Benjamin E.J. Arterial stiffness and cardiovascular events: the Framingham Heart Study // Circulation. 2010; 121: 505-511.
197. Feringa H.H., Bax J.J., van Waning V.H., Boersma E., Elhendy А., Schouten O., Tangelder M.J., van Sambeek M.H., van den Meiracker A.H., Poldermans D. The long-term prognostic value of the resting and postexercise ankle-brachial index // Arch. Intern. Med. 2006; 166: 529-535.
198. Fowkes F.G., Murray G.D., Butcher I., Heald C.L., Lee R.J., Chambless L.E. et al. Ankle brachial index combined with Framingham Risk Score to predict cardiovascular events and mortality: a meta-analysis // JAMA. 2008; 300: 197-208.
199. De Buyzere M.L., Clement D.L. Management of hypertension in peripheral arterial disease // Prog. Cardiovasc. Dis. 2008; 50: 238-263.
200. Park J.B., Schiffrin E.L. Small artery remodeling is the most prevalent (earliest?) form of target organ damage in mild essential hypertension // J. Hypertens. 2001; 19: 921-930.
201. Schofield I., Malik R., Izzard А., Austin C., Heagerty A. Vascular structural and functional changes in type 2 diabetes mellitus: evidence for the roles of abnormal myogenic responsiveness and dyslipidemia // Circulation. 2002; 106: 3037-3043.
202. Rizzoni D., Porteri E., Boari G.E., De Ciuceis C., Sleiman I., Muiesan M.L., Castellano M., Miclini M., Agabiti-Rosei E. Prognostic significance of small-artery structure in hypertension // Circulation. 2003; 108: 2230-2235.
203. Greenland P., Alpert J.S., Beller G.A., Benjamin E.J., Budoff M.J., Fayad Z.A., Foster E., Hlatky M.A., Hodgson J.M., Kushner F.G., Lauer M.S., Shaw L.J., Smith S.C. Jr., Taylor A.J., Weintraub W.S., Wenger N.K., Jacobs A.K. 2010 ACCF/AHA guideline for assessment of cardiovascular risk in asymptomatic adults: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines // Circulation. 2010; 122: e584-636.
204. Perrone-Filardi P., Achenbach S., Mohlenkamp S., Reiner Z., Sambuceti G., Schuijf J.D., Van der Wall E., Kaufmann P.A., Knuuti J., Schroeder S., Zellweger M.J. Cardiac computed tomography and myocardial perfusion scintigraphy for risk stratification in asymptomatic individuals without known cardiovascular disease: a position statement of the Working Group on Nuclear Cardiology and Cardiac CT of the European Society of Cardiology // Eur. Heart J. 2011; 32: 1986-1993.
205. Lerman А., Zeiher A.M. Endothelial function: cardiac events // Circulation. 2005; 111: 363-368.
206. Versari D., Daghini E., Virdis А., Ghiadoni L., Taddei S. Endothelial dysfunction as a target for prevention of cardiovascular disease // Diabetes Care. 2009; 32, Suppl. 2: S314-321.
207. Stevens L.A., Coresh J., Greene T., Levey AS. Assessing kidney function-measured and estimated glomerular filtration rate // N. Engl. J. Med. 2006; 354: 2473-2483.
208. Hallan S., Asberg А., Lindberg M., Johnsen H. Validation of the Modification of Diet in Renal Disease formula for estimating GFR with special emphasis on calibration of the serum creatinine assay // Am. J. Kidney Dis. 2004; 44: 84-93.
209.Matsushita K., Mahmodi B.K., Woodward M., Emberson J.M., Jafar J.H., Jee S.H., Polkinghorne K.R., Skankar А., Smith D.H., Tonelli M., Warnock D.G., Wen C.P., Coresh J., Gansewoort D.G., Emmaljarn B.R., Levej A.S. Comparison of risk prediction using the CKD-EPI equation and the MDRD study equation for estmated glomerular filtration rate // JAMA. 2012; 307: 1941-1951.
210. Levey A.S., Eckardt K.U., Tsukamoto Y., Levin А., Coresh J., Rossert J., De Zeeuw D., Hostetter T.H., Lameire N., Eknoyan G. Definition and classification of chronic kidney disease: a position statement from Kidney Disease: Improving Global Outcomes (KDIGO) // Kidney Int. 2005; 67: 2089-2100.
211. Moe S., Drueke T., Cunningham J., Goodman W., Martin K., Olgaard K., Ott S., Sprague S., Lameire N., Eknoyan G. Definition, evaluation, and classification of renal osteodystrophy: a position statement from Kidney Disease: Improving Global Outcomes (KDIGO) // Kidney Int. 2006; 69: 1945-1953.
212. Shlipak M.G., Katz R., Sarnak M.J., Fried L.F., Newman A.B., Stehman-Breen C., Seliger S.L., Kestenbaum A., Psaty B., Tracy R.P., Siscovick D.S. Cystatin C and prognosis for cardiovascular and kidney outcomes in elderly persons without chronic kidney disease // Ann. Intern. Med. 2006; 145: 237-246.
213. Culleton B.F., Larson M.G., Wilson P.W., Evans J.C., Parfrey P.S., Levy D. Cardiovascular disease and mortality in a community-based cohort with mild renal insufficiency // Kidney Int. 1999; 56: 2214-2219.
214. Parving H.H. Initiation and progression of diabetic nephropathy // N. Engl. J. Med. 1996; 335: 1682-1683.
215. Ruilope L.M., Rodicio J.L. Clinical relevance of proteinuria and microalbuminuria // Curr. Opin. Nephrol. Hypertens. 1993; 2: 962-967.
216. Redon J., Williams B. Microalbuminuria in essential hypertension: redefining the threshold // J. Hypertens. 2002; 20: 353-355.
217. Jensen J.S., Feldt-Rasmussen B., Strandgaard S., Schroll M., Borch-Johnsen K. Arterial hypertension, microalbuminuria, and risk of ischemic heart disease // Hypertension. 2000; 35: 898-903.
218. De Leeuw P.W., Ruilope L.M., Palmer C.R., Brown M.J., Castaigne А., Mancia G., Rosenthal T., Wagener G. Clinical significance of renal function in hypertensive patients at high risk: results from the INSIGHT trial // Arch. Intern. Med. 2004; 164: 2459-2464.
219. Sarnak M.J., Levey A.S., Schoolwerth A.C., Coresh J., Culleton B., Hamm L.L., McCullough P.A., Kasiske B.L., Kelepouris E., Klag M.J., Parfrey P., Pfeffer M., Raij L., Spinosa D.J., Wilson P.W. Kidney disease as a risk factor for development of cardiovascular disease: a statement from the American Heart Association Councils on Kidney in Cardiovascular Disease, High Blood Pressure Research, Clinical Cardiology, and Epidemiology and Prevention // Circulation. 2003; 108: 2154-2169.
220. Gerstein H.C., Mann J.F., Yi Q., Zinman B., Dinneen S.F., Hoogwerf B., Halle J.P., Young J., Rashkow А., Joyce C., Nawaz S., Yusuf S. Albuminuria and risk of cardiovascular events, death, and heart failure in diabetic and nondiabetic individuals // JAMA. 2001; 286: 421-426.
221. Wachtell K., Ibsen H., Olsen M.H., Borch-Johnsen K., Lindholm L.H., Mogensen C.E., Dahlof B., Devereux R.B., Beevers G., de Faire U., Fyhrquist F., Julius S., Kjeldsen S.E., Kristianson K., Lederballe-Pedersen O., Nieminen M.S., Okin P.M., Omvik P., Oparil S., Wedel H., Snapinn S.M., Aurup P. Albuminuria and cardiovascular risk in hypertensive patients with left ventricular hypertrophy: the LIFE study // Ann. Intern. Med. 2003; 139: 901-906.
222. Jager А., Kostense P.J., Ruhe H.G., Heine R.J., Nijpels G., Dekker J.M., Bouter L.M., Stehouwer C.D. Microalbuminuria and peripheral arterial disease are independent predictors of cardiovascular and all-cause mortality, especially among hypertensive subjects: five-year follow-up of the Hoorn Study // Arterioscler. Thromb. Vac. Biol. 1999; 19: 617-624.
223. Bigazzi R., Bianchi S., Baldari D., Campese V.M. Microalbuminuria predicts cardiovascular events and renal insufficiency in patients with essential hypertension // J. Hypertens. 1998; 16: 1325-1333.
224. National Kidney Foundation. Executive summary // Am. J. Kid. Dis. 2004; 43 (Suppl. 1): S16-S33.
225. Arnlov J., Evans J.C., Meigs J.B., Wang T.J., Fox C.S., Levy D., Benjamin E.J., D’Agostino R.B., Vasan R.S. Low-grade albuminuria and incidence of cardiovascular disease events in nonhypertensive and nondiabetic individuals: the Framingham Heart Study // Circulation. 2005; 112: 969-975.
226. Hillege H.L., Fidler V., Diercks G.F., van Gilst W.H., de Zeeuw D., van Veldhuisen D.J., Gans R.O., Janssen W.M., Grobbee D.E., de Jong P.E. Urinary albumin excretion predicts cardiovascular and noncardiovascular mortality in general population // Circulation. 2002; 106: 1777-1782.
227. Ninomiya T., Perkovic V., de Galan B.E., Zoungas S., Pillai А., Jardine M., Patel А., Cass А., Neal B., Poulter N., Mogensen C.E., Cooper M., Marre M., Williams B., Hamet P., Mancia G., Woodward M., Macmahon S., Chalmers J. Albuminuria and kidney function independently predict cardiovascular and renal outcomes in diabetes // J. Am. Soc. Nephrol. 2009; 20: 1813-1821.
228. Matsushita K., van der Velde M., Astor B.C., Woodward M., Levey A.S., de Jong P.E., Coresh J., Gansevoort R.T. Association of estimated glomerular filtration rate and albuminuria with all-cause and cardiovascular mortality in general population cohorts: a collaborative meta-analysis // Lancet. 2010; 375: 2073-2081.
229. Zanchetti А., Hansson L., Dahlof B., Elmfeldt D., Kjeldsen S., Kolloch R., Larochelle P., McInnes G.T., Mallion J.M., Ruilope L., Wedel H. Effects of individual risk factors on the incidence of cardiovascular events in the treated hypertensive patients of the Hypertension Optimal Treatment Study. HOT Study Group // J. Hypertens. 2001; 19: 1149-1159.
230. Ruilope L.M., Salvetti А., Jamerson K., Hansson L., Warnold I., Wedel H., Zanchetti A. Renal function and intensive lowering of blood pressure in hypertensive participants of the hypertension optimal treatment (HOT) study // J. Am. Soc. Nephrol. 2001; 12: 218-225.
231. De Leeuw P.W., Thijs L., Birkenhager W.H., Voyaki S.M., Efstratopoulos A.D., Fagard R.H., Leonetti G., Nachev C., Petrie J.C., Rodicio J.L., Rosenfeld J.J., Sarti C., Staessen J.A. Prognostic significance of renal function in elderly patients with isolated systolic hypertension: results from the Syst-Eur trial // J. Am. Soc. Nephrol. 2002; 13: 2213-2222.
232. Segura J., Ruilope L.M., Zanchetti A. On the importance of estimating renal function for cardiovascular risk assessment // J. Hypertens. 2004; 22: 1635-1639.
233. Rahman M., Pressel S., Davis B.R., Nwachuku C., Wright J.T. Jr., Whelton P.K., Barzilay J., Batuman V., Eckfeldt J.H., Farber M.A., Franklin S., Henriquez M., Kopyt N., Louis G.T., Saklayen M., Stanford C., Walworth C., Ward H., Wiegmann T. Cardiovascular outcomes in high-risk hypertensive patients stratified by baseline glomerular filtration rate // Ann. Intern. Med. 2006; 144: 172-180.
234. Breslin D.J., Gifford R.W. Jr., Fairbairn J.F. 2nd, Kearns T.P. Prognostic importance of ophthalmoscopic findings in essential hypertension // JAMA. 1966; 195: 335-338.
235. Frant R., Groen J. Prognosis of vascular hypertension; a 9 year follow-up study of 418 cases // Arch. Intern. Med. (Chic). 1950; 85: 727-750.
236. Wong T.Y., Mitchell P. Hypertensive retinopathy // N. Engl. J. Med. 2004; 351: 2310-2317.
237. Sairenchi T., Iso H., Yamagishi K., Irie F., Okubo Y., Gunji J., Muto T., Ota H. Mild retinopathy is a risk factor for cardiovascular mortality in Japanese with and without hypertension: the Ibaraki Prefectural Health Study // Circulation. 2011; 124: 2502-2511.
238. Mollentze W.F., Stulting A.A., Steyn AF. Ophthalmoscopy versus non-mydriatic fundus photography in the detection of diabetic retinopathy in black patients. S Afr Med J 1990; 78: 248-250.
239. Dimmitt SB, West J.N., Eames S.M., Gibson J.M., Gosling P., Littler WA. Usefulness of ophthalmoscopy in mild to moderate hypertension // Lancet. 1989; 1: 1103-1106.
240. van den Born B.J., Hulsman C.A., Hoekstra J.B., Schlingemann R.O., van Montfrans G.A. Value of routine funduscopy in patients with hypertension: systematic review // BMJ. 2005; 331: 73.
241. McGeechan K., Liew G., Macaskill P., Irwig L., Klein R., Klein B.E., Wang J.J., Mitchell P., Vingerling J.R., de Jong P.T., Witteman J.C., Breteler M.M., Shaw J., Zimmet P., Wong T.Y. Prediction of incident stroke events based on retinal vessel caliber: a systematic review and individual-participant meta-analysis // Am. J. Epidemiol. 2009; 170: 1323-1332.
242. Antonios T.F., Singer D.R., Markandu N.D., Mortimer P.S., MacGregor G.A. Rarefaction of skin capillaries in borderline essential hypertension suggests an early structural abnormality // Hypertension. 1999; 34: 655-658.
243. Noon J.P., Walker B.R., Webb D.J., Shore A.C., Holton D.W., Edwards H.V., Watt G.C. Impaired microvascular dilatation and capillary rarefaction in young adults with a predisposition to high blood pressure // J. Clin. Invest. 1997; 99: 1873-1879.
244. Cuspidi C., Meani S., Salerno M., Fusi V., Severgnini B., Valerio C., Catini E., Esposito А., Magrini F., Zanchetti A. Retinal microvascular changes and target organ damage in untreated essential hypertensives // J. Hypertens. 2004; 22: 2095-2102.
245. Hubbard L.D., Brothers R.J., King W.N., Clegg L.X., Klein R., Cooper L.S., Sharrett A.R., Davis M.D., Cai J. Methods for evaluation of retinal microvascular abnormalities associated with hypertension/sclerosis in the Atherosclerosis Risk in Communities Study // Ophthalmology. 1999; 106: 2269-2280.
246. Ikram M.K., de Jong F.J., Vingerling J.R., Witteman J.C., Hofman А., Breteler M.M., de Jong P.T. Are retinal arteriolar or venular diameters associated with markers for cardiovascular disorders? The Rotterdam Study // Invest. Ophthalmol. Vis. Sci. 2004; 45: 2129-2134.
247. Wong T.Y., Knudtson M.D., Klein R., Klein B.E., Meuer S.M., Hubbard L.D. Computer-assisted measurement of retinal vessel diameters in the Beaver Dam Eye Study: methodology, correlation between eyes, and effect of refractive errors // Ophthalmology. 2004; 111: 1183-1190.
248. Sun C., Liew G., Wang J.J., Mitchell P., Saw S.M., Aung T., Tai E.S., Wong T.Y. Retinal vascular caliber, blood pressure, and cardiovascular risk factors in an Asian population: the Singapore Malay Eye Study // Invest. Ophthalmol. Vis. Sci. 2008; 49: 1784-1790.
249. Lehmann M.V., Schmieder R.E. Remodeling of retinal small arteries in hypertension // Am. J. Hypertens. 2011; 24: 1267-1273.
250. Longstreth W.T. Jr., Manolio T.A., Arnold А., Burke G.L., Bryan N., Jungreis C.A., Enright P.L., O’Leary D., Fried L. Clinical correlates of white matter findings on cranial magnetic resonance imaging of 3301 elderly people. The Cardiovascular Health Study // Stroke. 1996; 27: 1274-1282.
251. De Leeuw F.E., de Groot J.C., Oudkerk M., Witteman J.C., Hofman А., van Gijn J., Breteler M.M. Hypertension and cerebral white matter lesions in a prospective cohort study // Brain 2002; 125: 765-772.
252. Vermeer S.E., Longstreth W.T. Jr., Koudstaal P.J. Silent brain infarcts: a systematic review // Lancet neurology. 2007; 6: 611-619.
253. Wong T.Y., Klein R., Sharrett A.R., Couper D.J., Klein B.E., Liao D.P., Hubbard L.D., Mosley T.H. Cerebral white matter lesions, retinopathy, and incident clinical stroke // JAMA. 2002; 288: 67-74.
254. Buyck J.F., Dufouil C., Mazoyer B., Maillard P., Ducimetiere P., Alperovitch А., Bousser M.G., Kurth T., Tzourio C. Cerebral white matter lesions are associated with the risk of stroke but not with other vascular events: the 3-City Dijon Study // Stroke. 2009; 40: 2327-2331.
255. Kearney-Schwartz А., Rossignol P., Bracard S., Felblinger J., Fay R., Boivin J.M., Lecompte T., Lacolley P., Benetos А., Zannad F. Vascular structure and function is correlated to cognitive performance and white matter hyperintensities in older hypertensive patients with subjective memory complaints // Stroke. 2009; 40: 1229-1236.
256. Henskens L.H., van Oostenbrugge R.J., Kroon A.A., Hofman P.A., Lodder J., de Leeuw P.W. Detection of silent cerebrovascular disease refines risk stratification of hypertensive patients // J. Hypertens. 2009; 27: 846-853.
257. Stewart R., Xue Q.L., Masaki K., Petrovitch H., Ross G.W., White L.R., Launer L.J. Change in blood pressure and incident dementia: a 32-year prospective study // Hypertension. 2009; 54: 233-240.
258. Skoog I., Lernfelt B., Landahl S., Palmertz B., Andreasson L.A., Nilsson L., Persson G., Oden А., Svanborg A. 15-year longitudinal study of blood pressure and dementia // Lancet. 1996; 347: 1141-1145.
259. Kilander L., Nyman H., Boberg M., Hansson L., Lithell H. Hypertension is related to cognitive impairment: a 20-year follow-up of 999 men // Hypertension. 1998; 31: 780-786.
260. Collins R., MacMahon S. Blood pressure, antihypertensive drug treatment and the risks of stroke and of coronary heart disease // Br. Med. Bull. 1994; 50: 272-298.
261. Devereux R.B., Wachtell K., Gerdts E., Boman K., Nieminen M.S., Papademetriou V., Rokkedal J., Harris K., Aurup P., Dahlof B. Prognostic significance of left ventricular mass change during treatment of hypertension // JAMA. 2004; 292: 2350-2356.
262. Ibsen H., Olsen M.H., Wachtell K., Borch-Johnsen K., Lindholm L.H., Mogensen C.E., Dahlof B., Devereux R.B., de Faire U., Fyhrquist F., Julius S., Kjeldsen S.E., Lederballe-Pedersen O., Nieminen M.S., Omvik P., Oparil S., Wan Y. Reduction in albuminuria translates to reduction in cardiovascular events in hypertensive patients: losartan intervention for endpoint reduction in hypertension study // Hypertension. 2005; 45: 198-202.
263. Sytkowski P.A., D’Agostino R.B., Belanger A.J., Kannel W.B. Secular trends in long-term sustained hypertension, long-term treatment, and cardiovacsular mortality. The Framngham Heart Study 1950 to 1990 // Circulation. 1996; 93: 697-703.
264. Chobanian A.V., Bakris G.L., Black H.R., Cushman W.C., Green L.A., Izzo J.L. Jr., Jones D.W., Materson B.J., Oparil S., Wright J.T. Jr., Roccella E.J. Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure // Hypertension. 2003; 42: 1206-1252.
265. Zanchetti А., Grassi G., Mancia G. When should antihypertensive drug treatment be initiated and to what levels should systolic blood pressure be lowered? A critical reappraisal // J. Hypertens. 2009; 27: 923-934.
266. MRC trial of treatment of mild hypertension: principal results. Medical Research Council Working Party // Br. Med. J. 1985; 291: 97-104.
267. The Australian therapeutic trial in mild hypertension. Report by the Management Committee // Lancet. 1980; 1: 1261-1267.
268. The effect of treatment on mortality in «mild» hypertension: results of the hypertension detection and follow-up program // N. Engl. J. Med. 1982; 307: 976-980.
269. Liu L., Zhang Y., Liu G., Li W., Zhang X., Zanchetti A. The Felodipine Event Reduction (FEVER) Study: a randomized long-term placebo-controlled trial in Chinese hypertensive patients // J. Hypertens. 2005; 23: 2157-2172.
270. Zhang Y., Zhang X., Liu L., Zanchetti A. Is a systolic blood pressure target < 140 mmHg indicated in all hypertensives? Subgroup analyses of findings from the randomized FEVER trial // Eur. Heart J. 2011; 32: 1500-1508.
271. National Institute for Health and Clinical Excellence. Hypertension (CG127): clinical management of primary hypertension in adults; http: //www.nice.org.uk/guidance/CG127.
272. Zanchetti A. Bottom blood pressure or bottom cardiovascular risk? How far can cardiovascular risk be reduced? // J. Hypertens. 2009; 27: 1509-1520.
273. Aronow W.S., Fleg J.L., Pepine C.J., Artinian N.T., Bakris G., Brown A.S., Ferdinand K.C., Ann Forciea M., Frishman W.H., Jaigobin C., Kostis J.B., Mancia G., Oparil S., Ortiz E., Reisin E., Rich M.W., Schocken D.D., Weber M.A., Wesley D.J. ACCF/AHA 2011 expert consensus document on hypertension in the elderly: a report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus documents developed in collaboration with the American Academy of Neurology, American Geriatrics Society, American Society for Preventive Cardiology, American Society of Hypertension, American Society of Nephrology, Association of Black Cardiologists, and European Society of Hypertension // J. Am. Coll. Cardiol. 2011; 57: 2037-2114.
274. Schrier R.W., Estacio R.O., Esler А., Mehler P. Effects of aggressive blood pressure control in normotensive type 2 diabetic patients on albuminuria, retinopathy and strokes // Kidney Int. 2002; 61: 1086-1097.
275. Heart Outcomes Prevention Evaluation Study InvestigatorsEffects of ramipril on cardiovascular and microvascular outcomes in people with diabetes mellitus: results of the HOPE study and MICRO-HOPE substudy // Lancet. 2000; 355: 253-259.
276. The ADVANCE Collaborative Group. Effects of a fixed combination of perindopril and indapamide on macrovascular and microvascular outcomes in patients with type 2 diabetes mellitus (the ADVANCE trial): a randomised controlled trial // Lancet. 2007; 370: 829-840.
277. The Dream Trial Investigators. Effects of ramipril and rosiglitazone on cardiovascular and renal outcomes in people with impaired glucose tolerance or impaired fasting glucose: results of the Diabetes REduction Assessment with ramipril and rosiglitazone Medication (DREAM) trial // Diabetes Care. 2008; 31: 1007-1014.
278. The NAVIGATOR study Group. Effect of Valsartan on the Incidence of Diabetes and Cardiovascular Events // N. Eng. J. Med. 2010; 362: 1477-1490.
279. PATS Collaborating Group. Post-stroke antihypertensive treatment study. A preliminary result // Chin. Med. J. (Engl.). 1995; 108: 710-717.
280. Arima H., Chalmers J., Woodward M., Anderson C., Rodgers А., Davis S., Macmahon S., Neal B. Lower target blood pressures are safe and effective for the prevention of recurrent stroke: the PROGRESS trial // J. Hypertens. 2006; 24: 1201-1208.
281. Czernichow S., Zanchetti А., Turnbull F., Barzi F., Ninomiya T., Kengne A.P., Lambers Heerspink H.J., Perkovic V., Huxley R., Arima H., Patel А., Chalmers J., Woodward M., MacMahon S., Neal B. The effects of blood pressure reduction and of different blood pressure-lowering regimens on major cardiovascular events according to baseline blood pressure: meta-analysis of randomized trials // J. Hypertens. 2011; 29: 4-16.
282. Thompson A.M., Hu T., Eshelbrenner C.L., Reynolds K., He J., Bazzano L.A. Antihypertensive treatment and secondary prevention of cardiovascular disease events among persons without hypertension: a meta-analysis // JAMA. 2011; 305: 913-922.
283. Sipahi I., Swamiinathan А., Natesan V., Debanne S.M., Simon D.I., Fang J.C. Effect of antihypertensive therapy on incident stroke in cohorts with prehypertensive blood pressure levels: a meta-analysis of randomized controlled trials // Stroke. 2012; 43: 432-440.
284. Law M.R., Morris J.K., Wald N.J. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: meta-analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies // BMJ. 2009; 338: b1665.
285 Julius S., Nesbitt S.D., Egan B.M., Weber M.A., Michelson E.L., Karioti N., Black H.R., Grimm R.H.J., Messerli E.H., Oparil S., Schork M.A. Feasibility of treating prehypertension with an angiotensin receptor blocker // N. Engl. J. Med. 2006; 354: 1685-1697.
286 Luders S., Schrader J., Berger J., Unger T., Zidek W., Bohn M., Middeke M., Motz W., Lubcke C., Gansz А., Brokamp L., Schmieder R.E., Trenkwalder P., Haller H., Dominiak P. The PHARAO Study: prevention of hypertension with the angiotensin converting enzyme inhibitor ramipril in patients with high normal blood pressure: a prospective, randomized, controlled prevention trial of the German Hypertension League // J. Hypertens. 2008; 26: 1487-1496.
287. Beckett N.S., Peters R., Fletcher A.E., Staessen J.A., Liu L., Dumitrascu D., Stoyanovsky V., Antikainen R.L., Nikitin Y., Anderson C., Belhani А., Forette F., Rajkumar C., Thijs L., Banya W., Bulpitt C.J. Treatment of hypertension in patients 80 years of age or older // N. Engl. J. Med. 2008; 358: 1887-1898.
288. JATOS Study Group. Principal results of the Japanese trial to assess optimal systolic blood pressure in elderly hypertensive patients (JATOS) // Hypertens. Res. 2008; 31: 2115-2127.
289. Ogihara T., Saruta T., Rakugi H., Matsuoka H., Shimamoto K., Shimada K., Imai Y., Kikuchi K., Ito S., Eto T., Kimura G., Imaizumi T., Takishita S., Ueshima H. Target blood pressure for treatment of isolated systolic hypertension in the elderly: valsartan in elderly isolated systolic hypertension study // Hypertension. 2010; 56: 196-202.
290. Hansson L., Zanchetti А., Carruthers S.G., Dahlof B., Elmfeldt D., Julius S., Menard J., Rahn K.H., Wedel H., Westerling S. Effects of intensive blood-pressure lowering and low-dose aspirin in patients with hypertension: principal results of the Hypertension Optimal Treatment (HOT) randomised trial. HOT Study Group // Lancet. 1998; 351: 1755-1762.
291. Curb J.D., Pressel S.L., Cutler J.A., Savage P.J., Applegate W.B., Black H., Camel G., Davis B.R., Frost P.H., Gonzalez N., Guthrie G., Oberman А., Rutan G.H., Stamler J. Effect of diuretic-based antihypertensive treatment on cardiovascular disease risk in older diabetic patients with isolated systolic hypertension. Systolic Hypertension in the Elderly Program Cooperative Research Group // JAMA. 1996; 276: 1886-1892.
292. Tuomilehto J., Rastenyte D., Birkenhager W.H., Thijs L., Antikainen R., Bulpitt C.J., Fletcher A.E., Forette F., Goldhaber А., Palatini P., Sarti C., Fagard R. Effects of calcium-channel blockade in older patients with diabetes and systolic hypertension. Systolic Hypertension in Europe Trial Investigators // N. Engl. J. Med. 1999; 340: 677-684.
293. UK Prospective Diabetes Study Group. Tight blood pressure control and risk of macrovascular and microvascular complications in type 2 diabetes: UKPDS 38 // Br. Med. J. 1998; 317: 703-713.
294. Reboldi G., Gentile G., Angeli F., Ambrosio G., Mancia G., Verdecchia P. Effects of intensive blood pressure reduction on myocardial infarction and stroke in diabetes: a meta-analysis in 73,913 patients // J. Hypertens. 2011; 29: 1253-1269.
295. The ACCORD Study Group. Effects of intensive blood-pressure control in type 2 diabetes mellitus // N. Engl. J. Med. 2010; 362: 1575-1585.
296. PROGRESS Collaborative Group. Randomised trial of a perindopril-based blood-pressure-lowering regimen among 6,105 individuals with previous stroke or transient ischaemic attack // Lancet. 2001; 358: 1033-1041.
297. Yusuf S., Diener H.C., Sacco R.L., Cotton D., Ounpuu S., Lawton W.A., Palesch Y., Martin R.H., Albers G.W., Bath P., Bornstein N., Chan B.P., Chen S.T., Cunha L., Dahlof B., De Keyser J., Donnan G.A., Estol C., Gorelick P., Gu V., Hermansson K., Hilbrich L., Kaste M., Lu C., Machnig T., Pais P., Roberts R., Skvortsova V., Teal P., Toni D., VanderMaelen C., Voigt T., Weber M., Yoon B.W. Telmisartan to prevent recurrent stroke and cardiovascular events // N. Engl. J. Med. 2008; 359: 1225-1237.
298. The European Trial on reduction of cardiac events with Perindopril in stable coronary artery disease Investigators. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomised, double-blind, placebo-controlled, multicentre trial (the EUROPA study) // Lancet. 2003; 362: 782-788.
299. Nissen S.E., Tuzcu E.M., Libby P., Thompson P.D., Ghali M., Garza D., Berman L., Shi H., Buebendorf E., Topol E.J. European Trial on Reduction of Cardiac Events with Perindopril in stable Coronary Artery dDisease Investigators. Effect of antihypertensive agents on cardiovascular events in patients with coronary disease and normal blood pressure: the CAMELOT study: a randomized controlled trial // JAMA. 2004; 292: 2217-2225.
300. Pitt B., Byington R.P., Furberg C.D., Hunninghake D.B., Mancini G.B., Miller M.E., Riley W. Effect of amlodipine on the progression of atherosclerosis and the occurrence of clinical events. PREVENT Investigators // Circulation. 2000; 102: 1503-1510.
301. Poole-Wilson P.A., Lubsen J., Kirwan B.A., van Dalen F.J., Wagener G., Danchin N., Just H., Fox K.A., Pocock S.J., Clayton T.C., Motro M., Parker J.D., Bourassa M.G., Dart A.M., Hildebrandt P., Hjalmarson А., Kragten J.A., Molhoek G.P., Otterstad J.E., Seabra-Gomes R., Soler-Soler J., Weber S. Effect of long-acting nifedipine on mortality and cardiovascular morbidity in patients with stable angina requiring treatment (ACTION trial): randomised controlled trial // Lancet. 2004; 364: 849-857.
302 The PEACE Trial Investigators Braunwald E., Domanski M.J., Fowler S.E., Geller N.L., Gersh B.J., Hsia J., Pfeffer M.A., Rice M.M., Rosenberg Y.D., Rouleau J.L. Angiotensin-converting-enzyme inhibition in stable coronary artery disease // N. Engl. J. Med. 2004; 351: 2058-2068.
303. Lewis J.B. Blood pressure control in chronic kidney disease: is less really more? // J. Am. Soc. Nephrol. 2010; 21: 1086-1092.
304. Klahr S., Levey A.S., Beck G.J., Caggiula A.W., Hunsicker L., Kusek J.W., Striker G. The effects of dietary protein restriction and blood-pressure control on the progression of chronic renal disease. Modification of Diet in Renal Disease Study Group // N. Engl. J. Med. 1994; 330: 877-884.
305. Wright J.T. Jr., Bakris G., Greene T., Agodoa L.Y., Appel L.J., Charleston J., Cheek D., Douglas-Baltimore J.G., Gassman J., Glassock R., Hebert L., Jamerson K., Lewis J., Phillips R.A., Toto R.D., Middleton J.P., Rostand S.G. Effect of blood pressure lowering and antihypertensive drug class on progression of hypertensive kidney disease: results from the AASK trial // JAMA. 2002; 288: 2421-2431.
306. Ruggenenti P., Perna А., Loriga G., Ganeva M., Ene-Iordache B., Turturro M., Lesti M., Perticucci E., Chakarski I.N., Leonardis D., Garini G., Sessa А., Basile C., Alpa M., Scanziani R., Sorba G., Zoccali C., Remuzzi G. Blood-pressure control for renoprotection in patients with non-diabetic chronic renal disease (REIN-2): multicentre, randomised controlled trial // Lancet. 2005; 365: 939-946.
307. Sarnak M.J., Greene T., Wang X., Beck G., Kusek J.W., Collins A.J., Levey A.S. The effect of a lower target blood pressure on the progression of kidney disease: long-term follow-up of the modification of diet in renal disease study // Ann. Intern. Med. 2005; 142: 342-351.
308. Appel L.J., Wright J.T. Jr., Greene T., Agodoa L.Y., Astor B.C., Bakris G.L., Cleveland W.H., Charleston J., Contreras G., Faulkner M.L., Gabbai F.B., Gassman J.J., Hebert L.A., Jamerson K.A., Kopple J.D., Kusek J.W., Lash J.P., Lea J.P., Lewis J.B., Lipkowitz M.S., Massry S.G., Miller E.R., Norris K., Phillips R.A., Pogue V.A., Randall O.S., Rostand S.G., Smogorzewski M.J., Toto R.D., Wang X. Intensive blood-pressure control in hypertensive chronic kidney disease // N. Engl. J. Med. 2010; 363: 918-929.
309. Lewis E.J., Hunsicker L.G., Clarke W.R., Berl T., Pohl M.A., Lewis J.B., Ritz E., Atkins R.C., Rohde R., Raz I. Renoprotective effect of the angiotensin-receptor antagonist irbesartan in patients with nephropathy due to type 2 diabetes // N. Engl. J. Med. 2001; 345: 851-860.
310. Brenner B.M., Cooper M.E., de Zeeuw D., Keane W.F., Mitch W.E., Parving H.H., Remuzzi G., Snapinn S.M., Zhang Z., Shahinfar S. Effects of losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy // N. Engl. J. Med. 2001; 345: 861-869.
311. Wuhl E., Trivelli А., Picca S., Litwin M., Peco-Antic А., Zurowska А., Testa S., Jankauskiene А., Emre S., Caldas-Afonso А., Anarat А., Niaudet P., Mir S., Bakkaloglu А., Enke B., Montini G., Wingen A.M., Sallay P., Jeck N., Berg U., Caliskan S., Wygoda S., Hohbach-Hohenfellner K., Dusek J., Urasinski T., Arbeiter K., Neuhaus T., Gellermann J., Drozdz D., Fischbach M., Moller K., Wigger M., Peruzzi L., Mehls O., Schaefer F. Strict blood-pressure control and progression of renal failure in children // N. Engl. J. Med. 2009; 361: 1639-1650.
312. Arguedas J.A., Perez M.I., Wright J.M. Treatment blood pressure targets for hypertension // Cochrane Database Syst. Rev. 2009: CD004349.
313. Upadhyay А., Earley А., Haynes S.M., Uhlig K. Systematic review: blood pressure target in chronic kidney disease and proteinuria as an effect modifier // Ann. Intern. Med. 2011; 154: 541-548.
314. Zanchetti A. Blood pressure targets of antihypertensive treatment: up and down the J-shaped curve // Eur. Heart J. 2010; 31: 2837-2840.
315. Adler A.I., Stratton I.M., Neil H.A., Yudkin J.S., Matthews D.R., Cull C.A., Wright A.D., Turner R.C., Holman R.R. Association of systolic blood pressure with macrovascular and microvascular complications of type 2 diabetes (UKPDS 36): prospective observational study // BMJ. 2000; 321: 412-419.
316. Berl T., Hunsicker L.G., Lewis J.B., Pfeffer M.A., Porush J.G., Rouleau J.L., Drury P.L., Esmatjes E., Hricik D., Pohl M., Raz I., Vanhille P., Wiegmann T.B., Wolfe B.M., Locatelli F., Goldhaber S.Z., Lewis E.J. Impact of achieved blood pressure on cardiovascular outcomes in the Irbesartan Diabetic Nephropathy Trial // J. Am. Soc. Nephrol. 2005; 16: 2170-2179.
317. Messerli F.H., Mancia G., Conti C.R., Hewkin A.C., Kupfer S., Champion А., Kolloch R., Benetos А., Pepine C.J. Dogma disputed: can aggressively lowering blood pressure in hypertensive patients with coronary artery disease be dangerous? // Ann. Intern. Med. 2006; 144: 884-893.
318. Sleight P., Redon J., Verdecchia P., Mancia G., Gao P., Fagard R., Schumacher H., Weber M., Bohm M., Williams B., Pogue J., Koon T., Yusuf S. Prognostic value of blood pressure in patients with high vascular risk in the Ongoing Telmisartan Alone and in combination with Ramipril Global Endpoint Trial study // J. Hypertens. 2009; 27: 1360-1369.
319. Okin P.M., Hille D.A., Kjeldsen S.E., Dahlof B., Devereux R.B. Impact of lower achieved blood pressure on outcomes in hypertensive patients // J. Hypertens. 2012; 30: 802-810.
320. Boutitie F., Gueyffier F., Pocock S., Fagard R., Boissel J.P. J-shaped relationship between blood pressure and mortality in hypertensive patients: new insights from a meta-analysis of individual-patient data // Ann. Intern. Med. 2002; 136: 438-448.
321. Fagard R.H., Staessen J.A., Thijs L., Celis H., Bulpitt C.J., de Leeuw P.W., Leonetti G., Tuomilehto J., Yodfat Y. On-treatment diastolic blood pressure and prognosis in systolic hypertension // Arch. Intern. Med. 2007; 167: 1884-1891.
322. Bangalore S., Messerli F.H., Wun C., Zuckerman A.L., DeMicco D., Kostis J.B., LaRosa J.C. Treating to New Targets Steering Committee and Investigators. J-Curve revisited: an analysis of the Treating to New Targets (TNT) Trial // J. Am. Coll. Cardiol. 2009; 53: A217.
323. Bangalore S., Qin J., Sloan S., Murphy S.A., Cannon C.P. What is the optimal blood pressure in patients after acute coronary syndromes?: Relationship of blood pressure and cardiovascular events in the PRavastatin OR atorVastatin Evaluation and Infection Therapy-Thrombolysis In Myocardial Infarction (PROVE IT-TIMI) 22 trial // Circulation. 2010; 122: 2142-2151.
324. Mancia G., Schumacher H., Redon J., Verdecchia P., Schmieder R., Jennings G., Yusoff K., Ryden L., Liu G.L., Teo K., Sleight P., Yusuf S. Blood pressure targets recommended by guidelines and incidence of cardiovascular and renal events in the Ongoing Telmisartan Alone and in Combination With Ramipril Global Endpoint Trial (ONTARGET) // Circulation. 2011; 124: 1727-1736.
325. Ovbiagele B., Diener H.C., Yusuf S., Martin R.H., Cotton D., Vinisko R., Donnan G.A., Bath P.M. Level of systolic blood pressure within the normal range and risk of recurrent stroke // JAMA. 2011; 306: 2137-2144.
326. Redon J., Mancia G., Sleight P., Schumacher H., Gao P., Pogue J., Fagard R., Verdecchia P., Weber M., Bohm M., Williams B., Yusoff K., Teo K., Yusuf S. Safety and efficacy of low blood pressures among patients with diabetes: subgroup analyses from the ONTARGET (ONgoing Telmisartan Alone and in combination with Ramipril Global Endpoint Trial) // J. Am. Coll. Cardiol. 2012; 59: 74-83.
327. Bangalore S., Kumar S., Lobach I., Messerli F.H. Blood pressure targets in subjects with type 2 diabetes mellitus/impaired fasting glucose: observations from traditional and bayesian random-effects meta-analyses of randomized trials // Circulation. 2011; 123: 2799-2810.
328. Verdecchia P., Staessen J.A., Angeli F., de Simone G., Achilli А., Ganau А., Mureddu G., Pede S., Maggioni A.P., Lucci D., Reboldi G. Usual versus tight control of systolic blood pressure in non-diabetic patients with hypertension (Cardio-Sis): an open-label randomised trial // Lancet. 2009; 374: 525-533.
329. Haller H., Ito S., Izzo J.L. Jr., Januszewicz А., Katayama S., Menne J., Mimran А., Rabelink T.J., Ritz E., Ruilope L.M., Rump L.C., Viberti G. ROADMAP Trial Investigators. Olmesartan for the delay or prevention of microalbuminuria in type 2 diabetes // N. Engl. J. Med. 2011; 364: 907-917.
330. Okin P.M., Devereux R.B., Jern S., Kjeldsen S.E., Julius S., Nieminen M.S., Snapinn S., Harris K.E., Aurup P., Edelman J.M., Dahlof B. Regression of electrocardiographic left ventricular hypertrophy by losartan versus atenolol: The Losartan Intervention for Endpoint reduction in Hypertension (LIFE) Study // Circulation. 2003; 108: 684-690.
331. Mann J.F., Schmieder R.E., McQueen M., Dyal L., Schumacher H., Pogue J., Wang X., Maggioni А., Budaj А., Chaithiraphan S., Dickstein K., Keltai M., Metsarinne K., Oto А., Parkhomenko А., Piegas L.S., Svendsen T.L., Teo K.K., Yusuf S. Renal outcomes with telmisartan, ramipril, or both, in people at high vascular risk (the ONTARGET study): a multicentre, randomised, double-blind, controlled trial // Lancet. 2008; 372: 547-553.
332. Zanchetti А., Mancia G. Longing for clinical excellence: a critical outlook into the NICE recommendations on hypertension management-is nice always good? // J. Hypertens. 2012; 30: 660-668.
333. Mancia G., Parati G., Bilo G., Gao P., Fagard R., Redon J., Czuriga I., Polak M., Ribeiro J.M., Sanchez R., Trimarco B., Verdecchia P., van Mieghem W., Teo K., Sleight P., Yusuf S. Ambulatory Blood Pressure Values in the Ongoing Telmisartan Alone and in Combination with Ramipril Global Endpoint Trial (ONTARGET) // Hypertension. 2012; 60: 1400-1406.
334. Staessen J.A., Byttebier G., Buntinx F., Celis H., O’Brien E.T., Fagard R. Antihypertensive treatment based on conventional or ambulatory blood pressure measurement. A randomized controlled trial. Ambulatory Blood Pressure Monitoring and Treatment of Hypertension Investigators // JAMA. 1997; 278: 1065-1072.
335. Staessen J.A., Den Hond E., Celis H., Fagard R., Keary L., Vandenhoven G., O’Brien E.T. Antihypertensive treatment based on blood pressure measurement at home or in the physician’s office: a randomized controlled trial // JAMA. 2004; 291: 955-964.
336. Verberk W.J., Kroon A.A., Lenders J.W., Kessels A.G., van Montfrans G.A., Smit A.J., van der Kuy P.H., Nelemans P.J., Rennenberg R.J., Grobbee D.E., Beltman F.W., Joore M.A., Brunenberg D.E., Dirksen C., Thien T., de Leeuw P.W. Self-measurement of blood pressure at home reduces the need for antihypertensive drugs: a randomized, controlled trial // Hypertension. 2007; 50: 1019-1025.
337. Elmer P.J., Obarzanek E., Vollmer W.M., Simons-Morton D., Stevens V.J., Young D.R., Lin P.H., Champagne C., Harsha D.W., Svetkey L.P., Ard J., Brantley P.J., Proschan M.A., Erlinger T.P., Appel L.J. Effects of comprehensive lifestyle modification on diet, weight, physical fitness, and blood pressure control: 18-month results of a randomized trial // Ann. Intern. Med. 2006; 144: 485-495.
338. Frisoli T.M., Schmieder R.E., Grodzicki T., Messerli F.H. Beyond salt: lifestyle modifications and blood pressure // Eur. Heart J. 2011; 32: 3081-3087.
339. Dickinson H.O., Mason J.M., Nicolson D.J., Campbell F., Beyer F.R., Cook J.V., Williams B., Ford G.A. Lifestyle interventions to reduce raised blood pressure: a systematic review of randomized controlled trials // J. Hypertens. 2006; 24: 215-233.
340. Groppelli А., Omboni S., Parati G., Mancia G. Blood pressure and heart rate response to repeated smoking before and after beta-blockade and selective alpha 1 inhibition // J. Hypertens. Suppl. 1990; 8: S35-40.
341. Groppelli А., Giorgi D.M., Omboni S., Parati G., Mancia G. Persistent blood pressure increase induced by heavy smoking // J. Hypertens. 1992; 10: 495-499.
342. Mann S.J., James G.D., Wang R.S., Pickering T.G. Elevation of ambulatory systolic blood pressure in hypertensive smokers. A case-control study // JAMA. 1991; 265: 2226-2228.
343. Guild S.J., McBryde F.D., Malpas S.C., Barrett C.J. High dietary salt and angiotensin II chronically increase renal sympathetic nerve activity: a direct telemetric study // Hypertension. 2012; 59: 614-620.
344. Pimenta E., Gaddam K.K., Oparil S., Aban I., Husain S., Dell’Italia L.J., Calhoun D.A. Effects of dietary sodium reduction on blood pressure in subjects with resistant hypertension: results from a randomized trial // Hypertension. 2009; 54: 475-481.
345. Graudal N.A., Hubeck-Graudal T., Jurgens G. Effects of low-sodium diet vs. high-sodium diet on blood pressure, renin, aldosterone, catecholamines, cholesterol, and triglyceride (Cochrane Review) // Am. J. Hypertens. 2012; 25: 1-15.
346. He F.J., MacGregor G.A. How far should salt intake be reduced? // Hypertension. 2003; 42: 1093-1099.
347. Bibbins-Domingo K., Chertow G.M., Coxson P.G., Moran А., Lightwood J.M., Pletcher M.J., Goldman L. Projected effect of dietary salt reductions on future cardiovascular disease // N. Engl. J. Med. 2010; 362: 590-599.
348. He F.J., MacGregor G.A. Salt reduction lowers cardiovascular risk: meta-analysis of outcome trials // Lancet. 2011; 378: 380-382.
349. Taylor R.S., Ashton K.E., Moxham T., Hooper L., Ebrahim S. Reduced dietary salt for the prevention of cardiovascular disease: a meta-analysis of randomized controlled trials (Cochrane review) // Am. J. Hypertens. 2011; 24: 843-853.
350. He F.J., Burnier M., Macgregor G.A. Nutrition in cardiovascular disease: salt in hypertension and heart failure // Eur. Heart J. 2011; 32: 3073-3080.
351. Cook N.R., Cutler J.A., Obarzanek E., Buring J.E., Rexrode K.M., Kumanyika S.K., Appel L.J., Whelton P.K. Long term effects of dietary sodium reduction on cardiovascular disease outcomes: observational follow-up of the trials of hypertension prevention (TOHP) // BMJ. 2007; 334: 885-888.
352. O’Donnell M.J., Mente А., Smyth А., Yusuf S. Salt intake and cardivascular disease: why are the data inconsistent? // Eur. Heart J. 2013; epub ahead of print.
353. Cobiac L.J., Vos T., Veerman J.L. Cost-effectiveness of interventions to reduce dietary salt intake // Heart. 2010; 96: 1920-1925.
354. Puddey I.B., Beilin L.J., Vandongen R. Regular alcohol use raises blood pressure in treated hypertensive subjects. A randomised controlled trial // Lancet. 1987; 1: 647-651.
355. Cushman W.C., Cutler J.A., Hanna E., Bingham S.F., Follmann D., Harford T., Dubbert P., Allender P.S., Dufour M., Collins J.F., Walsh S.M., Kirk G.F., Burg M., Felicetta J.V., Hamilton B.P., Katz L.A., Perry H.M. Jr., Willenbring M.L., Lakshman R., Hamburger R.J. Prevention and Treatment of Hypertension Study (PATHS): effects of an alcohol treatment program on blood pressure // Arch. Intern. Med. 1998; 158: 1197-1207.
356. Mente А., de Koning L., Shannon H.S., Anand S.S. A systematic review of the evidence supporting a causal link between dietary factors and coronary heart disease // Arch. Intern. Med. 2009; 169: 659-669.
357. Sofi F., Abbate R., Gensini G.F., Casini A. Accruing evidence on benefits of adherence to the Mediterranean diet on health: an updated systematic review and meta-analysis // Am. J. Clin. Nutr. 2010; 92: 1189-1196.
358. Estruch R., Ros E., Salas-Salvado J., Covas M.I., Corella D., Aros F., Gomez-Gracia E., Ruiz-Gutierrez V., Fiol M., Lapetra J., Lamuela-Raventos R.M., Serra-Majem L., Pinto X., Basora J., Munoz M.A., Sorli J.V., Martinez J.A., Martinez-Gonzalez M.A.; the PREDIMED Study Investigators. Primary Prevention of Cardiovascular Disease with a Mediterranean Diet // N. Eng. J. Med. 2013; 368: 1279-1290.
359. Rivas M., Garay R.P., Escanero J.F., Cia P. Jr., Cia P., Alda J.O. Soy milk lowers blood pressure in men and women with mild to moderate essential hypertension // J. Nutr. 2002; 132: 1900-1902.
360. Blumenthal J.A., Babyak M.A., Hinderliter А., Watkins L.L., Craighead L., Lin P.H., Caccia C., Johnson J., Waugh R., Sherwood A. Effects of the DASH diet alone and in combination with exercise and weight loss on blood pressure and cardiovascular biomarkers in men and women with high blood pressure: the ENCORE study // Arch. Intern. Med. 2010; 170: 126-135.
361. Stessen M., Kuhle C., Hensrad D., Erwin P.J., Murad M.H. The effect of coffee consumption on blood pressure and the development of hypertension: a systematic review and meta-analysis // J. Hypertens. 2012; 30; 2245-2254
362. Romero R., Bonet J., de la Sierra А., Aguilera M.T. Undiagnosed obesity in hypertension: clinical and therapeutic implications // Blood Press. 2007; 16: 347-353.
363. Neter J.E., Stam B.E., Kok F.J., Grobbee D.E., Geleijnse J.M. Influence of weight reduction on blood pressure: a meta-analysis of randomized controlled trials // Hypertension. 2003; 42: 878-884.
364. Prospective Studies Collaboration. Body-mass index and cause-specific mortality in 900,000 adults: collaborative analyses of 57 prospective studies // Lancet. 2009; 373: 1083: 1096.
365. Flegal K.M., Kit B.K., Orpana H., Graubard B.I. Association of all-cause mortality with overweight and obesity using standard body mass index categories. A systematic review and meta-analysis // JAMA. 2013; 309: 71-82.
366. Shaw K., Gennat H., O’Rourke P., Del Mar C. Exercise for overweight or obesity // Cochrane Database Syst. Rev. 2006: CD003817.
367. Norris S.L., Zhang X., Avenell А., Gregg E., Schmid C.H., Lau J. Long-term non-pharmacological weight loss interventions for adults with prediabetes // Cochrane Database Syst. Rev. 2005: CD005270.
368. Jordan J., Yumuk V., Schlaich M., Nilsson P.M., Zahorska-Markiewicz B., Grassi G., Schmieder R.E., Engeli S., Finer N. Joint statement of the European Association for the Study of Obesity and the European Society of Hypertension: obesity and difficult to treat arterial hypertension // J. Hypertens. 2012; 30: 1047-1055.
369. Cornelissen V.A., Fagard R.H. Effects of endurance training on blood pressure, blood pressure-regulating mechanisms, and cardiovascular risk factors // Hypertension. 2005; 46: 667-675.
370. Leitzmann M.F., Park Y., Blair А., Ballard-Barbash R., Mouw T., Hollenbeck A.R., Schatzkin A. Physical activity recommendations and decreased risk of mortality // Arch. Intern. Med. 2007; 167: 2453-2460.
371. Rossi А., Dikareva А., Bacon S.L., Daskalopoulou S.S. The impact of physical activity on mortality in patients with high blood pressure: a systematic review // J. Hypertens. 2012; 30: 1277-1288.
372. Fagard R.H. Physical activity, fitness and mortality // J. Hypertens. 2012; 30: 1310-1312.
373. Fagard R.H. Exercise therapy in hypertensive cardiovascular disease // Prog. Cardiovasc. Dis. 2011; 53: 404-411.
374. Molmen-Hansen H.E., Stolen T., Tjonna A.E., Aamot I.L., Ekeberg I.S., Tyldum G.A., Wisloff U., Ingul C.B., Stoylen A. Aerobic interval training reduces blood pressure and improves myocardial function in hypertensive patients // Eur. J. Prev. Cardiol. 2012; 19: 151-160.
375. Cornelissen V.A., Fagard R.H., Coeckelberghs E., Vanhees L. Impact of resistance training on blood pressure and other cardiovascular risk factors: a meta-analysis of randomized, controlled trials // Hypertension. 2011; 58: 950-958.
376. Vanhees L., Geladas N., Hansen D., Kouidi E., Niebauer J., Reiner Z., Cornelissen V., Adamopoulos S., Prescott E., Borjesson M., Bjarnason-Wehrens B., Bjornstad H.H., Cohen-Solal А., Conraads V., Corrado D., De Sutter J., Doherty P., Doyle F., Dugmore D., Ellingsen O., Fagard R., Giada F., Gielen S., Hager А., Halle M., Heidbuchel H., Jegier А., Mazic S., McGee H., Mellwig K.P., Mendes M., Mezzani А., Pattyn N., Pelliccia А., Piepoli M., Rauch B., Schmidt-Trucksass А., Takken T., van Buuren F., Vanuzzo D. Importance of characteristics and modalities of physical activity and exercise in the management of cardiovascular health in individuals with cardiovascular risk factors: recommendations from the EACPR. Part II // Eur. J. Prev. Cardiol. 2012; 19: 1005-1033.
377. Huisman M., Kunst A.E., Mackenbach J.P. Inequalities in the prevalence of smoking in the European Union: comparing education and income // Prev. Med. 2005; 40: 756-764.
378. Yarlioglues M., Kaya M.G., Ardic I., Calapkorur B., Dogdu O., Akpek M., Ozdogru M., Kalay N., Dogan А., Ozdogru I., Oguzhan A. Acute effects of passive smoking on blood pressure and heart rate in healthy females // Blood Press. Monit. 2010; 15: 251-256.
379. Grassi G., Seravalle G., Calhoun D.A., Bolla G.B., Giannattasio C., Marabini M., Del Bo А., Mancia G. Mechanisms responsible for sympathetic activation by cigarette smoking in humans // Circulation. 1994; 90: 248-253.
380. Narkiewicz K., van de Borne P.J., Hausberg M., Cooley R.L., Winniford M.D., Davison D.E., Somers V.K. Cigarette smoking increases sympathetic outflow in humans // Circulation. 1998; 98: 528-534.
381. Mancia G., Groppelli А., Di Rienzo M., Castiglioni P., Parati G. Smoking impairs baroreflex sensitivity in humans // Am. J. Physiol. 1997; 273: H1555-1560.
382. Bang L.E., Buttenschon L., Kristensen K.S., Svendsen T.L. Do we undertreat hypertensive smokers? A comparison between smoking and non-smoking hypertensives // Blood Press. Monit. 2000; 5: 271-274. 3
83. Primatesta P., Falaschetti E., Gupta S., Marmot M.G., Poulter N.R. Association between smoking and blood pressure: evidence from the health survey for England // Hypertension. 2001; 37: 187-193.
384. Doll R., Peto R., Wheatley K., Gray R., Sutherland I. Mortality in relation to smoking: 40 years’ observations on male British doctors // BMJ. 1994; 309: 901-911.
385. Rosenberg L., Kaufman D.W., Helmrich S.P., Shapiro S. The risk of myocardial infarction after quitting smoking in men under 55 years of age // N. Engl. J. Med. 1985; 313: 1511-1514.
386. Manson J.E., Tosteson H., Ridker P.M., Satterfield S., Hebert P., O’Connor G.T., Buring J.E., Hennekens C.H. The primary prevention of myocardial infarction // N. Engl. J. Med. 1992; 326: 1406-1416.
387. Lancaster T., Stead L. Physician advice for smoking cessation // Cochrane Database Syst. Rev. 2004: CD000165.
388. Cahill K., Stead L.F., Lancaster T. Nicotine receptor partial agonists for smoking cessation // Cochrane Database Syst. Rev. 2010: CD006103.
389 Hughes J.R., Stead L.F., Lancaster T. Antidepressants for smoking cessation // Cochrane Database Syst. Rev. 2007: CD000031.
390. Hajek P., Stead L.F., West R., Jarvis M., Lancaster T. Relapse prevention interventions for smoking cessation // Cochrane Database Syst. Rev. 2009: CD003999.
391. Psaty B.M., Lumley T., Furberg C.D., Schellenbaum G., Pahor M., Alderman M.H., Weiss N.S. Health outcomes associated with various antihypertensive therapies used as first-line agents: a network metaanalysis // JAMA. 2003; 289: 2534-2544.
392. Costanzo P., Perrone-Filardi P., Petretta M., Marciano C., Vassallo E., Gargiulo P., Paolillo S., Petretta А., Chiariello M. Calcium channel blockers and cardiovascular outcomes: a meta-analysis of 175,634 patients // J. Hypertens. 2009; 27: 1136-1151.
393. Van Vark L.C., Bertrand M., Akkerhuis K.M., Brugts J.J., Fox K., Mourad J.J., Boersma E. Angiotensin-converting enzyme inhibitors reduce mortality in hypertension: a meta-analysis of randomized clinical trials of renin-angiotensin-aldosterone system inhibitors involving 158,998 patients // Eur. Heart J. 2012; 33: 2088-2097.
394. Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of different blood pressure-lowering regimens on major cardiovascular events in individuals with and without diabetes mellitus: results of prospectively designed overviews of randomized trials // Arch. Intern. Med. 2005; 165: 1410-1419.
395. Turnbull F. Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of different blood-pressure-lowering regimens on major cardiovascular events: results of prospectively-designed overviews of randomised trials // Lancet. 2003; 362: 1527-1535.
396. Wiyonge C.S., Bradley H.A., Volmink J., Mayosi B.M., Mbenin А., Opie L.H. // Cochrane Database Syst. Rev. 2012, Nov 14, 11: CD002003.
397. Bradley H.A., Wiyonge C.S., Volmink V.A., Mayosi B.M., Opie L.H. How strong is the evidence for use of beta-blockers as 1st line therapy for hypertension? // J. Hypertens. 2006; 24: 231-2141.
398. Williams B., Lacy P.S., Thom S.M., Cruickshank K., Stanton А., Collier D., Hughes A.D., Thurston H., O’Rourke M. Differential impact of blood pressure-lowering drugs on central aortic pressure and clinical outcomes: principal results of the Conduit Artery Function Evaluation (CAFE) study // Circulation. 2006; 113: 1213-1225.
399. Boutouyrie P., Achouba А., Trunet P., Laurent S. Amlodipine-valsartan combination decreases central systolic blood pressure more effectively than the amlodipine-atenolol combination: the EXPLOR study // Hypertension. 2010; 55: 1314-1322.
400. Silvestri А., Galetta P., Cerquetani E., Marazzi G., Patrizi R., Fini M., Rosano G.M. Report of erectile dysfunction after therapy with beta-blockers is related to patient knowledge of side effects and isi reversed by placebo // Eur. Heart J. 2003; 24: 1928-1932.
401. Sharma A.M., Pischon T., Hardt S., Kruz I., Luft F.C. Hypothesis: Beta-adrenergic receptor blockers and weight gain: A systematic analysis // Hypertension. 2001; 37: 250-254.
402. Elliott W.J., Meyer P.M. Incident diabetes in clinical trials of antihypertensive drugs: a network metaanalysis // Lancet. 2007; 369: 201-207.
403. Zanchetti А., Hennig M., Baurecht H., Tang R., Cuspidi C., Carugo S., Mancia G. Prevalence and incidence of the metabolic syndrome in the European Lacidipine Study on Atherosclerosis (ELSA) and its relation with carotid intima-media thickness // J. Hypertens. 2007; 25: 2463-2470.
404. Boutouyrie P., Bussy C., Hayoz D., Hengstler J., Dartois N., Laloux B., Brunner H., Laurent S. Local pulse pressure and regression of arterial wall hypertrophy during long-term antihypertensive treatment // Circulation. 2000; 101: 2601-2606.
405. Dhakam Z., Yasmin, McEniery C.M., Burton T., Brown M.J., Wilkinson I.B. A comparison of atenolol and nebivolol in isolated systolic hypertension // J. Hypertens. 2008; 26: 351-356.
406 Kampus P., Serg M., Kals J., Zagura M., Muda P., Karu K., Zilmer M., Eha J. Differential effects of nebivolol and metoprolol on central aortic pressure and left ventricular wall thickness // Hypertension. 2011; 57: 1122-1128.
407. Bakris G.L., Fonseca V., Katholi R.E., McGill J.B., Messerli F.H., Phillips R.A., Raskin P., Wright J.T. Jr., Oakes R., Lukas M.A., Anderson K.M., Bell D.S. Metabolic effects of carvedilol vs metoprolol in patients with type 2 diabetes mellitus and hypertension: a randomized controlled trial // JAMA. 2004; 292: 2227-2236.
408. Celik T., Iyisoy А., Kursaklioglu H., Kardesoglu E., Kilic S., Turhan H., Yilmaz M.I., Ozcan O., Yaman H., Isik Fici F. Comparative effects of nebivolol and metoprolol on oxidative stress, insulin resistance, plasma adiponectin and soluble P-selectin levels in hypertensive patients // J. Hypertens. 2006; 24: 591-596.
409. Stears A.J., Woods S.H., Watts M.M., Burton T.J., Graggaber J., Mir F.A., Brown M.J. A double-blind, placebo-controlled, crossover trial comparing the effects of amiloride and hydrochlorothiazide on glucose tolerance in patients with essential hypertension // Hypertension. 2012; 59: 934-942.
410. Rutten F.H., Zuithoff N.P., Halk F., Grobbee D.E., Hoes A.W. Beta-Blockers may reduce mortality and risk of Exacerbations in patients with chronic obstructive pulmonary disease // Arch. Int. Med. 2010; 170: 880-887.
411. McMurray J.J., Adamopoulos S., Anker S.D., Auricchio А., Bohm M., Dickstein K., Falk V., Filippatos G., Fonseca C., Gomez-Sanchez M.A., Jaarsma T., Kober L., Lip G.Y., Maggioni A.P., Parkhomenko А., Pieske B.M., Popescu B.A., Ronnevik P.K., Rutten F.H., Schwitter J., Seferovic P., Stepinska J., Trindade P.T., Voors A.A., Zannad Zeiher А. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC // Eur. Heart J. 2012; 33: 1787-1847.
412. Report of the Joint National Committee on Detection, Evaluation, and Treatment of High Blood Pressure. A cooperative study // JAMA. 1977; 237: 255-261.
413. Arterial hypertension. Report of a WHO expert committee // World Health Organ. Tech. Rep. Ser. 1978: 756.
414. Jamerson K., Weber M.A., Bakris G.L., Dahlof B., Pitt B., Shi V., Hester А., Gupte J., Gatlin M., Velazquez E.J. Benazepril plus amlodipine or hydrochlorothiazide for hypertension in high-risk patients // N. Engl. J. Med. 2008; 359: 2417-2428.
415. Zanchetti A. Hypertension meta-analyses: first rank evidence or second hanod information? // Nat. Rev. Cardiol. 2011; 14: 249-251.
416. Messerli F.H., Makani H., Benjo А., Romero J., Alviar C., Bangalore S. Antihypertensive efficacy of hydrochlorothiazide as evaluated by ambulatory blood pressure monitoring. A meta-analysed of randomized trials // J. Am. Coll. Cardiol. 2011; 57: 590-600.
417. Roush G.C., Halford T.R., Guddati A.K. Chlortalidone compared with hydrochlorothiazide in reducing cardiovascular events: systematic review and network meta-analyses // Hypertension. 2012; 59: 1110-1117
418. Dorsch M.P., Gillespie B.W., Erickson S.R., Bleske B.E., Weder A.B. Chlortalidone reduces cardiovascular events compared with hydrochlorothiazide: a retrospective cohort analysis // Hypertension. 2011; 57: 689-694.
419. Pitt B., Zannad F., Remme W.J., Cody R., Castaigne А., Perez А., Palensky J., Wittes J. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. Randomized Aldactone Evaluation Study Investigators // N. Engl. J. Med. 1999; 341: 709-717.
420. Zannad F., McMurray J.J., Krum H., van Veldhuisen D.J., Swedberg K., Shi H., Vincent J., Pocock S.J., Pitt B. EMPHASIS-HF Study Group. Eplerenone in patients with systolic heart failure and mild symptoms // N. Engl. J. Med. 2011; 364: 11-21.
421. Verdecchia P., Reboldi G., Angeli F., Gattobigio R., Bentivoglio M., Thijs L., Staessen J.A., Porcellati C. Angiotensin-Converting Enzyme Inhibitors and Calcium Channel Blockers for Coronary Heart Disease and Stroke Prevention // Hypertension. 2005; 46: 386-392.
422. Zanchetti А. Calcium channel blockers in hypertension // Hypertension, a companion to Braunwald Heart Disease / Ed. by Black H.R., Elliott W.J. — Elsevier, 2012. — Chapt. 22. — 204-218.
423. Dalhof B., Sever P.S., Poulter N.R., Wedel H., Beevers D.G., Caulfield M., Collins R., Kjeldsen S.E., Kristinsson А., McInnes G.T., Mehlsen J., Neminen M., O’Brien E., Ostergren J. Prevention of cardiovascular events with an antihypertensive regimen of amlodipine adding perindopril as required versus atenolol adding bendroflumethiazide as required in the Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure Lowering Arm (ASCOT_BPLA) a multicenter randomised controlled trial // Lancet. 2005; 366: 895-906.
424. Strauss M.H., Hall A.S. Do angiotensin receptor blockers increase the risk of myocardial infarction? Angiotensin Receptor Blockers May increase risk of Myocardial Infarction: Unraveling the ARB-MI Paradox // Circulation. 2006; 114: 838-854.
425. Sipahi I., Debanne S.M., Rowland D.Y., Simon D.I., Fang J.C. Angiotensin-receptor blockade and risk of cancer: meta-analysis of randomised controlled trials // The lancet oncology. 2010; 11: 627-636.
426. ARB Trialists collaboration. Effects of telmisartan, irbesartan, valsartan, candesartan, and losartan on cancers in 15 trials enrolling 138,769 individuals // J. Hypertens. 2011; 29: 623-635.
427. Volpe M., Azizi M., Danser A.H., Nguyen G., Ruilope L.M. Twisting arms to angiotensin receptor blockers/antagonists: the turn of cancer // Eur. Heart J. 2011; 32: 19-22.
428. Gradman A.H., Schmieder R.E., Lins R.L., Nussberger J., Chiang Y., Bedigian M.P. Aliskiren, a novel orally effective renin inhibitor, provides dose-dependent antihypertensive efficacy and placebo-like tolerability in hypertensive patients // Circulation. 2005; 111: 1012-1018.
429. O’Brien E., Barton J., Nussberger J., Mulcahy D., Jensen C., Dicker P., Stanton A. Aliskiren reduces blood pressure and suppresses plasma renin activity in combination with a thiazide diuretic, an angiotensin-converting enzyme inhibitor, or an angiotensin receptor blocker // Hypertension. 2007; 49: 276-284.
430 Littlejohn T.W., 3rd, Trenkwalder P., Hollanders G., Zhao Y., Liao W. Long-term safety, tolerability and efficacy of combination therapy with aliskiren and amlodipine in patients with hypertension // Curr. Med. Res. Opin. 2009; 25: 951-959.
431. Parving H.H., Persson F., Lewis J.B., Lewis E.J., Hollenberg N.K. Aliskiren combined with losartan in type 2 diabetes and nephropathy // N. Engl. J. Med. 2008; 358: 2433-2446.
432. Seed А., Gardner R., McMurray J., Hillier C., Murdoch D., MacFadyen R., Bobillier А., Mann J., McDonagh T. Neurohumoral effects of the new orally active renin inhibitor, aliskiren, in chronic heart failure // Eur. J. Heart Fail. 2007; 9: 1120-1127.
433. Gheorghiade M., Bohm M., Greene S.J., Fonarow G.C., Lewis E.F., Zannad F., Solomon S.D., Baschiera F., Botha J., Hua T.A., Gimpelewicz C.R., Jaumon X., Lesogor А., Maggioni A.P., for the ASTRONAUT Investigators and Coordinators. Effect of Aliskiren on Postdischarge Mortality and Heart Failure Readmissions Among Patients Hospitalized for Heart Failure. The ASTRONAUT Randomized Trial // JAMA. 2013; 309: 1125-1135.
434. Parving H.H., Brenner B.M., McMurray J.J.V., de Zeeuw D., Haffer S.M., Solomon S.D. Cardiorenal and 4129 points in a trial of aliskiren for type 2 diabetes // N. Engl. J. Med. 2012,367,2204-2213.
435. Rothwell P.M., Howard S.C., Dolan E., O’Brien E., Dobson J.E., Dahlof B., Sever P.S., Poulter N.R. Prognostic significance of visit-to-visit variability, maximum systolic blood pressure, and episodic hypertension // Lancet. 2010; 375: 895-905.
436. Mancia G., Messerli F., Bakris G., Zhou Q., Champion А., Pepine C.J. Blood pressure control and improved cardiovascular outcomes in the International Verapamil SR-Trandolapril Study // Hypertension. 2007; 50: 299-305.
437. Mancia G., Facchetti R., Parati G., Zanchetti A. Visit-to-Visit Blood Pressure Variability, Carotid Atherosclerosis, and Cardiovascular Events in the European Lacidipine Study on Atherosclerosis // Circulation. 2012; 126: 569-578.
438. Rothwell P.M., Howard S.C., Dolan E., O’Brien E., Dobson J.E., Dahlof B., Poulter N.R., Sever P.S. Effects of beta blockers and calcium-channel blockers on within-individual variability in blood pressure and risk of stroke // Lancet neurology. 2010; 9: 469-480.
439. Webb A.J., Fischer U., Mehta Z., Rothwell P.M. Effects of antihypertensive-drug class on interindividual variation in blood pressure and risk of stroke: a systematic review and meta-analysis // Lancet. 2010; 375: 906-915.
440. Webb A.J., Rothwell P.M. Effect of dose and combination of antihypertensives on interindividual blood pressure variability: a systematic review // Stroke. 2011; 42: 2860-2865.
441. Mancia G., Facchetti R., Parati G., Zanchetti A. Visit-to-visit blood pressure variability in the European Lacidipine Study on Atherosclerosis: methodological aspects and effects of antihypertensive treatment // J. Hypertens. 2012; 30: 1241-1251.
442. Zanchetti A. Wars, war games, and dead bodies on the battlefield: variations on the theme of blood pressure variability // Stroke. 2011; 42: 2722-2724.
443. Mancia G., Zanchetti A. Choice of antihypertensive drugs in the European Society of Hypertension-European Society of Cardiology guidelines: specific indications rather than ranking for general usage // J. Hypertens. 2008; 26: 164-168.
444. Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of different regimens to lower blood pressure on major cardiovascular events in older and younger adults: meta-analysis of randomised trials // BMJ. 2008; 336: 1121-1123.
445. Blood Pressure Lowering Treatment Trialists’ Collaboration. Do men and women respond differently to blood pressure-lowering treatment? Results of prospectively designed overviews of randomized trials // Eur. Heart J. 2008; 29: 2669-2680.
446. Wald D.S., Law M., Morris J.K., Bestwick J.P., Wald N.J. Combination therapy versus monotherapy in reducing blood pressure: meta-analysis on 11,000 participants from 42 trials // Am. J. Med. 2009; 122: 290-300.
447. Corrao G., Parodi А., Zambon А., Heiman F., Filippi А., Cricelli C., Merlino L., Mancia G. Reduced discontinuation of antihypertensive treatment by two-drug combination as first step. Evidence from daily life practice // J. Hypertens. 2010; 28: 1584-1590.
448. ALLHAT officers and coordinators for the ALLHAT Collaborative Research Group. Major outcomes in high-risk hypertensive patients randomized to angiotensin-converting enzyme inhibitor or calcium channel blocker vs diuretic: The Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT) // JAMA. 2002; 288: 2981-2997.
449. SHEP Cooperative Research Group. Prevention of stroke by antihypertensive drug treatment in older persons with isolated systolic hypertension. Final results of the Systolic Hypertension in the Elderly Program (SHEP) // JAMA. 1991; 265: 3255-3264.
450. Lithell H., Hansson L., Skoog I., Elmfeldt D., Hofman А., Olofsson B., Trenkwalder P., Zanchetti A. The Study on Cognition and Prognosis in the Elderly (SCOPE): principal results of a randomized double-blind intervention trial // J. Hypertens. 2003; 21: 875-886.
451. Staessen J.A., Fagard R., Thijs L., Celis H., Arabidze G.G., Birkenhager W.H., Bulpitt C.J., de Leeuw P.W., Dollery C.T., Fletcher A.E., Forette F., Leonetti G., Nachev C., O’Brien E.T., Rosenfeld J., Rodicio J.L., Tuomilehto J., Zanchetti A. Randomised double-blind comparison of placebo and active treatment for older patients with isolated systolic hypertension. The Systolic Hypertension in Europe (Syst-Eur) Trial Investigators // Lancet. 1997; 350: 757-764.
452. Liu L., Wang J.G., Gong L., Liu G., Staessen J.A. Comparison of active treatment and placebo in older Chinese patients with isolated systolic hypertension. Systolic Hypertension in China (Syst-China) Collaborative Group // J. Hypertens. 1998; 16: 1823-1829.
453. Coope J., Warrender T.S. Randomised trial of treatment of hypertension in elderly patients in primary care // Br. Med. J. (Clin. Res. Ed.). 1986; 293: 1145-1151.
454. Dahlof B., Lindholm L.H., Hansson L., Schersten B., Ekbom T., Wester P.O. Morbidity and mortality in the Swedish Trial in Old Patients with Hypertension (STOP-Hypertension) // Lancet. 1991; 338: 1281-1285.
455. Hansson L., Lindholm L.H., Niskanen L., Lanke J., Hedner T., Niklason А., Luomanmaki K., Dahlof B., de Faire U., Morlin C., Karlberg B.E., Wester P.O., Bjorck J.E. Effect of angiotensin-converting-enzyme inhibition compared with conventional therapy on cardiovascular morbidity and mortality in hypertension: the Captopril Prevention Project (CAPPP) randomised trial // Lancet. 1999; 353: 611-616.
456. Julius S., Kjeldsen S.E., Weber M., Brunner H.R., Ekman S., Hansson L., Hua T., Laragh J., McInnes G.T., Mitchell L., Plat F., Schrok А., Smith B., Zanchetti A. VALUE trial group.Outcomes inhypertensive patients at high cardiovascular risk treated with regimens based on valsartan or amlodipine: the VALUE randomised trial // Lancet. 2004; 363: 2022-2031.
457. Dahlof B., Devereux R.B., Kjeldsen S.E., Julius S., Beevers G., de Faire U., Fyhrquist F., Ibsen H., Kristiansson K., Lederballe-Pedersen O., Lindholm L.H., Nieminen M.S., Omvik P., Oparil S., Wedel H. LIFE Study Group. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoint reduction in hypertension study (LIFE): a randomised trial against atenolol // Lancet. 2002; 359: 995-1003.
458. Black H.R., Elliott W.J., Grandits G., Grambsch P., Lucente T., White W.B., Neaton J.D., Grimm R.H. Jr, Hansson L., Lacourciere Y., Muller J., Sleight P., Weber M.A., Williams G., Wittes J., Zanchetti А., Anders R.J. VALUE Trial group. Principal results of the Controlled Onset Verapamil Investigation of Cardiovascular End Points (CONVINCE) trial // JAMA. 2003; 289: 2073-2082.
459. Pepine C.J., Handberg E.M., Cooper-DeHoff R.M., Marks R.G., Kowey P., Messerli F.H., Mancia G., Cangiano J.L., Garcia-Barreto D., Keltai M., ERdine S., Bristol H.A., Kolb H.R., Bakris G.L., Cohen J.D., Parmley W.W. INVEST investigators. A calcium antagonist vsd a non-calcium antagonist hypertension treatment strategy for patients with coronary artery disease. The International Verapamil-Trandolapril Study (INVEST): a randomized controlled trial // JAMA. 2003; 290: 2805-2816.
460. Hansson L., Lindholm L.H., Ekbom T., Dahlof B., Lanke J., Schersten B., Wester P.O., Hedner T., de Faire U. Randomised trial of old and new antihypertensive drugs in elderly patients: cardiovascular mortality and morbidity the Swedish Trial in Old Patients with Hypertension-2 study // Lancet. 1999; 354: 1751-1756.
461. Hansson L., Hedner T., Lund-Johansen P., Kjeldsen S.E., Lindholm L.H., Sylversten J.O., Lanke J., de Faire U., Dalhof B., Karlberg B.E. Randomised trial of effects of calcium antagonists compared with diuretics and beta-blockers on cardiovascular morbidity and mortality in hypertension: the Nordic Diltiazem (NORDIL) study // Lancet. 2000; 356: 359-365.
462. Mancia G., Grassi G., Zanchetti A. New-onset diabetes and antihypertensive drugs // J. Hypertens. 2006; 24: 3-10.
463. ONTARGET Investigators. Telmisartan, ramipril, or both in patients at high risk for vascular events // N. Engl. J. Med. 2008; 358: 1547-1559.
464. Matsui Y., Eguchi K., O’Rourke M.F., Ishikawa J., Miyashita H., Shimada K., Kario K. Differential effects between a calcium channel blocker and a diuretic when used in combination with angiotensin II receptor blocker on central aortic pressure in hypertensive patients // Hypertension. 2009; 54: 716-723.
465. Gupta A.K., Arshad S., Poulter N.R. Compliance, safety, and effectiveness of fixed-dose combinations of antihypertensive agents: a meta-analysis // Hypertension. 2010; 55: 399-407.
466. Claxton A.J., Cramer J., Pierce C. A systematic review of the association between dose regimens and medication compliance // Clin. Ther. 2001; 23: 1296-1310.
467. Indian Polycap Study (TIPS). Yusuf S., Pais P., Afzai R., Zavier D., Teo K., Eikelboom J., Sigamani А., Mohan V., Gupta R., Thomas N. Effects of a polypill (Polycap) ono risk factors in middle-aged individuals without cardiovascular disease (TIPS): a phase II, double blind, randomised trial // Lancet. 2009; 373: 1341-1351.
468. Fagard R.H., Staessen J.A., Thijs L., Gasowski J., Bulpitt C.J., Clement D., de Leeuw P.W., Dobovisek J., Jaaskivi M., Leonetti G., O’Brien E., Palatini P., Parati G., Rodicio J.L., Vanhanen H., Webster J. Response to antihypertensive therapy in older patients with sustained and nonsustained systolic hypertension. Systolic Hypertension in Europe (Syst-Eur) Trial Investigators // Circulation. 2000; 102: 1139-1144.
469. Bjorklund K., Lind L., Zethelius B., Andren B., Lithell H. Isolated ambulatory hypertension predicts cardiovascular morbidity in elderly men // Circulation. 2003; 107: 1297-1302.
470. Amery А., Birkenhager W., Brixko P., Bulpitt C., Clement D., Deruyttere M., De Schaepdryver А., Dollery C., Fagard R., Forette F. et al. Mortality and morbidity results from the European Working Party on High Blood Pressure in the Elderly trial // Lancet. 1985; 1: 1349-1354.
471. Medical Research Council trial of treatment of hypertension in older adults: principal results. MRC Working Party // BMJ. 1992; 304: 405-412.
472. Sundstrom J., Neovius M., Tynelius P., Rasmussen F. Association of blood pressure in late adolescence with subsequent mortality: cohort study of Swedish male conscripts // BMJ. 2011; 342: d643.
473. Melloni C., Berger J.S., Wang T.Y., Gunes F., Stebbins А., Pieper K.S., Dolor R.J., Douglas P.S., Mark D.B., Newby L.K. Representation of women in randomized clinical trials of cardiovascular disease prevention // Cardiovasc. Quality Outcomes. 2010; 3: 135-142.
474. Blauwet L.A., Hayes S.N., McManus D., Redberg R.F., Walsh M.N. Low rate of sex-specific result reporting in cardiovascular trials // Mayo Clin. Proc. 2007; 82: 166-170.
475. Gueyffier F., Boutitie F., Boissel J.P., Pocock S., Coope J., Cutler J., Ekbom T., Fagard R., Friedman L., Perry M., Prineas R., Schron E. Effect of antihypertensive drug treatment on cardiovascular outcomes in women and men. A meta-analysis of individual patient data from randomized, controlled trials. The INDANA Investigators // Ann. Intern. Med. 1997; 126: 761-767.
476. Dong W., Colhoun H.M., Poulter N.R. Blood pressure in women using oral contraceptives: results from the Health Survey for England 1994 // J. Hypertens. 1997; 15: 1063-1068.
477. Chasan-Taber L., Willett W.C., Manson J.E., Spiegelman D., Hunter D.J., Curhan G., Colditz G.A., Stampfer M.J. Prospective study of oral contraceptives and hypertension among women in the United States // Circulation. 1996; 94: 483-489.
478. Atthobari J., Gansevoort R.T., Visser S.T., de Jong P.E., de Jong-van den Berg L.T. The impact of hormonal contraceptives on blood pressure, urinary albumin excretion and glomerular filtration rate // Br. J. Clin. Pharmacol. 2007; 63: 224-231.
479. Oelkers W.H. Drospirenone in combination with estrogens: for contraception and hormone replacement therapy // Climacteric. 2005; 8, Suppl. 3: 19-27.
480. Martinez F., Ramirez I., Perez-Campos E., Latorre K., Lete I. Venous and pulmonary thromboembolism and combined hormonal contraceptives. Systematic review and meta-analysis // Eur. J. Contracept. Reprod. Health Care. 2012; 17: 7-29.
481. Stampfer M.J., Colditz G.A., Willett W.C., Speizer F.E., Hennekens C.H. A prospective study of moderate alcohol consumption and the risk of coronary disease and stroke in women // N. Engl. J. Med. 1988; 319: 267-273.
482. Dunn N., Thorogood M., Faragher B., de Caestecker L., MacDonald T.M., McCollum C., Thomas S., Mann R. Oral contraceptives and myocardial infarction: results of the MICA case-control study // BMJ. 1999; 318: 1579-1583.
483. Tanis B.C., van den Bosch M.A., Kemmeren J.M., Cats V.M., Helmerhorst F.M,. Algra А., van der Graaf Y., Rosendaal F.R. Oral contraceptives and the risk of myocardial infarction // N. Engl. J. Med. 2001; 345: 1787-1793.
484. Margolis K.L., Adami H.O., Luo J., Ye W., Weiderpass E. A prospective study of oral contraceptive use and risk of myocardial infarction among Swedish women // Fertility and sterility. 2007; 88: 310-316.
485. Chakhtoura Z., Canonico M., Gompel А., Scarabin P.Y., Plu-Bureau G. Progestogen-only contraceptives and the risk of acute myocardial infarction: a meta-analysis // J. Clin. Endocrinol. Metab. 2011; 96: 1169-1174.
486. Gillum L.A., Mamidipudi S.K., Johnston S.C. Ischemic stroke risk with oral contraceptives: A metaanalysis // JAMA. 2000; 284: 72-78.
487. Chan W.S., Ray J., Wai E.K., Ginsburg S., Hannah M.E., Corey P.N., Ginsberg J.S. Risk of stroke in women exposed to low-dose oral contraceptives: a critical evaluation of the evidence // Arch. Intern. Med. 2004; 164: 741-747.
488. Baillargeon J.P., McClish D.K., Essah P.A., Nestler J.E. Association between the current use of low-dose oral contraceptives and cardiovascular arterial disease: a meta-analysis // J. Clin. Endocrinol. Metab. 2005; 90: 3863-3870.
489. Gronich N., Lavi I., Rennert G. Higher risk of venous thrombosis associated with drospirenone-containing oral contraceptives: a population-based cohort study // CMAJ. 2011; 183: E1319-1325.
490 Lidegaard O., Nielsen L.H., Skovlund C.W., Lokkegaard E. Venous thrombosis in users of non-oral hormonal contraception: follow-up study, Denmark 2001-10 // BMJ. 2012; 344: e2990.doi: 10.1136/bmj
491. Shufelt C.L., Bairey Merz C.N. Contraceptive hormone use and cardiovascular disease // J. Am. Coll. Cardiol. 2009; 53: 221-231.
492. World Health Organization. Medical eligibility criteria for contraceptive use. — 3rd ed. — Geneva: World Health Organization, 2004.
493. Lubianca J.N., Moreira L.B., Gus M., Fuchs F.D. Stopping oral contraceptives: an effective blood pressure-lowering intervention in women with hypertension // J. Hum. Hypertens. 2005; 19: 451-455.
494. ACOG practice bulletin. No. 73: Use of hormonal contraception in women with coexisting medical conditions // Obstet. Gynecol. 2006; 107: 1453-1472.
495. Mosca L., Benjamin E.J., Berra K., Bezanson J.L., Dolor R.J., Lloyd-Jones D.M., Newby L.K., Pina I.L., Roger V.L., Shaw L.J., Zhao D., Beckie T.M., Bushnell C., D’Armiento J., Kris-Etherton P.M., Fang J., Ganiats T.G., Gomes A.S., Gracia C.R., HaanC.K., Jackson E.A., Judelson D.R., Kelepouris E., Lavie C.J., Moore А., Nussmeier N.A., Ofili E., Oparil S., Ouyang P., Pinn V.W., Sherif K., Smith S.C. Jr., Sopko G., Chandra-Strobos N., Urbina E.M., Vaccarino V., Wenger N.K. Effectiveness-based guidelines for the prevention of cardiovascular disease in women — 2011 update: a guideline from the American Heart Association // J. Am. Coll. Cardiol. 2011; 57: 1404-1423.
496. Collins P., Rosano G., Casey C., Daly C., Gambacciani M., Hadji P., Kaaja R., Mikkola T., Palacios S., Preston R., Simon T., Stevenson J., Stramba-Badiale M. Management of cardiovascular risk in the peri-menopausal woman: a consensus statement of European cardiologists and gynaecologists // Eur. Heart J. 2007; 28: 2028-2040.
497. Lidegaard O., Nielsen L.H., Skovlund C.W., Lokkegaard E. Venous thrombosis in users of non-oral hormonal contraception: follow-up study, Denmark 2001-10 // BMJ. 2012; 344: e2990.doi: 10.1136/bmj
498. Mueck A.O., Seeger H. Effect of hormone therapy on BP in normotensive and hypertensive postmenopausal women // Maturitas. 2004; 49: 189-203.
499. Regitz-Zagrosek V., Blomstrom Lundqvist C., Borghi C., Cifkova R., Ferreira R., Foidart J.M., Gibbs J.S., Gohlke-Baerwolf C., Gorenek B., Iung B., Kirby M., Maas A.H., Morais J., Nihoyannopoulos P., Pieper P.G., Presbitero P., Roos-Hesselink J.W., Schaufelberger M., Seeland U., Torracca L., Bax J., Auricchio А., Baumgartner H. ESC Guidelines on the management of cardiovascular diseases during pregnancy: the Task Force on the Management of Cardiovascular Diseases during Pregnancy of the European Society of Cardiology (ESC) // Eur. Heart J. 2011; 32: 3147-3197.
500. Abalos E., Duley L., Steyn D.W., Henderson-Smart D.J. Antihypertensive drug therapy for mild to moderate hypertension during pregnancy // Cochrane Database Syst. Rev. 2001: CD002252.
501. Kuklina E.V., Tong X., Bansil P., George M.G., Callaghan W.M. Trends in pregnancy hospitalizations that included a stroke in the United States from 1994 to 2007: reasons for concern? // Stroke. 2011; 42: 2564-2570.
502. Martin J.N. Jr., Thigpen B.D., Moore R.C., Rose C.H., Cushman J., May W. Stroke and severe preeclampsia and eclampsia: a paradigm shift focusing on systolic blood pressure // Obstet. Gynecol. 2005; 105: 246-254.
503. Duley L., Henderson-Smart D., Knight M., King J. Antiplatelet drugs for prevention of pre-eclampsia and its consequences: systematic review // BMJ. 2001; 322: 329-333.
504. Rossi A.C., Mullin P.M. Prevention of pre-eclampsia with low-dose aspirin or vitamins C and E in women at high or low risk: a systematic review with meta-analysis // Eur. J. Obstet. Gynecol. Reprod. Biol. 2011; 158: 9-16.
505. Bujold E., Roberge S., Lacasse Y., Bureau M., Audibert F., Marcoux S., Forest J.C., Giguere Y. Prevention of preeclampsia and intrauterine growth restriction with aspirin started in early pregnancy: a meta-analysis // Obstet. Gynecol. 2010; 116: 402-414.
506. Bellamy L., Casas J.P., Hingorani A.D., Williams D.J. Pre-eclampsia and risk of cardiovascular disease and cancer in later life: systematic review and meta-analysis // BMJ. 2007; 335: 974.
507. McDonald S.D., Malinowski А., Zhou Q., Yusuf S., Devereaux P.J. Cardiovascular sequelae of preeclampsia/eclampsia: a systematic review and meta-analyses // Am. Heart J. 2008; 156: 918-930.
508. Beulens J.W., Patel А., Vingerling J.R., Cruickshank J.K., Hughes A.D., Stanton А., Lu J., Mc G.T.S.A., Grobbee D.E., Stolk R.P. Effects of blood pressure lowering and intensive glucose control on the incidence and progression of retinopathy in patients with type 2 diabetes mellitus: a randomised controlled trial // Diabetologia. 2009; 52: 2027-2036.
509. Chaturvedi N., Porta M., Klein R., Orchard T., Fuller J., Parving H.H., Bilous R., Sjolie A.K. Effect of candesartan on prevention (DIRECT-Prevent 1) and progression (DIRECT-Protect 1) of retinopathy in type 1 diabetes: randomised, placebo-controlled trials // Lancet. 2008; 372: 1394-1402.
510. Watkins P.J., Edmonds M.E. Diabetic autonomic failure. — Oxford: University Press, 1999.
511. Cederholm J., Gudbjornsdottir S., Eliasson B., Zethelius B., Eeg-Olofsson K., Nilsson P.M. Blood pressure and risk of cardiovascular disease in type 2 diabetes: further findings from the Swedish National Diabetes Resiter (NDR-BP-II) // J. Hypertens. 2012; 30: 2020-2030.
512. Cooper-DeHoff R.M., Gong Y., Handberg E.M., Bavry A.A., Denardo S.J., Bakris G.L., Pepine C.J. Tight blood pressure control and cardiovascular outcomes among hypertensives patients with diabetes and coronary artery disease // JAMA. 2010; 304: 61-68.
513. Schmieder R.E., Hilgers K.F., Schlaich M.P., Schmidt B.M. Renin-angiotensin system and cardiovascular risk // Lancet. 2007; 369: 1208-1219.
514. Alberti K.G., Eckel R.H., Grundy S.M., Zimmet P.Z., Cleeman J.I., Donato K.A., Fruchart J.C., James W.P., Loria C.M., Smith S.C. Jr. Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, LunG., and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity // Circulation. 2009; 120: 1640-1645.
515. Benetos А., Thomas F., Pannier B., Bean K., Jego B., Guize L. All-cause and cardiovascular mortality using the different definitions of metabolic syndrome // Am. J. Cardiol. 2008; 102: 188-191.
516. Nilsson P.M., Engstrom G., Hedblad B. The metabolic syndrome and incidence of cardiovascular disease in non-diabetic subjects — a population-based study comparing three different definitions // Diabet. Med. 2007; 24: 464-472.
517. Mancia G., Bombelli M., Corrao G., Facchetti R., Madotto F., Giannattasio C., Trevano F.Q., Grassi G., Zanchetti А., Sega R. Metabolic syndrome in the Pressioni Arteriose Monitorate E Loro Associazioni (PAMELA) study: daily life blood pressure, cardiac damage, and prognosis // Hypertension. 2007; 49: 40-47.
518. Shafi T., Appel L.J., Miller E.R. 3rd, Klag M.J., Parekh R.S. Changes in serum potassium mediate thiazide-induced diabetes // Hypertension. 2008; 52: 1022-1029.
519. Tuomilehto J., Lindstrom J., Eriksson J.G., Valle T.T., Hamalainen H., Ilanne-Parikka P., Keinanen-Kiukaanniemi S., Laakso M., Louheranta А., Rastas M., Salminen V., Uusitupa M. Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance // N. Engl. J. Med. 2001; 344: 1343-1350.
520. Knowler W.C., Barrett-Connor E., Fowler S.E., Hamman R.F., Lachin J.M., Walker E.A., Nathan D.M. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin // N. Engl. J. Med. 2002; 346: 393-403.
521. Parati G., Lombardi C., Hedner J., Bonsignore M.R., Grote L., Tkacova R., Levy P., Riha R., Bassetti C., Narkiewicz K., Mancia G., McNicholas W.T. Position paper on the management of patients with obstructive sleep apnea and hypertension: joint recommendations by the European Society of Hypertension, by the European Respiratory Society and by the members of European COST (COoperation in Scientific and Technological research) ACTION B26 on obstructive sleep apnea // J. Hypertens. 2012; 30: 633-646.
522. Bazzano L.A., Khan Z., Reynolds K., He J. Effect of nocturnal nasal continuous positive airway pressure on blood pressure in obstructive sleep apnea // Hypertension. 2007; 50: 417-423.
523. Alajmi M., Mulgrew A.T., Fox J., Davidson W., Schulzer M., Mak E., Ryan C.F., Fleetham J., Choi P., Ayas N.T. Impact of continuous positive airway pressure therapy on blood pressure in patients with obstructive sleep apnea hypopnea: a meta-analysis of randomized controlled trials // Lung. 2007; 185: 67-72.
524. Mo L., He Q.Y. [Effect of long-term continuous positive airway pressure ventilation on blood pressure in patients with obstructive sleep apnea hypopnea syndrome: a meta-analysis of clinical trials] // Zhonghua yi xue za zhi. 2007; 87: 1177-1180.
525. Haentjens P., Van Meerhaeghe А., Moscariello А., De Weerdt S., Poppe K., Dupont А., Velkeniers B. The impact of continuous positive airway pressure on blood pressure in patients with obstructive sleep apnea syndrome: evidence from a meta-analysis of placebo-controlled randomized trials // Arch. Intern. Med. 2007; 167: 757-764.
526. Kasiakogias А., Tsoufis C., Thomopoulos C., Aragiannis D., Alchanatis M., Tousoulis D., Papademetriou V., Floras J.S., Stefanadis C. Effects of continuous positive airway pressure in hypertensive patients with obstructive sleep apnea: a 3-year follow-up // J. Hypertens. 2013: 31: 352-360.
527. Barbe F., Duran-Cantolla J., Sanchez-de-la-Torre M., Martinez-Alonso M., Carmona C., Barcelo А., Chiner E., Masa J.F., Gonzalez M., Marin J.M., Garcia-Rio F., Diaz de Atauri J., Teran J., Mayos M., de la Pena M., Monasterio C., del Campo F., Montserrat J.M. Effect of continuous positive airway pressure on the incidence of hypertension and cardiovascular events in nonsleepy patients with obstructive sleep apnea: a randomized controlled trial // JAMA. 2012; 307: 2161-2168.
528. Marin J.M., Agusti А., Villar I., Forner M., Nieto D., Carrizo S.J., Barbe F., Vicente E., Wei Y., Nieto F.J., Jelic S. Association between treated and untreated obstructive sleep apnea and risk of hypertension // JAMA. 2012; 307: 2169-2176.
529. Zanchetti A. What should be learnt about the management of obstructive sleep apnea in hypertension? // J. Hypertens. 2012; 30: 669-670.
530. Klag M.J., Whelton P.K., Randall B.L., Neaton J.D., Brancati F.L., Stamler J. End-stage renal disease in African-American and white men. 16-year MRFIT findings // JAMA. 1997; 277: 1293-1298.
531. Yano Y., Fujimoto S., Sato Y., Konta T., Iseki K., Moriyama T., Yamagata K., Tsuruya K., Yoshida H., Asahi K., Kurahashi I., Ohashi Y., Watanabe T. Association between prehypertension and chronic kidney disease in the Japanese general population // Kidney Int. 2012; 81: 293-299.
532. Jafar T.H., Stark P.C., Schmid C.H., Landa M., Maschio G., de Jong P.E., de Zeeuw D., Shahinfar S., Toto R., Levey A.S. Progression of chronic kidney disease: the role of blood pressure control, proteinuria, and angiotensin-converting enzyme inhibition: a patient-level meta-analysis // Ann. Intern. Med. 2003; 139: 244-252.
533. Heerspink H.J., Ninomiya T., Zoungas S., de Zeeuw D., Grobbee D.E., Jardine M.J., Gallagher M., Roberts M.A., Cass А., Neal B., Perkovic V. Effect of lowering blood pressure on cardiovascular events and mortality in patients on dialysis: a systematic review and meta-analysis of randomised controlled trials // Lancet. 2009; 373: 1009-1015.
534. Lea J., Greene T., Hebert L., Lipkowitz M., Massry S., Middleton J., Rostand S.G., Miller E., Smith W., Bakris G.L. The relationship between magnitude of proteinuria reduction and risk of end-stage renal disease: results of the African American study of kidney disease and hypertension // Arch. Intern. Med. 2005; 165: 947-953.
535. De Zeeuw D., Remuzzi G., Parving H.H., Keane W.F., Zhang Z., Shahinfar S., Snapinn S., Cooper M.E., Mitch W.E., Brenner B.M. Albuminuria, a therapeutic target for cardiovascular protection in type 2 diabetic patients with nephropathy // Circulation. 2004; 110: 921-927.
536. Schmieder R.E., Mann J.F., Schumacher H., Gao P., Mancia G., Weber M.A., McQueen M., Koon T., Yusuf S. Changes in albuminuria predict mortality and morbidity in patients with vascular disease // J. Am. Soc. Nephrol. 2011; 22: 1353-1364.
537. Kunz R., Friedrich C., Wolbers M., Mann J.F. Meta-analysis: effect of monotherapy and combination therapy with inhibitors of the renin angiotensin system on proteinuria in renal disease // Ann. Intern. Med. 2008; 148: 30-48.
538. Ruggenenti P., Fassi А., Ilieva A.P., Iliev I.P., Chiurchiu C., Rubis N., Gherardi G., Ene-Iordache B., Gaspari F., Perna А., Cravedi P., Bossi А., Trevisan R., Motterlini N., Remuzzi G. Effects of verapamil added-on trandolapril therapy in hypertensive type 2 diabetes patients with microalbuminuria: the BENEDICT-B randomized trial // J. Hypertens. 2011; 29: 207-216.
539. Bakris G.L., Serafidis P.A., Weir M.R., Dalhof B., Pitt B., Jamerson K., Velazquez E.J., Staikos-Byrne L., Kelly R.Y., Shi V., Chiang Y.T., Weber M.A.; ACCOMPLISH Trial Investigators. Renal outcomes with different fixed-dose combination therapies in patients with hypertension at high risk for cardiovascular events (ACCOMPLISH): a prespecified secondary analysis of randomised controlled trial // Lancet. 2010; 375: 1173-1181.
540. Pisoni R., Acelajado M.C., Cartmill F.R., Dudenbostel T., Dell’Italia L.J., Cofield S.S., Oparil S., Calhoun D.A. Long-term effects of aldosterone blockade in resistant hypertension associated with chronic kidney disease // J. Hum. Hypertens. 2012; 26: 502-506.
541. Levin N.W., Kotanko P., Eckardt K.U., Kasiske B.L., Chazot C., Cheung A.K., Redon J., Wheeler D.C., Zoccali C., London G.M. Blood pressure in chronic kidney disease stage 5D-report from a Kidney Disease: Improving Global Outcomes controversies conference // Kidney Int. 2010; 77: 273-284.
542. Potter J.F., Robinson T.G., Ford G.A., Mistri А., James M., Chernova J., Jagger C. Controlling hypertension and hypotension immediately post-stroke (CHHIPS): a randomised, placebo-controlled, double-blind pilot trial // Lancet Neurology. 2009; 8: 48-56.
543. Schrader J., Luders S., Kulschewski А., Berger J., Zidek W., Treib J., Einhaupl K., Diener H.C., Dominiak P. The ACCESS Study: evaluation of Acute Candesartan Cilexetil Therapy in Stroke Survivors // Stroke. 2003; 34: 1699-1703.
544. Sandset EC, Bath P.M., Boysen G., Jatuzis D., Korv J., Luders S., Murray G.D., Richter P.S., Roine R.O., Terent А., Thijs V., Berge E. The angiotensin-receptor blocker candesartan for treatment of acute stroke (SCAST): a randomised, placebo-controlled, double-blind trial // Lancet. 2011; 377: 741-750.
545. Fuentes Patarroyo S.X., Anderson C. Blood Pressure Lowering in Acute Phase of Stroke, Latest Evidence and Clinical Implication // Ther. Adv. Chronic Dis. 2012; 3: 163-171.
546. Gueyffier F., Boissel J.P., Boutitie F., Pocock S., Coope J., Cutler J., Ekbom T., Fagard R., Friedman L., Kerlikowske K., Perry M., Prineas R., Schron E. Effect of antihypertensive treatment in patients having already suffered from stroke. Gathering the evidence. The INDANA (INdividual Data ANalysis of Antihypertensive intervention trials) Project Collaborators // Stroke. 1997; 28: 2557-2562.
547. Schrader J., Luders S., Kulschewski А., Hammersen F., Plate K., Berger J., Zidek W., Dominiak P., Diener H.C.; MOSES Study Group. Morbidity and mortality after stroke, eprosartan compared with nitrendipine for secondary prevention: principal results of a prospective randomized controlled study (MOSES) // Stroke. 2005; 36: 1218-1226
548. Reboldi G., Angeli F., Cavallini, C., Gentile G., Mancia G., Verdecchia P. Comparison between angiotensin-converting enzyme inhibitors and angiotensin receptor blockers on the risk of myocardial infarction, stroke and death: a meta-analysis // J. Hypertens. 2008; 26: 1282-1289.
549. Ninomiya T., Ohara T., Hirakawa Y., Yoshida D., Doi Y., Hata J., Kanba S., Iwaki T., Kiyohara Y. Midlife and late-life blood pressure and dementia in Japanese elderly: the Hisayama study // Hypertension. 2011; 58: 22-28.
550. Peters R., Beckett N., Forette F., Tuomilehto J., Clarke R., Ritchie C., Waldman А., Walton I., Poulter R., Ma S., Comsa M., Burch L., Fletcher А., Bulpitt C. Incident dementia and blood pressure lowering in the Hypertension in the Very Elderly Trial cognitive function assessment (HYVET-COG): a double-blind, placebo controlled trial // Lancet Neurology. 2008; 7: 683-689.
551. Dufouil C., Godin O., Chalmers J., Coskun O., McMahon S., Tzourio-Mazoyer N., Bousser M.G., Anderson C., Mazoyer B., Tzourio C. Severe cerebral white matter hypersensities predict severe cognitive decline in patients with cerebrovascular disease history // Stroke. 2009; 40: 2219-2221.
552. Godin O., Tsourio C., Maillard P., Mazoyer B., Dufouil C. Antihypertensive treatment and change in blood pressure are associated with the progression of white matter lesion volumes: the Three-City (3C)-Dijon Magnetic Resonance Imaging Study // Circulation. 2011; 123: 266-273.
553. Yusuf S., Hawken S., Ounpuu S., Dans T., Avezum А., Lanas F., McQueen M., Budaj А., Pais P., Varigos J., Lisheng L. INTERHEART Study Investigators. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study // Lancet. 2004; 364: 937-952.
554. Whitlock G., Lewington S., Sherliker P., Clarke R., Emberson J., Halsey J., Qizilbash N., Collins R., Peto R. Body-mass index and cause-specific mortality in 900,000 adults: collaborative analyses of 57 prospective studies // Lancet. 2009; 373: 1083-1096.
555. Borghi C., Bacchelli S., Degli Esposti D., Bignamini А., Magnani B., Ambrosioni E. Effects of the administration of an angiotensin converting enzyme inhibitor during the acute phase of myocardial infarction in patients with arterial hypertension. SMILE Study Investigators. Survival of Myocardial Infarction Long Term Evaluation // Am. J. Hypertens. 1999; 7: 665-672
556. Gustafsson F., Kober L., Torp-Pedersen C., Hildebrand P., Ottesen M.M., Sonne B., Carlsen J. Long-term prognosis after acute myocardial infarction in patients with a history of arterial hypertension // Eur. Heart J. 1998; 4: 588-594.
557. Tocci G., Sciarretta S., Volpe M. Development of heart failure in recent hypertension trials // J. Hypertens. 2008; 26: 1477-1486.
558.Telmisartan Randomized Assessment Study in ACE intolerant subjects with cardiovascular disease (TRANSCEND) Investigators: Yusuf S., Teo K., Anderson C., Pogue J., Dyal L., Copland I., Schumacher H., Dagenais G., Sleight P. Effects of the angiotensin-receptor blocker telmisartan on cardiovascular events in high-risk patients intolerant to angiotensin-converting enzyme inhibitors: a randomised controlled trial // Lancet. 2008; 372: 1174-1183.
559. Raphael C.E., Whinnett Z.I., Davies J.E., Fontana M., Ferenczi E.A., Manisty C.H., Mayet J., Francis D.P. Quantifying the paradoxical effect of higher systolic blood pressure on mortality in chronic heart failure // Heart. 2009; 95: 56-62.
560. Massie B.M., Carson P.E., McMurray J.J., Komajda M., McKelvie R., Zile M.R., Anderson S., Donovan M., Iverson E., Staiger C., Ptaszynska A. Irbesartan in patients with heart failure and preserved ejection fraction // N. Engl. J. Med. 2008; 359: 2456-2467.
561. Camm A.J., Kirchhof P., Lip G.Y., Schotten U., Savelieva I., Ernst S., Van Gelder I.C., Al-Attar N., Hindricks G., Prendergast B., Heidbuchel H., Alfieri O., Angelini А., Atar D., Colonna P., De Caterina R., De Sutter J., Goette А., Gorenek B., Heldal M., Hohloser S.H., Kolh P., Le Heuzey J.Y., Ponikowski P., Rutten F.H. Guidelines for the management of atrial fibrillation: the Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC) // Eur. Heart J. 2010; 31: 2369-2429.
562. Grundvold I., Skretteberg P.T., Liestol K., Erikssen G., Kjeldsen S.E., Arnesen H., Erikssen J., Bodegard J. Upper normal blood pressures predict incident atrial fibrillation in healthy middle-aged men: a 35-year follow-up study // Hypertension. 2012; 59: 198-204.
563. Manolis A.J., Rosei E.A., Coca А., Cifkova R., Erdine S.E., Kjeldsen S., Lip G.Y., Narkiewicz K., Parati G., Redon J., Schmieder R., Tsioufis C., Mancia G. Hypertension and atrial fibrillation: diagnostic approach, prevention and treatment. Position paper of the Working Group «Hypertension Arrhythmias and Thrombosis» of the European Society of Hypertension // J. Hypertens. 2012; 30: 239-252.
564. Camm A.J., Kirchhof P., Lip G.Y.H., Schotten U., Savelieva I., Ernst S., Van Gelder I.C, Al-Attar N., Hindricks G., Prendergast B., Heidbuchel H., Alfieri O., Angelini А., Atar D., Colonna P., De Caterina R., De Sutter J., Goette А., Gorenek B., Deldal M., Hohloser S.H., Kohl P., Le Heuzery J.Y., Ponikowski P., Rutten F.H. The Task Force for the Management of Atrial Fibrillation of the European Societuy of Cardiology (ESC). Guidelines for the management of atrial fibrillation // Eur. Heart J. 2010; 31: 2369-2429
565. Camm A.J., Lip G.Y., De Caterina R., Savelieva I., Atar D., Hohnloser S.H., Hindricks G., Kirchhof P. 2012 focused update of the ESC Guidelines for the management of atrial fibrillation: An update of the 2010 ESC Guidelines for the management of atrial fibrillation // Eur. Heart J. 2012; 33: 2719-274
566. Arima H., Anderson C., Omae T., Woodward M., MacMahon S., Mancia G., Bousser M.G., Tzourio C., Rodgers А., Neal B., Chalmers J. Effects of blood pressure lowering on intracranial and extracranial bleeding in patients on antithrombotic therapy: the PROGRESS trial // Stroke. 2012; 43: 1675-1677.
567. Wachtell K., Lehto M., Gerdts E., Olsen M.H., Hornestam B., Dahlof B., Ibsen H., Julius S., Kjeldsen S.E., Lindholm L.H., Nieminen M.S., Devereux R.B. Angiotensin II receptor blockade reduces new-onset atrial fibrillation and subsequent stroke compared to atenolol: the Losartan Intervention For End Point Reduction in Hypertension (LIFE) study // J. Am. Coll. Cardiol. 2005; 45: 712-719.
568. Schmieder R.E., Kjeldsen S.E., Julius S., McInnes G.T., Zanchetti А., Hua T.A. Reduced incidence of new-onset atrial fibrillation with angiotensin II receptor blockade: the VALUE trial // J. Hypertens. 2008; 26: 403-411.
569. Cohn J.N., Tognoni G. A randomized trial of the angiotensin-receptor blocker valsartan in chronic heart failure // N. Engl. J. Med. 2001; 345: 1667-1675.
570. Vermes E., Tardif J.C., Bourassa M.G., Racine N., Levesque S., White M., Guerra P.G., Ducharme A. Enalapril decreases the incidence of atrial fibrillation in patients with left ventricular dysfunction: insight from the Studies Of Left Ventricular Dysfunction (SOLVD) trials // Circulation. 2003; 107: 2926-2931.
571. Ducharme А., Swedberg K., Pfeffer M.A., Cohen-Solal А., Granger C.B., Maggioni A.P., Michelson E.L., McMurray J.J., Olsson L., Rouleau J.L., Young J.B., Olofsson B., Puu M., Yusuf S. Prevention of atrial fibrillation in patients with symptomatic chronic heart failure by candesartan in the Candesartan in Heart failure: Assessment of Reduction in Mortality and morbidity (CHARM) program // Am. Heart J. 2006; 152: 86-92.
572. Yusuf S., Healey J.S., Pogue J., Chrolavicius S., Flather M., Hart R.G., Hohnloser S.H., Joyner C.D., Pfeffer M.A., Connolly S.J. Irbesartan in patients with atrial fibrillation // N. Engl. J. Med. 2011; 364: 928-938.
573. Tveit А., Grundvold I., Olufsen M., Seljeflot I., Abdelnoor M., Arnesen H., Smith P. Candesartan in the prevention of relapsing atrial fibrillation // Int. J. Cardiol. 2007; 120: 85-91.
574. Disertori M., Latini R., Barlera S., Franzosi M.G., Staszewsky L., Maggioni A.P., Lucci D., Di Pasquale G., Tognoni G. Valsartan for prevention of recurrent atrial fibrillation // N. Engl. J. Med. 2009; 360: 1606-1617.
575. Goette А., Schon N., Kirchhof P., Breithardt G., Fetsch T., Hausler KG., Klein H.U., Steinbeck G., Wegscheider K., Meinertz T. Angiotensin II-antagonist in paroxysmal atrial fibrillation (ANTIPAF) trial // Circulation. Arrhythmia and electrophysiology. 2012; 5: 43-51.
576. Schneider M.P., Hua T.A., Bohm M., Wachtell K., Kjeldsen S.E., Schmieder R.E. Prevention of atrial fibrillation by Renin-Angiotensin system inhibition: a meta-analysis // J. Am. Coll. Cardiol. 2010; 55: 2299-2307.
577. Nasr I.A., Bouzamondo А., Hulot J.S., Dubourg O., Le Heuzey J.Y., Lechat P. Prevention of atrial fibrillation onset by beta-blocker treatment in heart failure: a meta-analysis // Eur. Heart J. 2007; 28: 457-462.
578. Swedberg K., Zannad F., McMurray J.J., Krum H., van Veldhuisen D.J., Shi H., Vincent J., Pitt B.EMPHASIS-HF Study Investigators. Eplerenone and atrial fibrillation in mild systolic heart failure: results from the EMPHASIS-HF (Eplerenone in Mild Patients Hospitalization And SurvIval Study in Heart Failure) study // J. Am. Coll. Cardiol. 2012; 59: 1598-1603.
579. Schaer B.A., Schneider C., Jick S.S., Conen D., Osswald S., Meier C.R. Risk for incident atrial fibrillation in patients who receive antihypertensive drugs: a nested case-control study // Ann. Intern. Med. 2010; 152: 78-84.
580. Fagard R.H., Celis H., Thijs L., Wouters S. Regression of left ventricular mass by antihypertensive treatment: a meta-analysis of randomized comparative studies // Hypertension. 2009; 54: 1084-1091.
581. Zanchetti А., Crepaldi G., Bond M.G., Gallus G., Veglia F., Mancia G., Ventura А., Baggio G., Sampieri L., Rubba P., Sperti G., Magni A. Different effects of antihypertensive regimens based on fosinopril or hydrochlorothiazide with or without lipid lowering by pravastatin on progression of asymptomatic carotid atherosclerosis: principal results of PHYLLIS — a randomized double-blind trial // Stroke. 2004; 35: 2807-2812.
582. Ong K.T., Delerme S., Pannier B., Safar M.E., Benetos А., Laurent S., Boutouyrie P. Aortic stiffness is reduced beyond blood pressure lowering by short-term and long-term antihypertensive treatment: a meta-analysis of individual data in 294 patients // J. Hypertens. 2011; 29: 1034-1042.
583. Shahin Y., Khan J.A., Chetter I. Angiotensin converting enzyme inhibitors effect on arterial stiffness and wave reflections: a meta-analysis and meta-regression of randomised controlled trials // Atherosclerosis. 2012; 221: 18-33.
584. Karalliedde J., Smith А., DeAngelis L., Mirenda V., Kandra А., Botha J., Ferber P., Viberti G. Valsartan improves arterial stiffness in type 2 diabetes independently of blood pressure lowering // Hypertension. 2008; 51: 1617-1623.
585. Ait Oufella H., Collin C., Bozec E., Ong K.T., Laloux B., Boutouyrie P., Laurent S. Long-term reduction in aortic stiffness: a 5.3 year follow-up in routine clinical practice // J. Hypertens. 2010; 28: 2336-2340
586. Guerin A.P., Blacher J., Pannier B., Marchais S.J., Safar M.E., London G.M. Impact of aortic stiffness attenuation on survival of patients in end-stage renal failure // Circulation. 2001; 103: 987-992.
587. Singer D.R., Kite A. Management of hypertension in peripheral arterial disease: does the choice of drugs matter? // Eur. J. Vasc. Endovasc. Surg. 2008; 35: 701-708.
588. The Heart Outcomes Prevention Evaluation Study Investigators Yusuf S., Sleight P., Pogue J., Bosch J., Davies R., Dagenais G. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients // N. Engl. J. Med. 2000; 342: 145-153.
589. Paravastu S.C., Mendonca D.A., da Silva A. Beta blockers for peripheral arterial disease. Eur J Vasc Endovasc Surg 2009; 38: 66-70.
590. Radack K., Deck C. Beta-adrenergic blocker therapy does not worsen intermittent claudication in subjects with peripheral arterial disease. A meta-analysis of randomized controlled trials // Arch. Intern. Med. 1991; 151: 1769-1776.
591. Dong J.Y., Zhang Y.H., Qin L.Q. Erectile dysfunction and risk of cardiovascular disease: meta-analysis of prospective cohort studies // J. Am. Coll. Cardiol. 2011; 58: 1378-1385.
592. Gupta B.P., Murad M.H., Clifton M.M., Prokop L., Nehra А., Kopecky S.L. The effect of lifestyle modification and cardiovascular risk factor reduction on erectile dysfunction: a systematic review and meta-analysis // Arch. Intern. Med. 2011; 171: 1797-1803.
593. Manolis А., Doumas M. Sexual dysfunction: the ‘prima ballerina’ of hypertension-related quality-of-life complications // J. Hypertens. 2008; 26: 2074-2084.
594. Pickering T.G., Shepherd A.M., Puddey I., Glasser D.B., Orazem J., Sherman N., Mancia G. Sildenafil citrate for erectile dysfunction in men receiving multiple antihypertensive agents: a randomized controlled trial // Am. J. Hypertens. 2004; 17: 1135-1142.
595. Scranton R.E., Lawler E., Botteman M., Chittamooru S., Gagnon D., Lew R., Harnett J., Gaziano J.M. Effect of treating erectile dysfunction on management of systolic hypertension // Am. J. Cardiol. 2007; 100: 459-463.
596. Ma R., Yu J., Xu D., Yang L., Lin X., Zhao F., Bai F. Effect of felodipine with irbesartan or metoprolol on sexual function and oxidative stress in women with essential hypertension // J. Hypertens. 2012; 30: 210-216.
597. Fagard R.H. Resistant hypertension // Heart. 2012; 98: 254-261.
598. De la Sierra А., Segura J., Banegas J.R., Gorostidi M., de la Cruz J.J., Armario P., Oliveras А., Ruilope L.M. Clinical features of 8295 patients with resistant hypertension classified on the basis of ambulatory blood pressure monitoring // Hypertension. 2011; 57: 171-174.
599. Daugherty S.L., Powers J.D., Magid D.J., Tavel H.M., Masoudi F.A., Maragolis K.L., O’Connor P.J., Selby J.V., Ho P.M. Incidence and prognosis of resistant hypertension in hypertensive patients // Circulation. 2012; 125: 1635-1642.
600. Persell S.D. Prevalence of resistant hypertension in the United States, 2003–2008 // Hypertension. 2011; 57: 1076-1080.
601. Mantero F., Mattarello M.J., Albiger N.M. Detecting and treating primary aldosteronism: primary aldosteronism // Exp. Clin. Endocrinol. Diabetes. 2007; 115: 171-174.
602. Redon J., Campos C., Narciso M.L., Rodicio J.L., Pascual J.M., Ruilope L.M. Prognostic value of ambulatory blood pressure monitoring in refractory hypertension: a prospective study // Hypertension. 1998; 31: 712-718.
603. Yakovlevitch M., Black H.R. Resistant hypertension in a tertiary care clinic // Arch. Intern. Med. 1991; 151: 1786-1792.
604. Zannad F. Aldosterone antagonist therapy in resistant hypertension // J. Hypertens. 2007; 25: 747-750.
605. Lane D.A., Shah S., Beevers D.G. Low-dose spironolactone in the management of resistant hypertension: a surveillance study // J. Hypertens. 2007; 25: 891-894.
606. Vaclavik J., Sedlak R., Plachy M., Navratil K., Plasek J., Jarkovsky J., Vaclavik T., Husar R., Kocianova E., Taborsky M. Addition of spironolactone in patients with resistant arterial hypertension (ASPIRANT): a randomized, double-blind, placebo-controlled trial // Hypertension. 2011; 57: 1069-1075.
607. Chapman N., Chang CL, Dahlof B., Sever P.S., Wedel H., Poulter N.R. Effect of doxazosin gastrointestinal therapeutic system as third-line antihypertensive therapy on blood pressure and lipids in the Anglo-Scandinavian Cardiac Outcomes Trial // Circulation. 2008; 118: 42-48.
608. Bobrie G., Frank M., Azizi M., Peyrard S., Boutouyrie P., Chatellier G., Laurent S., Menard J., Plouin P.F. Sequential nephron blockade versus sequential renin-angiotensin system blockade in resistant hypertension: a prospective, randomized, open blinded endpoint study // J. Hypertens. 2012; 30: 1656-1664.
609. Gaddam K.K., Nishizaka M.K., Pratt-Ubunama M.N., Pimenta E., Aban I., Oparil S., Calhoun D.A. Characterization of resistant hypertension: association between resistant hypertension, aldosterone, and persistent intravascular volume expansion // Arch. Intern. Med. 2008; 168: 1159-1164.
610. Lijnen P., Staessen J., Fagard R., Amery A. Increase in plasma aldosterone during prolonged captopril treatment // Am. J. Cardiol. 1982; 49: 1561-1563.
611. Weber M.A., Black H., Bakris G., Krum H., Linas S., Weiss R., Linseman J.V., Wiens B.L., Warren M.S., Lindholm L.H. A selective endothelin-receptor antagonist to reduce blood pressure in patients with treatment-resistant hypertension: a randomised, double-blind, placebo-controlled trial // Lancet. 2009; 374: 1423-1431.
612. Bakris G.L., Lindholm L.H., Black H.R., Krum H., Linas S., Linseman J.V., Arterburn S., Sager P., Weber M. Divergent results using clinic and ambulatory blood pressures: report of a darusentan-resistant hypertension trial // Hypertension. 2010; 56: 824-830.
613 Laurent S., Schlaich M., Esler M. New drugs procedures and devices for hypertension // Lancet. 2012; 380: 591-600.
614. Bisognano J.D., Bakris G., Nadim M.K., Sanchez L., Kroon A.A., Schafer J., de Leeuw P.W., Sica D.A. Baroreflex activation therapy lowers blood pressure in patients with resistant hypertension: results from the double-blind, randomized, placebo-controlled rheos pivotal trial // J. Am. Coll. Cardiol. 2011; 58: 765-773.
615. Bakris G.L., Nadim M.K., Haller H., Lovett E.G., Schafer J.E., Bisognano J.D. Baroreflex activation therapy provides durable benefit in patients with resistant hypertension: results of long-term follow-up in the Rheos Pivotal Trial // Journal of the American Society of Hypertension: JASH. 2012; 6: 152-158.
616. Krum H., Schlaich M., Whitbourn R., Sobotka P.A., Sadowski J., Bartus K., Kapelak B., Walton А., Sievert H., Thambar S., Abraham W.T., Esler M. Catheter-based renal sympathetic denervation for resistant hypertension: a multicentre safety and proof-of-principle cohort study // Lancet. 2009; 373: 1275-1281.
617. Simplicity HTN-1 Investigators Catheter-based renal sympathetic denervation for resistant hypertension: durability of blood pressure reduction out to 24 months // Hypertension. 2011; 57: 911-917.
618. Esler M.D., Krum H., Sobotka P.A., Schlaich M.P., Schmieder R.E., Bohm M. Renal sympathetic denervation in patients with treatment-resistant hypertension (The Symplicity HTN-2 Trial): a randomised controlled trial // Lancet. 2010; 376: 1903-1909.
619. Krum H., Barman N., Schlaich M., Sobotka P., Esler M., Mahfoud F., Bohm M., Dunlap M., Sadowski J., Bartus K., Kapelak B., Rocha-Singh K.J., Katholi R.E., Witkowski А., Kadziela J., Januswewicz А., Prejbisz А., Walton A.S., Sievert H., Id D., Wunderlich N., Whitbourn R., Rump L.C., Vonend O., Saleh А., Thambar S., Nanra R., Zeller T., Erglis А., Sagic D., Boskovic S., Brachmann J., Schmidt M., Wenzel U.O., Bart B.A., Schmieder R.E., Scheinert D., Borgel J., Straley C. Long-term follow up of catheter-based renal sympathetic denervation for resistant hypertension confirms durable blood pressure reduction // J. Am. Coll. Cardiol. 2012; 59(13s1): E1704-E1704. doi: 10.1016/S0735-1097(12)61705-7
620. Scheffers I.J., Kroon A.A., Schmidli J., Jordan J., Tordoir J.J., Mohaupt M.G., Luft F.C., Haller H., Menne J., Engeli S., Ceral J., Eckert S., Erglis А., Narkiewicz K., Philipp T., de Leeuw P.W. Novel baroreflex activation therapy in resistant hypertension: results of a European multi-center feasibility study // J. Am. Coll. Cardiol. 2010; 56: 1254-1258.
621. Geisler B.P., Egan B.M., Cohen J.T., Garner A.M., Akehurst R.L., Esler M.D., Pietsch J.B. Cost-effectiveness and clinical effectiveness of catheter-based renal denervation for resistant hypertension // J. Am. Coll. Cardiol. 2012; 60: 1271-1277
622. Esler M., Lambert G., Jenningis G.Regional norepinephrine turnover in human hypertension // Clin. Exp. Hypertens. 1989; 11, suppl. 1.75-89.
623. Grassi G., Cattaneo B.M., Seravalle G., Lanfranchi А., Mancia G. Baroreflex Control of sympathetic nerve activity in essential and secondary hypertension // Hypertension. 1998; 31: 68-72
624. Grassi G., Seravalle G., Dell’Oro R., Turri C., Bolla G.B., Mancia G. Adrenergic and reflex Abnormalities in obesity-related hypertension // Hypertension. 2000; 36: 538-542
625. Stella А., Zanchetti A. Functional role of renal afferents // Physiol. Rev. 1991; 71: 659-682.
626. DiBona G.F., Kopp U.C. Neural control of renal function // Physiol. Rev. 1997; 77: 75-197.
627 Doumas M., Anyfanti P., Bakris G. Should ambulatory blood pressure monitoring be mandatory for future studies in resistant hypertension: a perspective // Hypertension. 2012; 30: 874-876
628. Brandt M.C., Mahfoud F., Reda S., Schirmer S.H., Erdmann E., Bohm M., Hoppe U.C. Renal sympathetic denervation reduces left ventricular hypertrophy and improves cardiac function in patients with resistant hypertension // J. Am. Coll. Cardiol. 2012; 59: 901-909.
629. Mahfoud F., Schlaich M., Kindermann I., Ukena C., Cremers B., Brandt M.C., Hoppe U.C., Vonend O., Rump L.C., Sobotka P.A., Krum H., Esler M., Bohm M. Effect of renal sympathetic denervation on glucose metabolism in patients with resistant hypertension: a pilot study // Circulation. 2011; 123: 1940-1946.
630. Mahfoud F., Cremers B., Janker J., Link B., Vonend O., Ukena C., Linz D., Schmieder R., Rump L.C., Kindermann I., Sobotka P.A. Krum H., Scheller B., Schlaich M., Laufs U., Noehm M. Renal haemodynamics and renal function after catheter-based renal sympathetic denervation in patients with resistant hypertension // Hypertension. 2012; 60: 419-424.
631. Schmieder R.E., Redon J., Grassi G., Kjeldsen S.E., Mancia G., Narkiewicz K., Parati G., Ruilope L., van de Borne P., Tsioufis C. ESH position paper: renal denervation-an interventional therapy of resistant hypertension // J. Hypertens. 2012; 30: 837-841.
632. Frank H., Heusser K., Geiger H., Fahlbuscg R., Naraghi R., Schobel H.P. Temporary reduction of blood pressure and sympathetic nerve activity in hypertensive patients after microvascular decompression // Stroke. 2009; 40: 47-51.
633. Zhang Y., Zhang X., Liu L., Wang Y., Tang X., Zanchetti A. FEVER Study Group. Higher cardiovascular risk and impaired benefit of antihypertensve treatment in hypertensive patients requiring additional drugs on top of randomized therapy: is adding drugs always beneficial? // J. Hypertens. 2012; 30: 2202-2212.
634. Weber M.A., Julius S., Kjeldsen S.E., Jia Y., Brunner H.R., Zappe D.H., Hua T.A., McInnes G.T., Schork А., Mancia G., Zanchetti A. Cardiovascular outcomes in hypertensive patients: comparing single-agent therapy with combination therapy // J. Hypertens. 2012; 30: 2213-2222.
635. Lane D.A., Lip G.Y., Beevers D.G. Improving survival of malignant hypertension patients over 40 years // Am. J. Hypertens. 2009; 22: 1199-1204.
636. Gosse P., Coulon P., Papaioannou G., Litalien J., Lemetayer P. Impact of malignant arterial hypertension on the heart // J. Hypertens. 2011; 29: 798-802.
637. Gonzalez R., Morales E., Segura J., Ruilope L.M., Praga M. Long-term renal survival in malignant hypertension // Nephrol. Dial. Transplant. 2010; 25: 3266-3272.
638. Casadei B., Abuzeid H. Is there a strong rationale for deferring elective surgery in patients with poorly controlled hypertension? // J. Hypertens. 2005; 23: 19-22.
639. Manolis A.J., Erdine S., Borghi C., Tsioufis K. Perioperative screening and management of hypertensive patients // European Society of Hypertension Scientific Newsletter. 2010; 11: 2.
640. Pearce J.D., Craven B.L., Craven T.E., Piercy K.T., Stafford J.M., Edwards M.S., Hansen K.J. Progression of atherosclerotic renovascular disease: A prospective population-based study // J. Vasc. Surg. 2006; 44: 955-962.
641. Safian R.D., Textor S.C. Renal-artery stenosis // N. Engl. J. Med. 2001; 344: 431-442.
642. Gray B.H., Olin J.W., Childs M.B., Sullivan T.M., Bacharach J.M. Clinical benefit of renal artery angioplasty with stenting for the control of recurrent and refractory congestive heart failure // Vasc. Med. 2002; 7: 275-279.
643. Wheatley K., Ives N., Gray R., Kalra P.A., Moss J.G., Baigent C., Carr S., Chalmers N., Eadington D., Hamilton G., Lipkin G., Nicholson А., Scoble J. Revascularization versus medical therapy for renal-artery stenosis // N. Engl. J. Med. 2009; 361: 1953-1962.
644. Funder J.W., Carey R.M., Fardella C., Gomez-Sanchez C.E., Mantero F., Stowasser M., Young W.F. Jr., Montori V.M. Case detection, diagnosis, and treatment of patients with primary aldosteronism: an endocrine society clinical practice guideline // J. Clin. Endocrinol. Metab. 2008; 93: 3266-3281.
645. Sawka A.M., Young W.F., Thompson G.B., Grant C.S., Farley D.R., Leibson C., van Heerden J.A. Primary aldosteronism: factors associated with normalization of blood pressure after surgery // Ann. Intern. Med. 2001; 135: 258-261.
646. Rossi G.P., Bolognesi M., Rizzoni D., Seccia T.M., Piva А., Porteri E., Tiberio G.A., Giulini S.M., Agabiti-Rosei E., Pessina A.C. Vascular remodeling and duration of hypertension predict outcome of adrenalectomy in primary aldosteronism patients // Hypertension. 2008; 51: 1366-1371.
647. Parthasarathy H.K., Menard J., White W.B., Young W.F. Jr., Williams G.H., Williams B., Ruilope L.M., McInnes G.T., Connell J.M., MacDonald T.M. A double-blind, randomized study comparing the antihypertensive effect of eplerenone and spironolactone in patients with hypertension and evidence of primary aldosteronism // J. Hypertens. 2011; 29: 980-990.
648. Chapman M.J., Ginsberg H.N., Amarenco P., Andreotti F., Boren J., Catapano A.L., Descamps O.S., Fisher E., Kovanen P.T., Kuivenhoven J.A., Lesnik P., Masana L., Nordestgaard B.G., Ray K.K., Reiner Z., Taskinen M.-R., Tokgozoglu L., Tybjaeg-Hansen А., Watts G.F., and for the European Atherosclerosis Society Consensus Panel. Triglyceride-rich lipoproteins and high-density lipoprotein cholesterol in patients at high risk of cardiovascular disease: evidence and guidance for management // Eur. Heart J. 2011; 32: 1345-1361.
649. Sever P.S., Dahlof B., Poulter N.R., Wedel H., Beevers G., Caulfield M., Collins R., Kjeldsen S.E., Kristinsson А., McInnes G.T., Mehlsen J., Nieminen M., O’Brien E., Ostergren J. ASCOT Investigators. Prevention of coronary and stroke events with atorvastatin in hypertensive patients who have average or lower-than-average cholesterol concentrations, in the Anglo-Scandinavian Cardiac Outcomes Trial — Lipid Lowering Arm (ASCOT-LLA): a multicentre randomised controlled trial // Lancet. 2003; 361: 1149-1158.
650. ALLHAT officers and coordinators for the ALLHAT collaborative research group. The antihypertensive and lipid lowering treatment to prevent heart attack trial. Major outcomes in moderately hypercholesterolemic, hypertensive patients randomized to pravastatin vs usual care: The Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT-LLT) // JAMA. 2002; 288: 2998-3007.
651. Sever P.S., Poulter N.R., Dahlof B., Wedel H. ASCOT Investigators. Antihypertensive therapy and the benefits of atorvastatin in the Anglo-Scandinavian Cardiac Outcomes Trial: lipid-lowering arm extension // J. Hypertens. 2009; 27: 947-954.
652. Ridker P.M., Danielson E., Fonseca F.A., Genest J., Gotto A.M. Jr., Kastelein J.J., Koenig W., Libby P., Lorenzatti A.J., MacFadyen J.G., Nordestgaard B.G., Shepherd J., Willerson J.T., Glynn R.J. JUPITER Study Group. Rosuvastatin to prevent vascular events in men and women with elevated C-reactive protein // N. Engl. J. Med. 2008; 359: 2195-2207.
653. Reiner Z., Catapano A.L., De Backer G., Graham I., Taskinen M.-R., Wiklund O., Agewall S., Alegria E., Chapman J., Durrington P., Erdine S., Halcox J., Hobbs R., Kjekshus J., Perrone Filardi P., Riccardi G., Storey R.F., Wood D. ESC/EAS Guidelines for the management of dyslipidaemias: The Task Force for the management of dyslipidaemias of the European Society of Cardiology ESC) and the European Atherosclerosis Society (EAS) // Eur. Heart J. 2011; 32: 1769-1818
654. Baigent C., Blackwell L., Emberson J., Holland L.E., Reith C., Bhala N., Peto R., Barnes E.H., Keech А., Simes J., Collins R. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170,000 participants in 26 randomised trials // Lancet. 2010; 376: 1670-1681.
655. Amarenco P., Bogousslavsky J., Callahan А., 3rd, Goldstein L.B., Hennerici M., Rudolph A.E., Sillesen H., Simunovic L., Szarek M., Welch K.M., Zivin J.A. Stroke Prevention by aggressive reduction in cholesterol levels (SPARCL) investigators. High-dose atorvastatin after stroke or transient ischemic attack // N. Engl. J. Med. 2006; 355: 549-559.
656. Taylor F., Ward K., Moore T.H., Burke M., Davey Smith G., Casas J.P., Ebrahim S. Statins for the primary prevention of cardiovascular disease // Cochrane Database Syst. Rev. 2011 Jan 19: CD004816. Review.
657. Baigent C., Blackwell L., Collins R., Emberson J., Godwin J., Peto R., Buring J., Hennekens C., Kearney P., Meade T., Patrono C., Roncaglioni M.C., Zanchetti A. Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials // Lancet. 2009; 373: 1849-1860.
658. Jardine M.J., Ninomiya T., Perkovic V., Cass А., Turnbull F., Gallagher M.P., Zoungas S., Lambers Heerspink H.J., Chalmers J., Zanchetti A. Aspirin is beneficial in hypertensive patients with chronic kidney disease: a post-hoc subgroup analysis of a randomized controlled trial // J. Am. Coll. Cardiol. 2010; 56: 956-965.
659. Rothwell P.M., Price J.F., Fowkes F.G., Zanchetti А., Roncaglioni M.C., Tognoni G., Lee R., Belch J.F., Wilson M., Mehta Z., Meade T.W. Short-term effects of daily aspirin on cancer incidence, mortality, and non-vascular death: analysis of the time course of risks and benefits in 51 randomised controlled trials // Lancet. 2012; 379: 1602-1612.
660. Nathan D.M., Cleary P.A., Backlund J.Y., Genuth S.M., Lachin J.M., Orchard T.J., Raskin P., Zinman B. Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes // N. Engl. J. Med. 2005; 353: 2643-2653.
661. Polak J.F., Backlund J.Y., Cleary P.A., Harrington A.P., O’Leary D.H., Lachin J.M., Nathan D.M. DCCT/EDIC Research Group.Progression of carotid artery intima-media thickness during 12 years in the Diabetes Control and Complications Trial/Epidemiology of Diabetes Interventions and Complications (DCCT/EDIC) study // Diabetes. 2011; 60: 607-613.
662. UK Prospective Diabetes Study (UKPDS ) Group Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33) // Lancet. 1998; 352: 837-853.
663. UK Prospective Diabetes Study (UKPDS) GroupEffect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34) // Lancet. 1998; 352: 854-865.
664. ADVANCE Collaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes // N. Engl. J. Med. 2008; 358: 2560-2572.
665. Gerstein H.C., Miller M.E., Genuth S., Ismail-Beigi F., Buse J.B., Goff D.C. Jr., Probstfield J.L., Cushman W.C., Ginsberg H.N., Bigger J.T., Grimm R.H. Jr., Byington R.P., Rosenberg Y.D., Friedewald W.T. Long-term effects of intensive glucose lowering on cardiovascular outcomes // N. Engl. J. Med. 2011; 364: 818-828.
666. Duckworth W., Abraira C., Moritz T., Reda D., Emanuele N., Reaven P.D., Zieve F.J., Marks J., Davis S.N., Hayward R., Warren S.R., Goldman S., McCarren M., Vitek M.E., Henderson W.G., Huang G.D. Glucose control and vascular complications in veterans with type 2 diabetes // N. Engl. J. Med. 2009; 360: 129-139.
667. Ray K.K., Seshasai S.R., Wijesuriya S., Sivakumaran R., Nethercott S., Preiss D., Erqou S., Sattar N. Effect of intensive control of glucose on cardiovascular outcomes and death in patients with diabetes mellitus: a meta-analysis of randomised controlled trials // Lancet. 2009; 373: 1765-1772.
668. Turnbull F.M., Abraira C., Anderson R.J., Byington R.P., Chalmers J.P., Duckworth W.C., Evans G.W., Gerstein H.C., Holman R.R., Moritz T.E., Neal B.C., Ninomiya T., Patel A.A., Paul S.K., Travert F., Woodward M. Intensive glucose control and macrovascular outcomes in type 2 diabetes // Diabetologia. 2009; 52: 2288-2298.
669. Hemmingsen B., Lund S.S., Gluud C., Vaag А., Almdal T., Hemmingsen C., Wetterslev J. Intensive glycaemic control for patients with type 2 diabetes: systematic review with meta-analysis and trial sequential analysis of randomised clinical trials // BMJ. 2011; 343: d6898.
670. Inzucchi S.E., Bergenstal R.M., Buse J.B., Diamant M., Ferrannini E., Nauck M., Peters A.L., Tsapas А., Wender R., Matthews D.R. Management of hyperglycaemia in type 2 diabetes: a patient-centered approach. Position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD) // Diabetologia. 2012; 55: 1577-1596.
671. Ferrannini E., Solini A. SGLT2 inhibition in diabetes mellitus: rationale and clinical prospects // Nature Rev. Endocrinol. 2012; 8: 495-502.
672. ESC/EASD Guidelines on diabetes, pre-diabetes, and cardiovascular diseases // Eur. Heart J. 2013; doi: 10.1093/eurheartj/eht108.
673. Birtwhistle R.V., Godwin M.S., Delva M.D., Casson R.I., Lam M., MacDonald S.E., Seguin R., Ruhland L. Randomised equivalence trial comparing three month and six month follow up of patients with hypertension by family practitioners // BMJ. 2004; 328: 204.
674. Clark C.E., Smith L.F., Taylor R.S., Campbell J.L. Nurse led interventions to improve control of blood pressure in people with hypertension: systematic review and meta-analysis // BMJ. 2010; 341: c3995.
675. Niiranen T.J., Hanninen M.R., Johansson J., Reunanen А., Jula A.M. Home-measured blood pressure is a stronger predictor of cardiovascular risk than office blood pressure: the Finn-Home study // Hypertension. 2010; 55: 1346-1351.
676. Bray E.P., Holder R., Mant J., McManus R.J. Does self-monitoring reduce blood pressure? Meta-analysis with meta-regression of randomized controlled trials // Ann Med. 2010; 42: 371-386.
677. McManus R.J., Mant J., Bray E.P., Holder R., Jones M.I., Greenfield S., Kaambwa B., Banting M., Bryan S., Little P., Williams B., Hobbs F.D. Telemonitoring and self-management in the control of hypertension (TASMINH2): a randomised controlled trial // Lancet. 2010; 376: 163-172.
678. Gupta A.K., McGlone M., Greenway F.L., Johnson W.D. Prehypertension in disease-free adults: a marker for an adverse cardiometabolic risk profile // Hypertens. Res. 2010; 33: 905-910.
679. Thompson A.M., Hu T., Eshelbrenner C.L., Reynolds K., He J., Bazzano L.A. Antihypertensive treatment and secondary prevention of cardiovascular disease events among persons without hypertension: a meta-analysis // JAMA. 2011; 305: 913-922.
680. Sacks F.M., Svetkey L.P., Vollmer W.M., Appel L.J., Bray G.A., Harsha D., Obarzanek E., Conlin P.R., Miller E.R. 3rd, Simons-Morton D.G., Karanja N., Lin P.H. Effects on blood pressure of reduced dietary sodium and the Dietary Approaches to Stop Hypertension (DASH) diet. DASH-Sodium Collaborative Research Group // N. Engl. J. Med. 2001; 344: 3-10.
681. Viera A.J., Bangura F., Mitchell C.M., Cerna А., Sloane P. Do clinicians tell patients they have prehypertension? // J. Am. Board Family Med. 2011; 24: 117-118.
682. Faria C., Wenzel M., Lee K.W., Coderre K., Nichols J., Belletti D.A. A narrative review of clinical inertia: focus on hypertension // J. Am. Soc. Hypert. 2009; 3: 267-276.
683. Kearney P.M., Whelton M., Reynolds K., Whelton P.K., He J. Worldwide prevalence of hypertension: a systematic review // J. Hypertens. 2004; 22: 11-19.
684. Muiesan M.L., Salvetti M., Paini А., Monteduro C., Galbassini G., Bonzi B., Poisa P., Belotti E., Agabiti Rosei C., Rizzoni D., Castellano M., Agabiti Rosei E. Inappropriate left ventricular mass changes during treatment adversely affects cardiovascular prognosis in hypertensive patients // Hypertension. 2007; 49: 1077-1083.
685. Okin P.M., Oikarinen L., Viitasalo M., Toivonen L., Kjeldsen S.E., Nieminen M.S., Edelman J.M., Dahlof B., Devereux R.B. Serial assessment of the electrocardiographic strain pattern for prediction of new-onset heart failure during antihypertensive treatment: the LIFE study // Eur. J. Heart Fail. 2011; 13: 384-391.
686. Gerdts E., Wachtell K., Omvik P., Otterstad J.E., Oikarinen L., Boman K., Dahlof B., Devereux R.B. Left atrial size and risk of major cardiovascular events during antihypertensive treatment: losartan intervention for endpoint reduction in hypertension trial // Hypertension. 2007; 49: 311-316.
687. Olsen M.H., Wachtell K., Ibsen H., Lindholm L.H., Dahlof B., Devereux R.B., Kjeldsen S.E., Oikarinen L., Okin P.M. Reductions in albuminuria and in electrocardiographic left ventricular hypertrophy independently improve prognosis in hypertension: the LIFE study // J. Hypertens. 2006; 24: 775-781.
688. Atkins R.C., Briganti E.M., Lewis J.B., Hunsicker L.G., Braden G., Champion de Crespigny P.J., DeFerrari G., Drury P., Locatelli F., Wiegmann T.B., Lewis E.J. Proteinuria reduction and progression to renal failure in patients with type 2 diabetes mellitus and overt nephropathy // Am. J. Kidney Dis. 2005; 45: 281-287.
689. Costanzo P., Perrone-Filardi P., Vassallo E., Paolillo S., Cesarano P., Brevetti G., Chiariello M. Does carotid intima-media thickness regression predict reduction of cardiovascular events? A meta-analysis of 41 randomized trials // J. Am. Coll. Cardiol. 2010; 56: 2006-2020.
690. Goldberger Z.D., Valle J.A., Dandekar V.K., Chan P.S., Ko D.T., Nallamothu B.K. Are changes in carotid intima-media thickness related to risk of nonfatal myocardial infarction? A critical review and meta-regression analysis // Am. Heart J. 2010; 160: 701-714.
691. Lorenz M.W., Polak J.F., Kavousi M., Mathiesen E.B., Voelzke H., Tuomainen T.P., Sander D., Plichart M., Catapano A.L., Robertson C.M., Kiechi S., Rundek T., Desvarieaux M., Lind L., Schmid C., DasMahapatra P., Gao L., Wiegelbauer K., Bots M.L., Thompson S.G.; PROG-IMT Study Group. Carotid intima-media thickness progression to predict cardiovascular events in the general population (the PROG-IMT collaborative project): a meta-analysis of individual participant data // Lancet. 2012; 379: 2053-2062.
692. Bots M.L., Taylor A.J., Kastelein J.J., Peters S.A., den Ruijter H.M., Tegeler C.H., Baldassarre D., Stein J.H., O’Leary D.H., Revkin J.H., Grobbee D.E. Rate of exchange in carotid intima-media thickness and vascular events: meta-analyses can not solve all the issues. A point of view // J. Hypertens. 2012; 30: 1690-1696.
693. Burt V.L., Cutler J.A., Higgins M., Horan M.J., Labarthe D., Whelton P., Brown C., Roccella E.J. Trends in the prevalence, awareness, treatment, and control of hypertension in the adult US population. Data from the Health Examination Surveys, 1960 to 1991 // Hypertension. 1995; 26: 60-69.
694. Reiner Z. et al. Physicians’ perception. knowledge and awareness of cardiovacsulr risk factors and adherence to prevention guidelines: the PERCRO-DOC survey // Atherosclerosis. 2010; 213: 598-603.
695. Amar J., Chamontin B., Genes N., Cantet C., Salvador M., Cambou J.P. Why is hypertension so frequently uncontrolled in secondary prevention? // J. Hypertens. 2003; 21: 1199-1205.
696. Mancia G., Ambrosioni E., Agabiti Rosei E.A., Leonetti G., Trimarco B., Volpe M. Blood pressure control and risk of stroke in untreated and treated hypertensive patients screened from clinical practice: results of the ForLife study // J. Hypertens. 2005; 23: 1575-1581.
697. Benetos А., Thomas F., Bean K.E., Guize L. Why cardiovascular mortality is higher in treated hypertensives versus subjects of the same age, in the general population // J. Hypertens. 2003; 21: 1635-1640.
698. Redon J., Cea-Calvo L., Lozano J.V., Marti-Canales J.C., Llisterri J.L., Aznar J., Gonzalez-Esteban J. Differences in blood pressure control and stroke mortality across Spain: the Prevencion de Riesgo de Ictus (PREV-ICTUS) study // Hypertension. 2007; 49: 799-805.
699. Kotseva K., Wood D., De Backer G., De Bacquer D., Pyorala K., Keil U. Cardiovascular prevention guidelines in daily practice: a comparison of EUROASPIRE I., II, and III surveys in eight European countries // Lancet. 2009; 373: 929-940.
700. Bhatt D.L., Steg P.G., Ohman E.M., Hirsch A.T., Ikeda Y., Mas J.L., Goto S., Liau C.S., Richard A.J., Rother J., Wilson P.W. International prevalence, recognition, and treatment of cardiovascular risk factors in outpatients with atherothrombosis // JAMA. 2006; 295: 180-189.
701. Cooper-DeHoff R.M., Handberg E.M., Mancia G., Zhou Q., Champion А., Legler U.F., Pepine C.J. INVEST revisited: review of findings from the International Verapamil SR-Trandolapril Study // Expert Rev. Cardiovasc. Ther. 2009; 7: 1329-1340.
702. Ezzati M., Lopez A.D., Rodgers А., Vander Hoorn S., Murray C.J. Selected major risk factors and global and regional burden of disease // Lancet. 2002; 360: 1347-1360.
703. Banegas J.R., Segura J., Ruilope L.M., Luque M., Garcia-Robles R., Campo C., Rodriguez-Artalejo F., Tamargo J. Blood pressure control and physician management of hypertension in hospital hypertension units in Spain // Hypertension. 2004; 43: 1338-1344.
704. Corrao G., Zambon А., Parodi А., Poluzzi E., Baldi I., Merlino L., Cesana G., Mancia G. Discontinuation of and changes in drug therapy for hypertension among newly-treated patients: a population-based study in Italy // J. Hypertens. 2008; 26: 819-824.
705. Lee J.K., Grace K.A., Taylor A.J. Effect of a pharmacy care program on medication adherence and persistence, blood pressure, and low-density lipoprotein cholesterol: a randomized controlled trial // JAMA. 2006; 296: 2563-2571.
706. Gale N.K., Greenfield S., Gill P., Gutridge K., Marshall T. Patient and general practitioner attitudes to taking medication to prevent cardiovascular disease after receiving detailed information on risks and benefits of treatment: a qualitative study // BMC Family Practice. 2011; 12: 59.
707. Shanti M., Maribel S. Hypertension. — World Health Organization, 2003. — P. 98-104.
708. Krousel-Wood M., Joyce C., Holt E., Muntner P., Webber L.S., Morisky D.E., Frohlich E.D., Re R.N. Predictors of decline in medication adherence: results from the cohort study of medication adherence among older adults // Hypertension. 2011; 58: 804-810.
709. Corrao G., Parodi А., Nicotra F., Zambon А., Merlino L., Cesana G., Mancia G. Better compliance to antihypertensive medications reduces cardiovascular risk // J. Hypertens. 2011; 29: 610-618.
710. Mazzaglia G., Ambrosioni E., Alacqua M., Filippi А., Sessa E., Immordino V., Borghi C., Brignoli O., Caputi A.P., Cricelli C., Mantovani L.G. Adherence to antihypertensive medications and cardiovascular morbidity among newly diagnosed hypertensive patients // Circulation. 2009; 120: 1598-1605.
711. Vrijens B., Vincze G., Kristanto P., Urquhart J., Burnier M. Adherence to prescribed antihypertensive drug treatments: longitudinal study of electronically compiled dosing histories // BMJ. 2008; 336: 1114-1117.
712. Redon J., Coca А., Lazaro P., Aguilar M.D., Cabanas M., Gil N., Sanchez-Zamorano M.A., Aranda P. Factors associated with therapeutic inertia in hypertension: validation of a predictive model // J. Hypertens. 2010; 28: 1770-1777.
713. Luders S., Schrader J., Schmieder R.E., Smolka W., Wegscheider K., Bestehorn K. Improvement of hypertension management by structured physician education and feedback system: cluster randomized trial // Eur. J. Cardiovasc. Prev. Rehabil. 2010; 17: 271-279.
714. De Rivas B., Barrios V., Redon J., Calderon A. Effectiveness of an Interventional Program to Improve Blood Pressure Control in Hypertensive Patients at High Risk for Developing Heart Failure: HEROIC study // J. Clin. Hypertens. (Greenwich). 2010; 12: 335-344.
715. Guthrie B., Inkster M., Fahey T. Tackling therapeutic inertia: role of treatment data in quality indicators // BMJ. 2007; 335: 542-544.
716. Claxton A.J., Cramer J., Pierce C. A systematic review of the associations between dose regimens and medication compliance // Clin. Ther. 2001; 23: 1296-1310.
717. Ashworth M., Medina J., Morgan M. Effect of social deprivation on blood pressure monitoring and control in England: a survey of data from the quality and outcomes framework // BMJ. 2008; 337: a2030.
718. Serumaga B., Ross-Degnan D., Avery A.J., Elliott R.A., Majumdar S.R., Zhang F., Soumerai S.B. Effect of pay for performance on the management and outcomes of hypertension in the United Kingdom: interrupted time series study // BMJ. 2011; 342: d108.
719. Campbell S.M., Reeves D., Kontopantelis E., Sibbald B., Roland M. Effects of pay for performance on the quality of primary care in England // N. Engl. J. Med. 2009; 361: 368-378.
720. Fahey T., Schroeder K., Ebrahim S. Educational and organisational interventions used to improve the management of hypertension in primary care: a systematic review // Br. J. Gen. Pract. 2005; 55: 875-882.
721. Weingarten S.R., Henning J.M., Badamgarav E., Knight K., Hasselblad V., Gano А. Jr., Ofman J.J. Interventions used in disease management programmes for patients with chronic illness-which ones work? Meta-analysis of published reports // BMJ. 2002; 325: 925.
722. Carter B.L., Bosworth H.B., Green B.B. The hypertension team: the role of the pharmacist, nurse, andteamwork in hypertension therapy // J. Clin. Hypertens (Greenwich) 2012; 14: 51-65.
723. Chodosh J., Morton S.C., Mojica W., Maglione M., Suttorp M.J., Hilton L., Rhodes S., Shekelle P. Meta-analysis: chronic disease self-management programs for older adults // Ann. Intern. Med. 2005; 143: 427-438.
724. Carter B.L., Rogers M., Daly J., Zheng S., James P.A. The potency of team-based care interventions forhypertension: a meta-analysis // Arch. Intern. Med. 2009; 169: 1748-1755.
725. Walsh J.M., McDonald K.M., Shojania K.G., Sundaram V., Nayak S., Lewis R., Owens D.K., Goldstein M.K.Quality improvement strategies for hypertension management: a systematic review // Med. Care 2006; 44: 646-657.
726. Glynn L.G., Murphy A.W., Smith S.M., Schroeder K., Fahey T. Interventions used to improve control ofblood pressure in patients with hypertension // Cochrane Database Syst. Rev. 2010: CD005182.
727. Machado M., Bajcar J., Guzzo G.C., Einarson T.R. Sensitivity of patient outcomes to pharmacistinterventions. Part II: Systematic review and meta-analysis in hypertension management // Ann. Pharmacother. 2007; 41: 1770-1781.
728. Morak J., Kumpusch H., Hayn D., Modre-Osprian R., Schreier G. Design and evaluation of a telemonitoring concept based on NFC-enabled mobile phones and sensor devices // IEEE Trans. Inf .Technol. Biomed. 2012; 16: 17-23.
729. Canzanello V.J., Jensen P.L., Schwartz L.L., Wona J.B., Klein L.K. Inferred blood pressure control with aphysician-nurse team and home BP measurement // Mayo Clin. Proc. 2005; 80: 31-36.
730. Stergiou G., Myers M.G., Reid J.L., Burnier M., Narkiewicz K., Viigimaa M., Mancia G. Setting-up a bloodpressure and vascular protection clinic: requirements of the European Society of Hypertension // J. Hypertens. 2010; 28: 1780-1781.
731. Shea K., Chamoff B. Telehomecare communication and self-care in chronic conditions: moving toward a shared understanding // Worldviews Evid. Based Nurs. 2012; 9: 109-116.
732. Parati G., Omboni S., Albini F., Piantoni L., Giuliano А., Revera M., Illyes M., Mancia G. Home blood pressure telemonitoring improves hypertension control in general practice. The TeleBPCare study // J. Hypertens. 2009; 27: 198-203.
733. Neumann C.L., Menne J., Rieken E.M., Fischer N., Weber M.H., Haller H., Schulz E.G. Blood pressuretelemonitoring is useful to achieve blood pressure control in inadequately treated patients with arterialhypertension // J. Hum. Hypertens. 2011; 25: 732-738.
734. Omboni S., Guarda A. Impact of home blood pressure telemonitoring and blood pressure control: ameta-analysis of randomized controlled studies // Am. J. Hypertens. 2011; 24: 989-998.
735. Russell M., Roe B., Beech R., Russell W. Service developments for managing people with long-termconditions using case management approaches, an example from the UK // International J. Integrated Care. 2009; 9: e02.