Статья опубликована на с. 7-12
Артериальная гипертензия (АГ), или гипертония, — наиболее распространенное неинфекционное заболевание (хроническое неэпидемическое заболевание, ХНЗ) современного мира и, следовательно, самая частая причина обращения в первичное звено здравоохранения (ПМСП): на уровне служб неотложной медицинской помощи (НМП) и скорой медицинской помощи (СМП), поликлиник, фельдшерско-акушерских пунктов (ФАП), семейных врачей и терапевтов [1, 2].
АГ является одним из модифицируемых факторов риска, наиболее распространенных в мире. Гипертония участвует в развитии сердечно-сосудистых атеросклеротических заболеваний, является причиной заболевания и смерти от сердечно-сосудистых событий, инсультов, почечной недостаточности и болезней периферических сосудов. По этой причине продолжительность жизни пациентов с АГ снижается.
Чем выше артериальное давление (АД), тем больше усилий нужно сердцу для того, чтобы перекачивать кровь. Нормальным АД у взрослых считается 120 мм рт.ст. (систолическое давление, САД) и 80 мм рт.ст. (диастолическое давление, ДАД), высоким или повышенным — САД ≥ 140 мм рт.ст. и/или ДАД ≥ 90 мм рт.ст.
АД (сила, с которой кровь воздействует на стенки кровеносных сосудов, в частности артерий, когда она выбрасывается сердцем) — один из гибких механизмов, регулирующих течение метаболических процессов, в свою очередь, существенно зависящий от их особенностей. На АД влияет характер обменных реакций (в периоды физической и психической активности, сна и отдыха), в связи с чем его величина колеблется в пределах суток, т.е. этот показатель не является жесткой гомеостатической константой и находится в прямой зависимости от активности анаболических и катаболических реакций.
Величина АД зависит от соотношения минутного объема (МО) сердца (сердечного выброса, СВ) и общего периферического сосудистого сопротивления (ОПСС). Ударный объем (УО), или ударный выброс (УВ), сердца (ФВ — фракция выброса) определяет уровень САД, тонус периферических (в первую очередь резистивных) сосудов, обусловливает величину ДАД.
У людей, которые не имеют диагноза АГ, высокое или повышенное АД, как правило, вызывает такие симптомы, как головная боль, одышка, головокружение, боль в груди, учащенное сердцебиение и носовые кровотечения. С другой стороны, в медицинской практике у многих пациентов-гипертоников отсутствуют какие-либо симптомы, из-за чего гипертония как заболевание справедливо называется тихим, или безмолвным, убийцей.
В условиях практической медицинской деятельности на уровне первичной медико-санитарной помощи (ПМСП), в частности в медицине неотложных состояний (НМП, СМП), собственный опыт авторов показывает, что в связи с болезнями органов кровообращения фиксируется 40,84 % вызовов, а вызовы из-за АГ с кризами отмечаются у 25,74 % пациентов (соответствующие тезисы представлены на Всероссийской конференции в Самаре 7–8 ноября 2014 г. и на юбилейной Всероссийской научно-практической конференции (55-я ежегодная сессия РКНПК) «70 лет борьбы за жизнь» в Москве 1–2 июня 2015 г.). Необходимо отметить, что АГ, чаще всего в виде сопутствующего диагноза, встречается практически среди всех случаев вызова по болезням кровообращения [1, 3].
Артериальная гипертензия (такое название предложил E. Frank в 1911 г.), или просто гипертония, является серьезной растущей проблемой для современного общественного здравоохранения и независимым фактором риска (ФР) сердечно-сосудистых заболеваний (ССЗ), способствующим развитию серьезнейших заболеваний, таких как инсульт и инфаркт миокарда (ИМ) [1, 18]. В материалах журнала Current Hypertension Reports (в статье авторов: Scott Reule and Paul E. Drawz) за декабрь 2012 года опубликовано, что в США последние данные The National Health and Nutrition Examination Survey (NHANES) сообщают о распространенности АГ среди 30,5 % мужчин и 28,5 % женщин [7]. За 2010 год расходы, приписываемые к гипертонии, превысили 90 млрд долларов [8].
Во всем мире каждый третий взрослый имеет высокое АД — нарушение, которое вызывает около половины всех случаев смерти от инсульта или других ССЗ. В 2000 году по оценкам АГ у взрослых общий показатель распространенности был 972 млн, но ожидается его увеличение до 1560 млн в 2025 году [9]. Считается, что эта проблема была непосредственной причиной 7,5 миллиона смертей в 2004 году, что составило почти 13 % от смертности во всем мире. Практически во всех странах с высоким уровнем доходов всеохватывающая диагностика и лечение людей-гипертоников недорогими лекарствами привели к резкому снижению среднего АД у всех групп населения, что помогло снизить смертность от ССЗ. Например, в 1980 году почти 40 % взрослого населения в европейском регионе ВОЗ и 31 % взрослых на Американском континенте страдали от гипертонии. В 2008 году этот показатель стал ниже 30 и 23 % соответственно [9, 10]. В африканском регионе ВОЗ, однако, считается, что во многих странах более 40 % (и даже до 50 %) взрослых имеют гипертензию, и эта доля постоянно растет [2, 14].
В развивающихся странах многим людям с гипертонией до сих пор не поставлен диагноз, и они, таким образом, лишены возможного лечения, которое могло бы существенно уменьшить риск смерти и инвалидности от болезней сердца или инсульта [15].
По данным, представленным пресс-центром ВОЗ (Информационный бюллетень, январь 2015 г.), извлеченным из публикации Global status report on noncommunicable diseases 2014:
— сердечно-сосудистые заболевания составляют большинство случаев смертей от ХНЗ — 17,5 млн в год;
— в основном на четыре основные группы ХНЗ (сердечно-сосудистые, раковые заболевания, болезни органов дыхания и сахарный диабет) приходится около 82 % случаев смерти.
В информационном бюллетене ВОЗ № 310 в мае 2014 года, в статье «10 ведущих причин смерти в мире» АГ указана в отдельности как одна из них (2 %), а дальше говорится: «На протяжении предыдущего десятилетия основными болезнями, уносившими больше всего человеческих жизней, стали ишемическая болезнь сердца, инсульт, респираторные инфекции нижних дыхательных путей и хроническая обструктивная болезнь легких» (рис. 1).
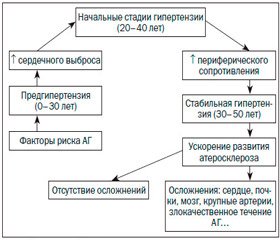
О связи АГ с ишемической болезнью сердца (ИБС) и инсультом непрерывно появляются все более свежие данные, из-за чего эти состояния часто приходится рассматривать неразрывно. Современные медицинские исследования твердо установили, что существует постоянная взаимосвязь между увеличением АД и ССЗ, инсультом и конечной стадией заболевания почек (рис. 2). На основании подобных заключений и наблюдений своевременный контроль и наблюдение за пациентами с гипертонией имеет большое значение, особенно на уровне ПМСП [17].
АГ — это состояние, при котором кровеносные сосуды имеют постоянно персистирующее высокое напряжение (высокое АД), негативно влияющее на соответствующее распределение крови, транспортируемой от сердца ко всем частям тела. Гипертензия как синдром является полиэтиологическим хроническим заболеванием сердечно-сосудистой системы (ССС) и характеризуется стойким повышением АД ≥ 140/90 мм рт. ст., зафиксированным не менее трех раз (в разные дни), в артериях.
Синонимы АГ: системная артериальная гипертензия, артериальная гипертония (или просто гипертония), идиопатическая АГ, гипертоническая болезнь (Г.Ф. Ланг, 1875–1948, Санкт-Петербург — Ленинград).
Сравнительно с рекомендациями ESH/ESC 2003 и 2007 гг. классификация АГ (табл. 1) на сегодня, по заключению (2013 г.) рабочей группы European Society of Hypertension (ESH) и European Society of Cardiology (ESC), остается неизменной [4].
-vak/9-2.jpg)
Опасности гипертонии, начиная от повреждения кровеносных сосудов органов-мишеней, таких как сердце, мозг, сетчатка глаз и почки, очень серьезны и пропорциональны тому, насколько высоки цифры АД и насколько мало подвергается врачебному контролю сам пациент с таким АД. Гипертония может привести к инфаркту миокарда, гипертрофии мышцы сердца, впоследствии приводящей к расширению сердца за счет гипертрофии левого желудочка (ГЛЖ) и в конце концов — к сердечной недостаточности (СН). Кровеносные сосуды могут развивать выпячивания (аневризмы) и слабые места, которые делают их более уязвимыми к обструкции и разрыву. Высокое или повышенное АД может привести к фильтрации крови в мозг, спровоцировать нарушение мозгового кровообращения или почечную недостаточность, а также может вызвать слепоту и когнитивные нарушения [11, 14].
Поражение органов и систем при АГ имеет место практически при любой степени. В работе В.В. Никонова и В.В. Никоновой (2006 г.) с учетом рекомендаций ESH/ESC выделяются основные признаки АГ, сохранившие свою актуальность и сегодня:
1. При 1-й степени характерно отсутствие конкретных жалоб и заметного поражения органов-мишеней.
2. При 2-й степени имеются лабораторно-инструментальные признаки (как минимум один из нижеперечисленных признаков) поражения органов-мишеней: признаки ГЛЖ (на ЭхоКГ, рентгене, ЭКГ), коронарной болезни, локальное или генерализованное сужение артерий сетчатки, микроальбуминурия, протеинурия, повышение креатинина, УЗ- или ангио-графические признаки атеросклероза магистральных сосудов (аорты, коронарных, сонных, подвздошных или бедренных артерий).
3. При 3-й степени — признаки поражения органов-мишеней (клиническая картина ИБС, аритмия, СН, нарушения коронарного и мозгового крово-обращения, инсульты, инфаркты, энцефалопатия, сосудистая деменция, кровоизлияния в глаз, отек зрительного нерва, выпадение полей зрения, ХПН, расслаивающаяся аневризма, окклюзия сосудов, перемежающаяся хромота и т.д.).
Факторы риска гипертонии
Относительно факторов риска (ФР) в многоцентровом исследовании с участием 6762 пациентов с АГ, без доказанных предыдущих сердечно-сосудистых событий (De la Sierra A., González-Segura D.), результаты которого опубликованы в журнале Medicina clínica de la Facultad de Medicina de Barcelona в мае 2011 года (большинство пациентов соответствовали критериям высокого или очень высокого сердечно-сосудистого риска), чаще всего выявлялись факторы дислипидемии (73,6 %), пожилого возраста (50,8 %) и абдоминального ожирения (31,7 %). Что касается повреждений в органах-мишенях, чаще всего наблюдались аномалии функции почек (24,1 %), гипертрофии левого желудочка (16,4 %) и микроальбуминурии (10,7 %) [5].
В другом исследовании (Martell-Claros N., Galgo-Nafria A.), данные которого опубликованы в журнале European journal of preventive cardiology в июне 2012 года, было отмечено, что вновь диагностированные пациенты среди гипертоников (< 55 лет) на уровне ПМСП в Испании имеют выраженную ассоциацию ФР ССЗ и высокий сердечно-сосудистый риск. В этом исследовании из всех пациентов с АГ 5,8 % не имели ФР ССЗ, у 23,2 % был зафиксирован как минимум 1 ФР, связанный с высоким АД, у 32,8 % — 2, у 24,7 % — 3, у 11,3 % — 4, а у 2,3 % было выявлено 5 ФР ССЗ. Наиболее распространенным ФР ССЗ была дислипидемия, которая встречалась у 80,4 % (у 37,9 % с лечением), с последующим абдоминальным ожирением, у 45,9 % пациентов с АГ. Распространенность метаболического синдрома составила 44,4 %. Сердечно-сосудистый риск встречался в среднем у 0,2 %, низкий — у 5 %, умеренный — у 26,1 %, высокий — у 47,3 %, и очень высокий — у 21,4 % [13].
В результате высокого или повышенного АД, тем более если оно уже перешло в стадию гипертонии и не контролируется врачом, отрицательные последствия для здоровья могут усугубляться такими ФР, которые повышают вероятность развития осложнений и прогрессирования такого состояния: потреблением табака, неправильным питанием, злоупотреблением алкоголем, незначительной физической активностью и воздействием непрерывного стресса, так же как и ожирением, высоким уровнем холестерина и сахарным диабетом [10, 19].
В докладе по случаю Всемирного дня здоровья 2013 «Общие сведения о гипертонии в мире» ВОЗ четко заявляет о своей озабоченности этой проблемой, что нашло отражение в 40 страницах информации, фактов и цифр [14].
Все эти понятия и сведения о гипертонии периодически подвергаются пересмотру международным медицинским сообществом в соответствии с исследованиями и накопленным в повседневной практике опытом. ВОЗ оставляет открытым доступ для широкой общественности, дает возможность компиляции этой информации на своем официальном веб-сайте [14, 15]. ВОЗ в своем рапорте «Общая информация о гипертонии в мире. Всемирный день здоровья 2013» рассматривает в качестве причин гипертонии ФР (рис. 3), связанные с поведением, социально-экономические факторы, а также группу факторов, которые могут скрыть генетическую составляющую вторичного характера (к примеру, почечные или эндокринные болезни), или, возможно, факторы, связанные с временной тревогой (страхом) перед медицинской консультацией («синдром белого халата») [11].
-vak/10-1.jpg)
Фактор риска, по утверждению ВОЗ, — это какое-либо свойство или особенность у конкретного человека или какое-либо воздействие на него, повышающие вероятность развития в будущем болезни или травмы. Согласно исследованиям ВОЗ, значительно повышают риск внезапной смерти три основных фактора: гипертония, гиперхолестеринемия и курение. Основными ФР возникновения ССЗ (более 80 % случаев) считаются нездоровое и несбалансированное питание, физическая гипоактивность и употребление табака. Следствием неправильного питания и малоподвижного образа жизни является повышение АД, рост уровня глюкозы в крови, повышенное количество жиров в крови, избыточный вес и ожирение. Все это объединяют одним общим термином «промежуточные факторы риска». Однако необходимо учитывать множество основополагающих причин, оказывающих непосредственное влияние на формирование хронических болезней (в т.ч. и АГ), — глобализацию, урбанизацию, старение населения, а также нищету и стресс.
Артериальная гипертензия как результат взаимодействия прессорных и депрессорных систем
АГ — это результат нарушения регуляции АД на любом уровне, от коры головного мозга до клеточных мембран. Накопленные данные свидетельствуют о многообразных нарушениях регуляторных механизмов в процессе эволюции АГ, следствием чего становится сдвиг в ту или иную сторону результирующих влияний, определяющих уровень МО или ОПСС.
Условно можно выделить 3 обобщенных звена патогенеза АГ — гипертонию выброса, сопротивления и гиперволемию. Так, в начале АГ в основном отмечается повышение САД, тахикардия, вегетативная дисфункция. Это свидетельствует о том, что в основе этой ситуации лежит повышенная (усиленная) работа сердца — гипертония выброса. В дальнейшем по мере прогрессирования заболевания начинает повышаться не только САД, но и ДАД, т.е. значительно повышается тонус артерий и артериол, что выражается ростом ОПСС и легочного сосудистого сопротивления (ЛСС), — гипертония сопротивления. В этот же период в организме увеличивается выработка АДГ, происходит задержка Na+ и жидкости, что обусловливает дальнейшее повышение САД у одних людей, стойкое повышение ДАД у других или то и другое одновременно у третьих (в ряде случаев уровни АД почти не изменяются), т.е. начинает прогрессировать СН — гиперволемическая гипертония. Такое разделение патогенетических периодов АГ позволяет более эффективно и качественно подходить не только к лечению АГ, но и к купированию гипертонических кризов (ГК).
Усугубление нарушений кровообращения у людей с АГ обусловлено:
— экзогенными факторами (психоэмоциональные нагрузки, метеорологическое влияние, чрезмерное потребление кофе, соли и воды, избыточная инсоляция, интеркуррентные заболевания, курение, применение гормональных контрацептивов, медикаментозное влияние, чаще всего неадекватные дозы лекарств в результате самолечения и самостоятельно принятого пациентом решения отменить один или все препараты, спорные комбинации и возможные несовместимости);
— эндогенными факторами (первичный и вторичный альдостеронизм, избыточное образование ренина вследствие снижения почечного кровотока, острая ишемия мозга и сердца, иногда с трудной дифференцировкой, произошло ли раньше повышение АД и ишемия или наоборот, а также рефлекторное влияние со стороны внутренних органов).
У здоровых лиц повышение либо снижение АД при различной интенсивности обменных процессов обусловлено изменениями взаимодействия прессорной и депрессорной систем (рис. 4).
Основными звеньями патогенеза АГ являются изменение активности САС, РААС, ККС и ПГ, нарушение функции почек и водно-солевого обмена.
Немаловажную роль в нарушении ауторегуляции сосудистого тонуса играет и атеросклероз экстракраниальных артерий с повреждением барорефлекторного аппарата, усиление агрегации тромбоцитов и повышение содержания серотонина в ЦНС, синдром апноэ во сне. В последнем случае возникают эпизоды асфиксии и альвеолярной гиповентиляции во время сна: снижение содержания O2 в крови и в тканях, стимулирующее хеморецепторы артериальных и венозных сосудов; повышение активности ЦНС; повышение внутричерепного давления.
Список литературы
1. Васкес Абанто Х.Э., Васкес Абанто А.Э. Болезни системы кровообращения в медицине неотложных состояний // Материалы III Всероссийской конференции «Противоречия современной кардиологии: спорные и нерешенные вопросы» (7–8 ноября 2014 года). — Самара, 2014. — 170 с.
2. Васкес Абанто Х.Э., Васкес Абанто А.Э. Из практики медицины неотложных состояний // Новости медицины и фармации. — 2014. — 15 (509). — С. 22-25.
3. Васкес А.Х.Э., Васкес А.А.Э., Арельяно В.С.Б. Кардиология в практике врача экстренной медицины // Тезисы юбилейной Всероссийской научно-практической конференции (55-я ежегодная сессия РКНПК) «70 лет борьбы за жизнь» в Москве 1–2 июня 2015 г.
4. Рабочая группа по лечению артериальной гипертонии Европейского общества гипертонии (European Society of Hypertension, ESH) и Европейского общества кардиологов (European Society of Cardiology, ESC). Рекомендации по лечению артериальной гипертонии. ESH/ESC 2013 // Российский кардио-логический журнал. — 2014. — 1 (105). — 7-94.
5. De la Sierra A., González-Segura D. Risk factors in hypertensive patients without previous cardiovascular events [Article in Spanish] // Med. Clin. (Barc.). — 2011 May 14. — 136 (13). — 559-64. doi: 10.1016/j.medcli.2010.11.025. Epub 2011 Mar 11. [Доступно в: http. — //www.ncbi.nlm.nih.gov/pubmed/?term = manejo+de+la+hipertension+arterial].
6. Dulin B.R., Haas S.J., Abraham W.T., Krum H. Do elderly systolic heart failure patients benefit from beta blockers to the same extent as the non-elderly? Meta-analysis of > 12,000 patients in large-scale clinical trials // Am. J. Cardiol. — 2005. — 95 (7). — 896-8. [Доступно в: PubMed, http. — //www.ncbi.nlm.nih.gov/pubmed/15781028].
7. Guo F., He D., Zhang W., Walton R.G. Trends in prevalence, awareness, management, and control of hypertension among United States adults, 1999 to 2010 // J. Am. Coll Cardiol. — 2012. — 60 (7). — 599-606. [PubMed, http. — //www.ncbi.nlm.nih.gov/pubmed/22796254].
8. Heidenreich P.A., Trogdon J.G., Khavjou O.A. et al. Forecas-ting the future of cardiovascular disease in the United States: a policy statement from the American Heart Association // Circulation. — 2011. — 123 (8). — 933-44. [PubMed, http. — //www.ncbi.nlm.nih.gov/pubmed/21262990].
9. James P.A., Oparil S., Carter B.L. et al. 2014 evidence-based guideline for the management of high blood pressure in adults: report from the panel members appointed to the Eighth Joint National Committee (JNC 8) // JAMA. — 2014. — 311. — 507-520. doi. — 10.1001/jama.2013.284427. [Доступно в: http. — //jama.jamanetwork.com/article.aspx?articleid = 1791497].
10. Kearney P.M., Whelton M., Reynolds K., Muntner P., Whelton P.K., He J. Global burden of hypertension: Analysis of worldwide data // Lancet. — 2005. — 365. — 217-23 [Доступно в: PubMed, http. — //www.ncbi.nlm.nih.gov/pubmed/15652604].
11. Marcano Pasquier R. Las nuevas pautas del JNC 8 para el manejo de la hipertensión // www.medicinapreventiva.info. October 2014.
12. Marin Marcos J., Fábregues Guillermo. Registro Nacional de Hipertensión Arterial. Conocimiento,tratamiento y control de la hipertensión arterial. Estudio RENATA (National Registry of Hypertension. Awareness, Treatment and Control of Hypertension. The RENATA Study) // Rev. argent. cardiol. — 2012. — Vol. 80, № 2. Ciudad Autónoma de Buenos Aires, abr. [Доступно в: http. — //www.scielo.org.ar/scielo.php?script = sci_arttext&pid = S1850-37482012000200005].
13. Martell-Claros N. Cardiovascular risk profile of young hypertensive patients: the OPENJOVEN study // Eur. J. Prev. Cardiol. — 2012 Jun. — 19 (3). — 534-40. DOI: 10.1177/1741826711406202. Epub 2011 Apr 7. [Доступно в: PubMed, http. — //www.ncbi.nlm.nih.gov/pubmed/21474438].
14. OMS/WHO. Informacion general sobre la hipertensión en el mundo. Dia Mundial de la Salud 2013. WHO/DCO/WHD/2013.2 [Доступно в: http. — //www.who.int/cardiovascular_diseases/publications/global_brief_hypertension/es/].
15. OMS/WHO. Preguntas y respuestas sobre la hipertensión. Marzo de 2013 [Доступно в: http. — //www.who.int/features/qa/82/es/].
16. Petrák O., Zelinka T., Štrauch B., Rosa J., Šomlóová Z., Indra T., Turková H., Holaj R., Widimský J. Jr. Combination antihypertensive therapy in clinical practice. The analysis of 1254 consecutive patients with uncontrolled hypertension // J. Hum. Hypertens. (Journal of Human Hypertension). — 2015 Apr 2. doi: 10.1038/jhh.2015.24 [Доступно в: PubMed, http. — //www.ncbi.nlm.nih.gov/pubmed/25833703].
17. Reule Scott, Drawz Paul E. Heart Rate and Blood Pressure: Any Possible Implications for Management of Hypertension? // Curr Hypertens Rep. — 2012 Dec. — 14 (6). — 478-484. [Доступно в: PubMed, http. — //www.ncbi.nlm.nih.gov/pmc/articles/PMC3491126/].
18. Sarafidis P.A., Bakris G.L. Resistant hypertension: an overview of evaluation and treatment // J. Am. Coll. Cardiol. — 2008. — 52. — 1749-57 [Доступно в: PubMed, http. — //www.ncbi.nlm.nih.gov/pubmed/?term = Sarafidis+P.A. %2C+Bakris+G.L.+Resistant+hypertension %3A+an+overview+of+evaluation+and+treatment].
19. Takashi Kanaia, Henry Krum. Un tratamiento nuevo para una enfermedad antigua: tratamiento de la hipertensión arterial resistente mediante denervación simpática renal percutánea // Rev. Esp. Cardiol. — 2013 [Доступно в: http. — //www.revespcardiol.org/es/un-tratamiento-nuevo-una-enfermedad/articulo/90219244/#t0005].

-vak/8-1.jpg)
-vak/9-1.jpg)
-vak/9-2.jpg)
-vak/10-1.jpg)
-vak/11-1.jpg)