Резюме
У статті наведено випадки успішного лікування злоякісного набряку-набухання головного мозку в ранньому післяопераційному періоді після видалення пухлин головного мозку, коли спостерігалось пролабування мозкової речовини в трепанаційне вікно. Інтенсивна протинабрякова терапія проводилася під контролем внутрішньочерепного тиску, який вимірювали через встановлений субдуральний катетер. Пропонований метод є доступним для відділень інтенсивної терапії, які забезпечені стандартними поліфункціональними моніторами.
В статье представлен случай успешного лечения злокачественного отека-набухания головного мозга в раннем послеоперационном периоде после удалення опухоли головного мозга, когда наблюдалось пролабирование мозгового вещества в трепанационное окно. Интенсивная противоотечная терапия проводилась под контролем внутричерепного давления, который измеряли через установленый субдуральный катетер. Предложеный метод доступен для отделений интенсивной терапии, которые обеспечены стандартными полифункциональными мониторами.
Patient N., aged 62, with the diagnosis left mediobasal fronto-temporal lobe tumor was electively hospitalized in the Hospital of Emergency care. The patient’s condition at the time of admission was moderate; level of consciousness was 14 points by the Glasgow Coma Scale (GCS); the patient complaints of mild headache, weakness in the right extremities. MRI revealed glial formation with large perifocal edema offset medial structures 7 mm. The total removal of the tumor under endotracheal anesthesia with complete muscle relaxation was electively performed. There was a significant intraoperative brain edema with large prolapse of the brain tissues. Antiedematous therapy used, increased head position at 45º were not effective enough. Given the above situation, during the operation in the subdural space PVC catheter was administered to measure and correct intracranial pressure (ICP). Postoperatively, the patient was transferred to the intensive care unit, where mechanical ventilation was prolonged in normoventilation mode (respirator iVent, Israel) and intensive care was conducted under the protocol, the vital parameters were appropriately monitored, and ICP started to be measured. ICP was monitored carried by multifunctional monitor IntelliVue Patient Monitor MP40 (Philips) of the line for invasive pressure measurement by subdural fluid-filled catheter with an external transducer reusable connectep. The patient received intensive therapy according to the current protocol, artificial ventilation, enteral nutritional support with energy value of 35 kcal/kg, antibiotic prophylaxis, prevention of thromboembolic complications, stress damage to the gastrointestinal tract, analgosedation and adaptation to mechanical ventilation (sodium hydroxybutyrate, morphine, diazepam, thiopental). If ICP increased appropriate treatment with hyperosmotic solutions (mannitol, hypertonic sodium chloride), dexamethasone and solu-medrol was performed. While patient’s treatment her consciousness recovered to the level up to 13 points by GCS. On the second day of treatment the level of consciousness of the patient was 14 points by GCS. On the third day the condition improved, the level of consciousness was 14 points by GCS, the patient was transferred to the neurosurgical department. On the tenth day the patient underwent re-operation for closing the bone flaw. The patient was discharged home in good condition, with no neurological deficit deepening. Complications associated with ICP monitoring were not determined. Conclusions. The method of ICP monitoring via subdural sensor with a standard multifunctional display is a robust, reliable, affordable and economically feasible. Implementation of ICP monitoring requires close collaboration between neurosurgeons and anesthesiologists. ICP monitoring in patients with brain tumors in the early postoperative period had a significant impact on the therapy in these patients. ICP measurement in the early postoperative period makes it possible to control edema of the brain and impact the proper selection of the therapy without traumatic transporting the patient for CT examination of the brain.
Статтю опубліковано на с. 130-133
Вступ
При оперативних втручаннях із приводу новоутворень головного мозку, переважно медіобазальної локалізації, спостерігається значний цитотоксичний набряк головного мозку, а при видаленні великих конвекситальних новоутворень зі значним дислокаційним синдромом та компресією конвекситальних вен розвиваються набряк речовини мозку та пролабування в трепанаційний дефект. Інтраопераційно за допомогою протинабрякової терапії (маніт, гіпертонічний розчин, фуросемід, дексаметазон), люмбальної пункції не завжди вдається вкласти кістковий клапоть у трепанаційне вікно.
У таких випадках кістковий клапоть вшивається в жирову клітковину передньої стінки черевної порожнини, у субдуральний простір вкладається поліхлорвініловий дренаж, який виводиться через контрапертуру на шкірі, проводиться пластика твердої мозкової оболонки, пошарове зашиття шкіри.
З огляду на ймовірність тривалого перебування пацієнта в наркозі, загрозу наростання неврологічного дефіциту в план раннього післяопераційного ведення пацієнта включено приєднання субдурального дренажу до системи вимірювання внутрішньочерепного тиску (ВЧТ), додаткове дренування ліквору через дренажну систему, ранній післяопераційний контроль за допомогою комп’ютерної томографії (КТ) через 6 та 12 годин.
Вимірювання ВЧТ дозволяє адекватно швидко підібрати протинабрякову терапію та спрогнозувати виведення пацієнта з медикаментозного сну.
Практика вимірювання ВЧТ у ранній післяопераційний період у хворих із новоутвореннями головного мозку не є поширеною (Anne J. Moore, David W. Newell, 2010; Takanori Fukushima et al., 2010).
Метою нашого дослідження було з’ясувати доцільність моніторингу ВЧТ у пацієнтів із ново–утвореннями головного мозку, а саме для корекції протинабрякової терапії залежно від динаміки ВЧТ.
Проведено моніторування ВЧТ у 8 пацієнтів за останній рік: із них троє чоловіків та п’ять жінок віком від 49 до 72 років.
Методи моніторингу ВЧТ поділяються на люмбальні, інфратенторіальні та супратенторіальні, до яких належать інтравентрикулярні, субарахноїдально-субдуральні та інтрапаренхіматозні.
Найбільш сучасними є інтрапаренхіматозні датчики, у яких трансдюсер розташований на дистальному кінці катетера (фіброоптичні трансдюсери «Camino» та мікросенсорні «Codman»). Датчики цього типу характеризуються високою точністю, мінімально травмують тканину мозку і не вимагають повторного калібрування. Основним недоліком моніторингу ВЧТ з використанням інтрапаренхіматозних датчиків є висока вартість моніторів та витратних матеріалів [1, 3].
На противагу методикам із використанням паренхіматозних датчиків, для методу моніторингу ВЧТ через субдуральний або інтравентрикулярний катетер може застосовуватися стандартний багатофункціональний монітор із лінією інвазивного вимірювання тиску.
Моніторинг ВЧТ через шлуночковий дренаж, встановлений шляхом вентрикулостомії, вважається золотим стандартом. Перевагою цього методу є можливість дренування ліквору та введення лікарських препаратів безпосередньо в шлуночкову систему, а також низька вартість витратних матеріалів. Недоліки даного методу пов’язані з ризиком пошкодження функціонально важливих зон та судин головного мозку, ризиком інфекційних ускладнень та можливістю обтурації катетера [3].
Беручи до уваги, що при внутрішньочерепній гіпертензії часто складно катетеризувати компресовані шлуночки, технічно простішим є встановлення субдурального катетера для моніторингу ВЧТ. Ураховуючи наявність відповідного обладнання, вірогідність отримуваних результатів і низьку вартість витратних матеріалів, саме цей метод ми використали для моніторингу ВЧТ.
Опис клінічного спостереження
Пацієнтка Н., вік 62 р., із попереднім діагнозом: новоутворення медіобазальних відділів лобно-скроневої частки головного мозку зліва. Госпіталізована у КМКЛШМД в плановому порядку. Стан хворої на момент госпіталізації середньої тяжкості, притомна, 14 балів за шкалою ком Глазго (ШКГ), скарги на помірний біль голови, слабість у правих кінцівках. На МРТ гліальне утворення з великим перифокальним набряком зі зміщенням серединних структур 7 мм.
У плановому порядку проведено оперативне втручання, а саме тотальне видалення новоутворення під ендотрахеальним наркозом із повною міорелаксацією. Інтраопераційно спостерігався значний набряк головного мозку з пролабуванням мозкової тканини в трепанаційне вікно. Використана протинабрякова терапія, підвищене положення голови на 45° недостатньо ефективні. Ураховуючи вказану вище ситуацію, під час операції в субдуральний простір встановлено поліхлорвініловий катетер для вимірювання й корекції ВЧТ.
У післяопераційному періоді пацієнтку переведено у відділення інтенсивної терапії (ВІТ), де продовжено штучну вентиляцію легень у режимі нормовентиляції (респіратор iVent, Ізраїль) та інтенсивну терапію згідно з протоколом, проводився відповідний контроль за життєво важливими показниками, а також розпочато вимірювання ВЧТ.
Моніторинг ВЧТ здійснювали поліфункціональним монітором IntelliVue Patient Monitor MP40 (Philips) із лінією для інвазивного вимірювання тиску через субдуральний заповнений рідиною катетер, до якого був підключений зовнішній трансдюсер багаторазового використання.
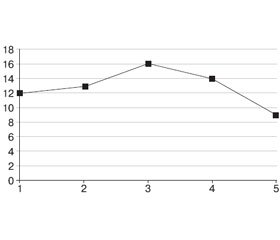
Дані моніторингу ВЧТ наведено на рис. 1.
Пацієнтці проводили інтенсивну терапію відповідно до чинного протоколу: штучна вентиляція легень, ентеральна нутритивна підтримка енергетичною цінністю 35 ккал/кг, антибіотикопрофілактика, профілактика тромбоемболічних ускладнень, профілактика стресових ушкоджень шлунково-кишкового тракту, аналгоседація й адаптація до ШВЛ (натрію оксибутират, морфін, діазепам, тіопентал). При зростанні ВЧТ призначали відповідну протинабрякову терапію з використанням гіперосмотичних розчинів (манітол, гіпертонічний розчин натрію хлориду), дексаметазон та солу-медрол.
На фоні припинення аналгоседації свідомість пацієнтки відновлювалася до рівня поверхневого оглушення (13 балів за ШКГ). Наросла глибина правобічного геміпарезу. При відновленні свідомості до 13 балів за ШКГ пацієнтку переведено на самостійне дихання через ендотрахеальну трубку, згодом екстубована. На другу добу лікування рівень свідомості у хворої — 14 балів за ШКГ.
На третю добу стан покращився, рівень свідомості — 14 балів за ШКГ; пацієнтку переведено у нейрохірургічне відділення. На десяту добу пацієнтці проведено повторне оперативне втручання — закриття краніодефекту кістковим клаптем. Пацієнтка виписана додому в задовільному стані, без поглиблення неврологічного дефіциту. Ускладнень, пов’язаних із моніторингом ВЧТ, не зафіксовано.
Обговорення
На думку авторів, постійне вимірювання внутрішньочерепного тиску з подальшою корекцією терапії сприяло успішному лікуванню в описаному вище випадку. Відповідно до міжнародних стандартів, моніторинг внутрішньочерепного тиску показаний усім пацієнтам не тільки з тяжкою ЧМТ (< 8 балів за ШКГ) та наявністю змін за даними КТ голови (гематома, удар мозку, компресія цистерн, ознаки набряку мозку) [2]. В Україні рутинний моніторинг ВЧТ проводиться лише в деяких спеціалізованих центрах (Дзяк і співавт., 2008; Черній та співавт., 2008). Широке впровадження цього методу моніторингу стримується нестачею спеціалізованого обладнання й високою вартістю витратних матеріалів.
Саме тому описаний метод може використовуватися в багатьох відділеннях інтенсивної терапії України, які забезпечені стандартними моніторами, але не мають у своєму розпорядженні приладів для інтрапаренхіматозного моніторингу ВЧТ, для ефективності результатів лікування та зниження летальності хворих.
Висновки
— Метод моніторингу ВЧТ через субдуральний датчик за допомогою стандартного поліфункціонального монітора є надійним, вірогідним, доступним і економічно доцільним.
— Упровадження моніторингу ВЧТ вимагає тісної співпраці між нейрохірургами та анестезіологами.
— На даному етапі дослідження з’ясовано, що проведення моніторингу ВЧТ у хворих із новоутвореннями головного мозку в ранній післяопераційний період мало суттєвий вплив на вибір протинабрякової терапії в даної категорії хворих.
— Вимірювання ВЧТ в ранньому післяопераційному періоді дає можливість контролювати набряк-набухання головного мозку та впливати на правильний підбір протинабрякової терапії без травматичного транспортування хворого на КТ-обстеження головного мозку.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Белкин А.А. Патогенетическое понимание системы церебральной защиты при внутричерепной гипертензии и пути ее клинической реализации у больных с острой церебральной недостаточностью // Интенсивная терапия. — 2006. —Т. 3, № 7. — С. 127-134.
2. Махкамов К.Э. Роль мониторинга внутричерепного давления в прогнозировании исходов тяжелой черепно-мозговой травмы / К.Э. Махкамов, Р.С. Юнусов // Вестник экстренной медицины. — 2009. — № 3. — С. 45-49.
3. Моніторинг внутрішньочерепного тиску у потерпілих з тяжкою черепно-мозковою травмою (огляд літератури та аналіз власних спостережень) / Л.А. Дзяк, М.О. Зорін, А.Г. Сірко та співавт. // Український нейрохірургічний журнал. — 2008. — № 1. — С. 17-22.
4. Нейрофизиологический мониторинг интенсивной терапии в остром периоде тяжелой черепно-мозговой травмы / В.И. Черний, Г.А. Городник, А.М. Кардаш и соавт. // Медицина неотложных состояний. — 2008. — № 2 (15). — С. 72-76.
5. Morris K.P., Forsyth R.J., Parslow R.C. et al. Intracranial pressure complicating severe traumatic brain injury in children: monitoring and management // Intensive Care Med. — 2006. — № 32. — С. 1606-1612.
6. Andrews P. Intracranial pressure. Part one: Historical overview and basic concept / P. Andrews, G. Citerio // Intensive Care Med. — 2004. — Vol. 30. — P. 1730-1733.
7. Chambers I.R. A clinical evaluation of the Camino subdural screw and ventricular monitoring kits / I.R. Chambers, A.D. Mendelow, E.J. Sinar // Neurosurgery. — 1990. — Vol. 26. — P. 421-423.
8. Guidelines for the management of severe traumatic brain injury. Indications for intracranial pressure monito–ring // J. Neurotrauma. — 2007. — Vol. 24 (Suppl. 1). — P. S37-S44.
9. Impact of intracranial pressure and cerebral perfusion pressure on severe disability and mortality after head injury / Balestreri M., Czosnyka M., Hutchinson P. et al. // Neurocrit. Care. — 2006. — Vol. 4. — P. 8-13.
10. Intracranial pressure monitoring using a newly developed transducer-tipped ventricular drainage catheter / H. Samejima, M. Ueda, Y. Ushikubo et al. // Neurol. Med. Chir. (Tokyo). — 1998. — Vol. 38. — P. 238-240.
11. Neurosurgery-Principles and Practice / Anne J. Moore, David W. Newell et al. — Springer, 2010. — P. 25-26.
12. Fukushima manual of skull base dissection / Takanori Fukushima, Yoichi Nonaka et al. // Neurol. Med. Chir. (Tokyo). — 2010. — P. 233-234.

/130-133/131-1.jpg)