Журнал «Медицина неотложных состояний» №4(99), 2019
Вернуться к номеру
Driving pressure як компонент респіраторного моніторингу пацієнтів з ожирінням при лапароскопічних операціях
Авторы: Туркевич О.М.
Львівський національний медичний університет імені Данила Галицького, м. Львів, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
У статті було досліджено респіраторні показники 20 пацієнтів із 2-м ступенем ожиріння, яким проводилась лапароскопічна холецистектомія. Основна увага була приділена визначенню driving pressure (ΔP) та його оптимізації шляхом використання підвищеного позитивного тиску у кінці видиху (PEEP). Пацієнти були розподілені на основну та контрольну групи, по 10 пацієнтів у кожній. У контрольній групі PEEP встановлювався на рівні 5 см вод.ст., а в основній — на рівні 10 см вод.ст. На етапі підвищення внутрішньочеревного тиску до рівня 15 мм рт.ст. реєструвалися наступні показники: статичний тораколегеневий комплайєнс (CRS), тиск плато (p. plato) — та розраховувався driving pressure. Розрахунок необхідного дихального об’єму проводився, обчислюючи передбачувану масу пацієнта, помножену на 6 мл/кг. Основні параметри налаштовувались згідно зі стратегією протективної вентиляції. Результатом даного дослідження було підвищення CRS та зниження ΔP в основній групі пацієнтів. Дані результати можуть свідчити про доцільність застосування концепції відкритих легень у пацієнтів з ожирінням при підвищеному внутрішньочеревному тиску.
В статье были исследованы респираторные показатели 20 пациентов со 2-й степенью ожирения, которым проводилась лапароскопическая холецистэктомия. Основное внимание было уделено определению driving pressure (ΔP) и его оптимизации путем использования повышенного положительного давления в конце выдоха (PEEP). Пациенты были разделены на основную и контрольную группы, по 10 пациентов в каждой. В контрольной группе PEEP устанавливался на уровне 5 см вод.ст., а в основной — на уровне 10 см вод.ст. На этапе повышения внутрибрюшного давления до уровня 15 мм рт.ст. регистрировались следующие показатели: статический тораколегочный комплайенс (CRS), давление плато (p. plato) — и рассчитывался driving pressure. Расчет необходимого дыхательного объема проводился, вычисляя предполагаемую массу пациента, умноженную на 6 мл/кг. Основные параметры настраивались согласно стратегии протективной вентиляции. Результатом данного исследования было повышение CRS и снижение ΔP в основной группе пациентов. Данные результаты могут свидетельствовать о целесообразности применения концепции открытых легких у пациентов с ожирением при повышенном внутрибрюшном давлении.
Background. There is a proven risk of lung complications during general anesthesia with mechanical ventilation. When performing laparoscopy, respiratory mechanics and gas exchange are impaired because of pneumoperitoneum and atelectasis formation. All these complications can be combined under the concept of ventilator-induced lung injury. In this article, we tried to investigate one of the respiratory variables, driving pressure (ΔP), in the group of patients who are most at risk — obese patients, during laparoscopic surgery. Materials and methods. We examined 20 patients with body mass index of 35.0–39.9 kg/m2 undergoing laparoscopic cholecystectomy. They were divided into 2 groups: control and study. We used lung protective strategy. ΔP and static lung compliance (CRS) were determined when intraabdominal pressure was set at the level of 15 mmHg. An initial tidal volume (Vt) of 6 ml/kg of predicted, not actual body weight was used. The predicted body weight for men was calculated as follows: 50.0 (kg) + 0.91 × (height (cm) – 152.4); and for women: 45.5 (kg) + 0.91 × (height (cm) – 152.4). In the control group, positive end-expiratory pressure (PEEP) was set at the level of 5 cmH2O and in the study group — 10 cmH2O. Driving pressure was calculated using a formula: ΔP = Vt/CRS. Results. CRS was lower by 27.6 % (34.9/48.2 ml/mmH2O) in the control group (PEEP = 5 cmH2O). Middle ΔP in control and study groups were 14.6 and 10.5 cmH2O, respectively. The use of higher PEEP (10 cmH2O) was accompanied by an increase in CRS and a significant decrease in ΔP (by 28 %) in the study group. Conclusions. Searching for the optimal level of PEEP is still an unresolved problem in laparoscopic surgery, especially in obese patients, but preliminary findings suggest the need for further research and monitoring of CRS and especially ΔP as possible predictors for the prevention of ventilator-inducted lung injury. In obese patients undergoing laparoscopic operations, lung protective strategy was suitable and parameters of respiratory mechanics were improved.
driving pressure; респіраторна терапія; штучна вентиляція легень; лапароскопія; ожиріння
driving pressure; респираторная терапия; искусственная вентиляция легких; лапароскопия; ожирение
driving pressure; respiratory therapy; mechanical ventilation; laparoscopy; obesity
Вступ
Під час загальної анестезії зі штучною вентиляцією легень (ШВЛ) існує доведений ризик виникнення ускладнень з боку респіраторної системи [8]. Усі ці ускладнення асоційовані з поняттям вентилятор-індукованого пошкодження легень (ventilator-inducted lung injury, VILI) [6]. Одним із варіантів пошкодження є формування легеневих ателектазів, що можуть впливати на частоту післяопераційних ускладнень [2, 6], особливо у пацієнтів із тяжкою коморбідною патологією. У даній статті ми дослідили один із показників оптимізації ШВЛ, а саме driving pressure (ΔP) у групі пацієнтів, які найбільше підлягають даному ризику, — пацієнтів з ожирінням при лапароскопічних операціях [8].
Мета дослідження: дослідити зміни ΔP та статичного тораколегеневого комплайєнсу (CRS), використовуючи підвищений позитивний тиск кінця видиху (PEEP) при лапароскопічних операціях у пацієнтів з ожирінням.
Матеріали та методи
У дослідження було включено 20 пацієнтів із 2-м ступенем ожиріння, яким проводилась лапароскопічна холецистектомія. Їх було розподілено на 2 групи (контрольну та основну). Критеріями включення пацієнтів були: чоловіки та жінки віком від 40 до 60 років з ожирінням 2-го ступеня (індекс маси тіла — 35,0–39,9 кг/м2), відсутність тяжкої декомпенсованої супутньої легеневої та серцево-судинної патології, яка могла б вплинути на результати дослідження (ASA I–II). Апарат ШВЛ — Heinen+Löwnstein LEON. Режим вентиляції — CMV/VCV (Vt = 6 мл/кг, f = 10–14/хв, fiO2 = 30–40 % — для підтримки SaO2 ≥ 95) [9, 10]. Розрахунок необхідного дихального об’єму (Vt) проводився, обчислюючи передбачувану масу пацієнта (ПМП) та використовуючи останні рекомендації щодо ШВЛ пацієнтів з ожирінням при лапароскопічних операціях [11].
ПМП (кг) = М (кг) + 0,91 × (зріст (см) – 152,4) / (М = 50 кг (чоловіки); М = 45,5 кг (жінки)) [1].
Vt = ПМП × 6 мл/кг [9, 6].
Розрахунок ΔP проводився згідно з формулою:
ΔP = Vt / CRS [1, 4].
Характеристика груп пацієнтів
Перша група — контрольна (n = 10). Пацієнтам використовувався PEEP на рівні 5 cм вод.ст. та визначався CRS і ΔP при внутрішньочеревному тиску на рівні 15 мм рт.ст.
Друга група — основна (n = 10). Даним пацієнтам використовувався PEEP на рівні 10 см вод.ст. та також визначався CRS і ΔP при внутрішньочеревному тиску на рівні 15 мм рт.ст.
Положення пацієнтів на операційному столі — з підвищеним головним кінцем та плечовим поясом.
Результати та обговорення
Принципи концепції відкритих легень (Open Lung Concept) та стратегії протективної вентиляції (Lung protective strategy) все більше імплементуються у рекомендації щодо проведення респіраторної підтримки пацієнтів з ожирінням як в умовах палат інтенсивної терапії, так і в операційних [2, 8]. Вентилятор-індуковане пошкодження легень може виникнути як у пацієнтів із відносно здоровими легенями, так і у попередньо скомпрометованих різними захворюваннями. Особлива складність виникає при лапароскопічних операціях, які проводяться при підвищеному внутрішньочеревному тиску (ВЧТ/IAP), що сприяє ще більшому порушенню респіраторної механіки. Ателектазування базальних і гіперінфляція збережених відділів легень в подальшому обумовлюють тяжкі ураження паренхіми легень і порушення респіраторної механіки, що сприяє підвищенню рівня післяопераційних ускладнень та смертності [3]. Стратегія протективної ШВЛ передбачає профілактику гіперінфляції альвеол шляхом використання «низьких» дихальних об’ємів, адекватного рівня PEEP та мінімального ΔP [5, 7]. Згідно з останніми даними, зниження ΔP сприяє зменшенню летальності у пацієнтів із респіраторним дистрес-синдромом (РДС) [1]. Відповідно, даний респіраторний показник потребує подальшого дослідження не тільки у пацієнтів із РДС, але й при інших патологіях респіраторної системи. Основним завданням даного дослідження було підтвердження взаємозв’язку між CRS та ΔP при використанні підвищеного PEEP. В табл. 1–3 наведені отримані респіраторні показники в контрольній та основній групах і проведений їх аналіз.
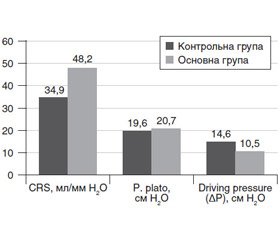
У контрольній групі пацієнтів зафіксовано СRS на 30 % нижчий від нижньої межі норми, а середній показник ΔP становив 14,6 cм вод.ст.
В основній групі при використанні PEEP на рівні 10 см вод.ст. показники СRS практично досягали нормальних величин, а середній показник ΔP становив 10,5 cм вод.ст.
Підсумок отриманих результатів
CRS у контрольній групі був нижчим на 27,6 %, ніж в основній (34,9/48,2).
Використання підвищеного PEEP (10 см вод.ст.) супроводжувалось зростанням CRS в основній групі та суттєвим зниженням ΔP на 28 % (14,6/10,5).
В обох групах p. рlato практично не змінювався, незважаючи на використання PEEP на рівні 10 см вод.ст. в основній групі.
Висновки
Використовуючи практично однакові дихальні об’єми та різні рівні PEEP в основній і контрольній групах пацієнтів, вдалося підвищити CRS та досягти зниження ΔP в основній групі.
Безумовно, пошук оптимального рівня PEEP при лапароскопічних операціях ще досі є до кінця невирішеним завданням, особливо у пацієнтів з ожирінням, проте попередньо отримані результати свідчать про необхідність подальшого дослідження та моніторингу показників CRS та особливо ΔP як можливих предикторів профілактики вентилятор-індукованого пошкодження легень.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
1. Amato M.B., Meade M.O., Slutsky A.S. Driving pressure and survival in the acute respiratory distress syndrome. The New England journal of medicine. 2015. 372(8). Р. 747-55. doi: 10.1056/NEJMsa1410639.
2. Nightingale C., Margarson M., Shearer E. еt al. Guidelines for perioperative management in obesity. Anaesthesia. 2015. 70. Р. 859-876. doi: 10.1111/anae.13101.
3. D’Antini D., Rauseo M., Grasso S. еt al. Physiological effects of the open lung approach during laparoscopic cholecystectomy: focus on driving pressure. Minerva Anestesiologica. 2018. 84(2). Р. 159-67. doi: 10.23736/S0375-9393.17.12042-0.
4. Borges J.B., Hedenstierna G., Larsson A., Suarez-Sipmann F. Altering the mechanical scenario to decrease the driving pressure. Critical care (London, England). 2015. 19. Р. 342. doi: 10.1186/s13054-015-1063-x.
5. Mietto C., Malbrain M.L., Chiumello D. Transpulmonary pressure monitoring during mechanical ventilation: a bench-to-bedside review. Anaesthesiol Intensive Ther. 2015. 47 Spec No. Р. 27-37. doi: 10.5603/AIT.a2015.0065. Epub 2015 Nov 17.
6. Sutherasan Y., D’Antini D., Pelosi P. Advances in ventilator-associated lung injury: prevention is the target. Expert Rev. Respir. Med. 2014. 8. Р. 233-48. doi.org/10.1586/17476348.2014.890519.
7. Bugedo G., Retamal J., Bruhn A. Driving pressure: a marker of severity, a safety limit, or a goal for mechanical ventilation? Critical Care. 2017. 21. Р. 199. doi.org/10.1186/s13054-017-1779-x.
8. Nguyen N.T. The physiologic effects of pneumoperitoneum in the morbidly obese. Ann. Surg. 2005. 241. Р. 219-26.
9. Ferrando C., Soro M., Canet J., Unzueta M.C., Suárez F., Librero J. et al. Rationale and study design for an individualized perioperative open lung ventilatory strategy (iPRO VE): study protocol for a randomized controlled trial. Trials. 2015. 16. Р. 193.
10. Futier E., Constantin J.M., Paugam-Burtz C., Pascal J., Eurin M., Neuschwander A. et al. A trial of intraoperative low-tidal-volume ventilation in abdominal surgery. N. Engl. J. Med. 2013. 369. Р. 428-37.
11. Mulier J.P. Key points when giving anesthesia for morbid obese patients based on ERAbS practice. Publicationslist.org/jan.mulier; Researchgate.com; ESPCOP.org; Leuven22sept2017.

/100-1.jpg)
/101-1.jpg)