Архив офтальмологии Украины Том 8, №1, 2020
Вернуться к номеру
Дослідження ефективності операції лікувальної автотрансплантації склери при лікуванні деструктивних уражень рогової оболонки ока різного походження
Авторы: Риков С.О.(1), Шаргородська І.В.(1), Лаврик Н.С.(1), Корнілов Л.В.(2), Шулежко І.А.(2)
(1) — Національна медична академія післядипломної освіти імені П.Л. Шупика МОЗ України, м. Київ, Україна
(2) — Київська міська клінічна офтальмологічна лікарня «Центр мікрохірургії ока», м. Київ, Україна
Рубрики: Офтальмология
Разделы: Клинические исследования
Версия для печати
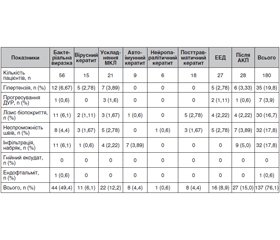
Актуальність. Важлива причина зниження зору, сліпоти, анатомічної загибелі очей, що завершуються енуклеацією в 23,7 % випадків, і, таким чином, інвалідизації, пов’язана з кератитами. Досвід лікування тяжких деструктивних захворювань переднього сегмента ока свідчить про складність та актуальність проблеми. Мета: вивчити ефективність застосування операції лікувальної автотрансплантації склери при деструктивних ураженнях (виразці) рогової оболонки ока. Матеріали та методи. У дослідження включені 180 пацієнтів (180 очей) з тяжкими деструктивними ураженнями рогівки (ДУР) (виразкою) різної етіології з перфорацією рогівки — 61 око (33,9 %) або із загрозою перфорації (десцеметоцеле — 46 очей (25,6 %)). ДУР глибиною 1/3–1/2 товщини рогівки — 15 (8,3 %) та 46 (25,6 %) відповідно. Вік пацієнтів становив від 35 до 83 років, у середньому 57,34 року. За походженням ДУР розподілені: на бактеріальні (31,1 %), вірусні (метагерпетичний) (8,3 %), автоімунні (5,0 %), нейропаралітичні (3,3 %), посттравматичні (непроникаючі поранення ока та сторонні предмети) кератити (10,0 %), ускладнення контактної корекції (м’які контактні лінзи) (11,7 %), післяопераційні кератопатії (після хірургічного лікування катаракти — ендотеліально-епітеліальна дистрофія) (15,0 %), після алокератопластики (15,6 %). Проводили: візометрію, біомікроскопію з флюоресцеїновим тестом та фотореєстрацією. Через 5–7 діб медикаментозного лікування для хірургічного лікування була застосована лікувально-тектонічна кератопластика автосклеральним клаптем — лікувальна автосклеропластика рогівки (ЛАСПР) за запропонованою нами методикою. Результати. Загоєння рогівки при застосуванні ЛАСПР спостерігалося в 99,4 %. Наслідки залежали від глибини та площини зони виразки, термінів виконання ЛАСПР. Висновки. Використання запропонованої операції ЛАСПР дає можливість закривати дефекти рогівки, зокрема з перфорацією, будь-якої локалізації. Операція ЛАСПР може застосовуватись у порядку ургентної допомоги, а також за відсутності матеріалу й умов для алотрансплантації рогівки. Результати проведеного лікування підтверджують доцільність використання ЛАСПР при деструктивних виразкових ураженнях рогівки. Загоєння рогівки при застосуванні ЛАСПР спостерігалося в 99,4 %, гострота зору збільшилась в 63,8 % очей.
Актуальность. Важная причина снижения зрения, слепоты, анатомической гибели глаз, завершающихся энуклеацией в 23,7 % случаев, и, таким образом, инвалидизации, связана с кератитами. Опыт лечения тяжелых деструктивных заболеваний переднего сегмента глаза свидетельствует о сложности и актуальности проблемы. Цель: изучение эффективности применения операции лечебной аутотрансплантации склеры при деструктивных поражениях (язве) роговой оболочки глаза. Материалы и методы. В исследование включены 180 пациентов (180 глаз) с тяжелыми деструктивными поражениями роговицы (ДПР) (язвой) различной этиологии с перфорацией роговицы — 61 глаз (33,9 %) или с угрозой перфорации (десцеметоцеле — 46 глаз (25,6 %). ДПР глубиною 1/3–1/2 толщины роговицы — 15 (8,3 %) и 46 (25,6 %) соответственно. Возраст пациентов составил от 35 до 83 лет, в среднем 57,34 года. По происхождению ДПР разделены: на бактериальные (31,1 %), вирусные (метагерпетический) (8,3 %), аутоиммунные (5,0 %), нейропаралитические (3,3 %), посттравматические (непроникающие ранения глаза и инородные тела) кератиты (10,0 %), осложнения контактной коррекции (мягкие контактные линзы) (11,7 %); послеоперационные кератопатии (после хирургического лечения катаракты — эндотелиально-эпителиальная дистрофия) (15,0 %); после аллокератопластики (15,6 %). Проводили: визометрию, биомикроскопию с флюоресцеиновым тестом и фоторегистрацию. Через 5–7 суток медикаментозного лечения для хирургического лечения была применена лечебно-тектоническая кератопластика аутосклеральным лоскутом — лечебная аутосклеропластика роговицы (ЛАСПР) по предложенной нами методике. Результаты. Заживление роговицы при применении ЛАСПР наблюдалось в 99,4 %. Исходы зависели от глубины и плоскости зоны язвы, сроков выполнения ЛАСПР. Выводы. Использование предложенной операции ЛАСПР дает возможность закрывать дефекты роговицы, в том числе с перфорацией, любой локализации. Операция ЛАСПР может применяться в порядке ургентной помощи, а также при отсутствии материала и условий для аллотрансплантации роговицы. Результаты проведенного лечения подтверждают целесообразность использования ЛАСПР при деструктивных язвенных поражениях роговицы. Заживление роговицы при применении ЛАСПР наблюдалось в 99,4 %, острота зрения увеличилась в 63,8 % глаз.
Background. An important cause of decreased vision, blindness, anatomical death of the eyes, resulting in the enucleation in 23.7 % of cases, and, thus, disability, is associated with keratitis. Experience in the treatment of severe destructive diseases of the anterior segment of the eye indicates the complexity and relevance of the problem. Objective: to study the effectiveness of autologous transplantation of the sclera in destructive corneal lesions (ulcers). Materials and methods. The study included 180 patients (180 eyes) with severe destructive corneal lesions (ulcers) of different etiology with corneal perforation — 61 eyes (33.9 %) or with perforation threat (descemetocele — 46 eyes (25.6 %)). Destructive corneal lesions with the depth of 1/3–1/2 corneal thickness — 15 (8.3 %) and 46 (25.6 %) eyes, respectively. Patients’ age was 35 to 83 years, with an average of 57.34 years. In terms of etiology, destructive corneal lesions are divided into bacterial (31.1 %), viral (metaherpetic) keratitis (8.3 %), autoimmune (5.0 %), neuroparalytic (3.3 %), post-traumatic (non-penetrating eye injuries and foreign bodies) keratitis (10.0 %), complications of contact correction (soft contact lens) (11.7 %), postoperative keratopathies (after cataract surgery — endothelial-epithelial dystrophy) (15.0 %) and after allokeratoplasty (15.6 %). There were carried out: visometry, biomicroscopy with fluorescein test and photoregistration. After 5–7 days of therapy, for surgical treatment, therapeutic-tectonic keratoplasty with autoscleral flap (TTKAF) was applied according to the method proposed by us. Results. Corneal healing when using TTKAF was observed in 99.4 % of cases. The consequences depended on the depth and area of the ulcer zone, the timing of the TTKAF. Conclusions. The use of the proposed operation of therapeutic autoscleroplasty of the cornea allows closing the defects of the cornea of any localization, including those with perforation. The operation of therapeutic autoscleroplasty of the cornea can be used in the order of urgent care, as well as in the absence of material and conditions for corneal allografting. The results of the treatment confirm the feasibility of the use of therapeutic autoscleroplasty of the cornea in destructive ulcerative corneal lesions. Corneal healing was observed in 99.4 % of cases when using TTKAF, visual acuity increased in 63.8 % of the eyes.
рогівка; виразка; кератит; кератопластика; автосклеропластика
роговица; язва; кератит; кератопластика; аутосклеропластика
cornea; ulcer; keratitis; keratoplasty; autoscleroplasty
Вступ
Матеріали та методи
Результати та обговорення
Висновки
1. Ефимова Ю.В., Витовская О.П. Эффективность применения фторхинолонов в лечении кератитов. Архів офтальмології України. 2015. Т. 2. С. 65-68.
2. Павлюченко К.П., Могилевский С.Ю., Терещенко Ю.Н., Зыков И.Г. Активные подходы в лечении бактериальных кератитов и гнойных язв роговицы. Архів офтальмології України. 2013. Т. 1. С. 120-127.
3. Майчук Ю.Ф. Лечение катаракты и метаболических поражений роговицы. 2004. T. 3. № 5. С.60.
4. Baudouin C. Detrimental effect of preservatives in eyedrops: implications for the treatment of glaucoma. Acta Ophthalmol. 2008. 86. P. 716-726.
5. Tripathi B.J., Tripathi R.C. Cytotoxic effects of benzalkonium chloride and chlorobutanol on human corneal epithelial cells in vitro. Lens Eye Toxic Res. 1989. 6. P. 395-403.
6. Риков С.О., Шаргородська І.В., Лаврик Н.С., Корнілов Л.В. Дослідження ефективності консервативного лікування хворих на деструктивне ураження (виразка) рогової оболонки. Вісник проблем біології і медицини. 2019. Вип. 1. Т. 2(149). С. 175-181.
7. Середа Е.В., Дрожжина Г.И, Гайдамака Т.Б. и др. Эффективность различных хирургических методик трансплантации амниотической мембраны при воспалительной и дистрофической патологии роговицы. Офтальмологічний журнал. 2016. № 4. С. 3-10.
8. Красюк Е.Ю. Герметизация автосклерой проникающих ран роговицы с дефектом ткани (эксперим. исслед.): автореф. дис. на соискание науч. степени канд. мед. наук: 14.00.08. Е.Ю. Красюк. Рязань, 1997. 21 с.
9. Бондарь Н.И. Применение автолимбального трансплантата у больных с проникающим ранением глаза с вовлечением зоны лимба. Офтальмологічний журнал. 2017. № 4(477). С. 27-30.
10. Перекрестов М.Б. Эффективность применения лечебно-тектонической кератопластики автосклеральными лоскутами при гнойной язве роговицы: дис. … канд. мед. наук. 2011. С. 134.
11. Abreu P., Delgado J.L., Herrera R., Pérez M.A. Recubrimiento escleral inverso en seidel recidivante tras cirugía del segmento anterior (procedimiento de Abreu y Delgado). Microcirugía Ocular. 1996. Vol. 3. P. 132-133.
12. Пат. UA81136U, Україна, МПК (2013.01) А61В 17/00 Спосіб лікувальної автосклеропластики рогівки. С.О. Риков, Н.С. Лаврик, І.А. Шулежко, Л.В. Корнілов. № U2012 14183; заявл. 13.12.2012; публ. 25.06.2013, Бюл. № 12.

/69.jpg)
/70.jpg)
/71.jpg)