Резюме
Актуальність. Штучна вентиляція легень (ШВЛ) може призводити до ушкодження діафрагми, що називають вентилятор-індукованою діафрагмальною дисфункцією та пов’язують з несприятливими результатами лікування, тривалим відлученням від респіраторної терапії і тривалим перебуванням у відділенні інтенсивної терапії. Метою нашого дослідження було встановити поширеність діафрагмальної дисфункції серед дітей залежно від стратегії проведення ШВЛ. Робочою була гіпотеза, що виникнення діафрагмальної дисфункції не залежить від стратегії проведення ШВЛ. Матеріали та методи. Нами проведено проспективне когортне одноцентрове дослідження у відділенні анестезіології з ліжками інтенсивної терапії КНП «Львівська обласна дитяча клінічна лікарня «ОХМАТДИТ». До дослідження включали пацієнтів із гострою дихальною недостатністю, які потребували ШВЛ понад 3 доби. Критеріями виключення з дослідження були: відмова законних представників пацієнта від участі у дослідженні на будь-якому з його етапів, агональний стан пацієнта при надходженні на лікування. До дослідження було включено 89 пацієнтів віком від 1 міс. до 18 років. Усіх пацієнтів було розподілено випадковим чином на 2 групи (за допомогою сервісу random.org). До І групи ввійшли пацієнти, у яких застосовували легенево-протективну стратегію ШВЛ, до ІІ групи — пацієнти, у яких застосовували легенево-протективну та діафрагм-протективну стратегії ШВЛ. До аналізу даних включені 82 пацієнти. Для оцінювання показників, що залежали від віку, пацієнтів було розподілено на вікові підгрупи: 1-ша підгрупа — діти віком 1 міс. — 1 рік; 2-га підгрупа — діти 1–3 років; 3-тя підгрупа — діти 3–6 років; 4-та підгрупа — діти 6–13 років; 5-та підгрупа — діти 13–18 років. Етапи дослідження: 1-ша доба (d1), 3-тя доба (d3), 5-та доба (d5), 7-ма доба (d7), 9-та доба (d9), 14-та доба (d14), 28-ма доба (d28). В обох групах пацієнтів вивчали: зміни амплітуди рухів діафрагми впродовж дослідження; контрактильні властивості діафрагми за допомогою визначення фракції її стоншення та динаміку впродовж дослідження; розглядали зниження даного показника менше 15 % як маркер діафрагмальної слабкості; підвищення його понад 35 % як маркер високої роботи дихання та потенційно ушкоджуючий чинник для діафрагми; час вдиху за ультразвуковими даними; моніторували показники кислотно-лужної рівноваги крові та параметри штучної вентиляції легень. Результати. Нами виявлено специфічні вікові особливості: серед пацієнтів 1-ї вікової підгрупи в І групі реєстрували слабкість для правого купола діафрагми з компенсаторним надмірним рівнем скорочень лівого купола на початку відлучення та на етапі d9, тоді як у ІІ групі епізод надмірної роботи діафрагми був зареєстрований лише на етапі d5. Серед пацієнтів 2-ї вікової групи І групи зміни були діаметрально протилежними порівняно з 1-ю віковою підгрупою щодо куполів діафрагми — переважала надмірна робота правого з низькими показниками скорочення лівого купола на всіх етапах дослідження, тоді як у ІІ групі — епізод діафрагмальної слабкості на етапі d3. У 3-й віковій підгрупі вірогідно пізніше відновлювалася належна діафрагмальна активність у І групі пацієнтів порівняно з ІІ групою. У 4-й віковій підгрупі серед пацієнтів І групи відмічено епізод високої роботи діафрагми на етапі d5, тоді як у ІІ групі всі показники були в рекомендованих діафрагм-протективною стратегією межах. У 5-й віковій підгрупі в І групі вірогідно частіше реєстрували надмірну роботу як правого, так і лівого купола діафрагми, у ІІ групі були епізоди як діафрагмальної слабкості, так і надмірної її роботи. Використання в комплексній інтенсивній терапії діафрагм-протективної стратегії дозволило знизити тривалість відлучення від ШВЛ: у пацієнтів 1-ї вікової підгрупи — в 1,5 раза (p = 0,08); у пацієнтів 2-ї вікової підгрупи — у 2,4 раза (p = 0,18); у 4-й віковій підгрупі — в 1,75 раза (p = 0,1); у 5-й віковій підгрупі — у 4,25 раза (p = 0,009). У пацієнтів 3-ї вікової підгрупи тривалість ШВЛ зросла в 1,1 раза (p = 0,68). Висновки. Поширеність та різноманітність проявів діафрагмальної дисфункції залежить від стратегії проведення механічної вентиляції легень. Комплексний підхід на етапі відлучення від респіраторної терапії, що включає проведення діафрагм-протективної стратегії ШВЛ, дозволяє зменшити інцидентність виникнення дисфункції діафрагми та знизити тривалість відлучення від ШВЛ.
Актуальность. Искусственная вентиляция легких (ИВЛ) может приводить к повреждению диафрагмы, которое называют вентилятор-индуцированной диафрагмальной дисфункцией и связывают с неблагоприятными результатами лечения, длительным отлучением от респираторной терапии и длительным пребыванием в отделении интенсивной терапии. Целью нашего исследования было установить распространенность диафрагмальной дисфункции среди детей в зависимости от стратегии ИВЛ. Рабочей была гипотеза, что возникновение диафрагмальной дисфункции не зависит от стратегии проведения ИВЛ. Материалы и методы. Нами проведено проспективное когортное одноцентровое исследование в отделении анестезиологии с койками интенсивной терапии КНП «Львовская областная детская клиническая больница «ОХМАТДЕТ». В исследование включали пациентов с острой дыхательной недостаточностью, требующих ИВЛ более 3 суток. Критериями исключения из исследования были: отказ законных представителей пациента от участия в исследовании на любом из его этапов, агональное состояние пациента при поступлении на лечение. В исследование были включены 89 пациентов в возрасте от 1 мес. до 18 лет. Все пациенты были разделены случайным образом на 2 группы (с помощью сервиса random.org). В I группу вошли пациенты, у которых применяли легочно-протективную стратегию ИВЛ, во II группу — пациенты, у которых применяли легочно-протективную и диафрагм-протективную стратегии ИВЛ. В анализ данных включены 82 пациента. Для оценки показателей, зависящих от возраста, пациенты были разделены на возрастные подгруппы: 1-я подгруппа — дети в возрасте 1 мес. — 1 год; 2-я подгруппа — дети 1–3 лет; 3-я подгруппа — дети 3–6 лет; 4-я подгруппа — дети 6–13 лет; 5-я подгруппа — дети 13–18 лет. Этапы исследования: 1-е сутки (d1), 3-и сутки (d3), 5-е сутки (d5), 7-е сутки (d7), 9-е сутки (d9), 14-е сутки (d14), 28-е сутки (d28). В обеих группах пациентов изучали: изменения амплитуды движений диафрагмы в ходе исследования; контрактильные свойства диафрагмы с помощью определения фракции ее истончения и динамику в ходе исследования; рассматривали снижение данного показателя менее 15 % как маркер диафрагмальной слабости; повышение его более 35 % как маркер высокой работы дыхания и потенциально повреждающий фактор для диафрагмы; время вдоха по ультразвуковым данным; мониторировали показатели кислотно-щелочного равновесия крови и параметры искусственной вентиляции легких. Результаты. Нами выявлены специфические возрастные особенности: среди пациентов 1-й возрастной подгруппы в І группе мы регистрировали слабость правого купола диафрагмы с компенсаторным чрезмерным сокращением левого купола в начале отлучения и на этапе d9, тогда как во II группе эпизод чрезмерной работы диафрагмы был зарегистрирован только на этапе d5. Среди пациентов 2-й возрастной подгруппы I группы изменения были диаметрально противоположными по сравнению с 1-й возрастной подгруппой — преобладала чрезмерная работа правого купола с низкими показателями сокращения левого купола на всех этапах исследования, тогда как во II группе был зарегистрирован эпизод диафрагмальной слабости на этапе d3. В 3-й возрастной подгруппе достоверно позже восстанавливалась надлежащая диафрагмальная активность в І группе пациентов по сравнению со II группой. В 4-й возрастной подгруппе среди пациентов I группы отмечен эпизод высокой работы диафрагмы на этапе d5, тогда как во II группе все показатели были в пределах, рекомендованных диафрагм-протективной стратегией. В 5-й возрастной подгруппе в І группе достоверно чаще регистрировали чрезмерную работу как правого, так и левого куполов диафрагмы, во II группе были эпизоды как диафрагмальной слабости, так и чрезмерной ее работы. Использование в комплексе интенсивной терапии диафрагм-протективной стратегии при проведении отлучения от ИВЛ позволило снизить продолжительность ИВЛ: у пациентов 1-й возрастной подгруппы — в 1,5 раза (p = 0,08); у пациентов 2-й возрастной подгруппы — в 2,4 раза (p = 0,18); в 4-й возрастной подгруппе — в 1,75 раза (p = 0,1); в 5-й возрастной подгруппе — в 4,25 раза (p = 0,009). У пациентов 3-й возрастной подгруппы продолжительность ИВЛ возросла в 1,1 раза (p = 0,68). Выводы. Распространенность и разнообразие проявлений диафрагмальной дисфункции зависят от стратегии проведения механической вентиляции легких. Комплексный подход на этапе отлучения от респираторной терапии, включающей проведение диафрагм-протективной стратегии ИВЛ, позволяет уменьшить инцидентность возникновения дисфункции диафрагмы и снизить продолжительность отлучения от ИВЛ.
Background. Mechanical ventilation (MV) can cause diaphragmatic injury, which is called ventilator-induced diaphragmatic dysfunction and is associated with adverse treatment outcomes, prolonged weaning from respiratory therapy, and prolonged stay in the intensive care unit. The purpose of the study was to determine the prevalence of diaphragmatic dysfunction in children depending on the strategy of mechanical ventilation. The study hypothesis was that the occurrence of diaphragmatic dysfunction does not depend on the strategy of mechanical ventilation. Materials and methods. We conducted a prospective cohort single-center study at the Department of Anesthesiology and Intensive Care at Lviv Regional Children’s Clinical Hospital “OHMATDYT”. We included patients with acute respiratory failure who were mechanically ventilated for more than 3 days. Exclusion criteria for the study were: the refusal of the patient’s legal representatives to participate in the study at any of its stages, the patient’s agonizing state upon admission, and the onset of MV less than 48 h after prior weaning. The study included 89 individuals aged 1 month — 18 years. All patients were randomly divided into 2 groups (using random.org). Group I included people who received lung-protective ventilation strategy, group II — patients who received diaphragm-protective in addition to lung-protective ventilation strategy. Eighty-two patients were included in the data analysis. We studied indicators of diaphragmatic function (amplitude of diaphragm movement, thickening fraction, and it was considered that decrease of this indicator for less than 15 % was a marker of diaphragmatic weakness; its increase up to more than 35 % was a marker of high respiratory function and a potentially damaging factor for diaphragm; and inspiration time), parameters of acid-base balance and mechanical ventilation. To assess age-dependent data, patients were divided into age subgroups: subgroup 1— children aged 1 month — 1 year; subgroup 2 — children aged 1–3 years; subgroup 3 — children aged 3–6 years; subgroup 4 — children 6–13 years; subgroup 5 — children aged 13–18 years. Stages of the study: days 1 (d1), 3 (d3), 5 (d5), 7 (d7), 9 (d9), 14 (d14), 28 (d28). Results. Thus, we identified age-specific features of diaphragmatic dysfunction during MV: in patients of the first age subgroup in group I, there were found weakness for the right hemidiaphragm with compensatory excessive level of work for the left dome at the beginning of weaning and at stage d9, while in group II diaphragmatic overload was registered only at stage d5. In patients of the second age subgroup in group I, changes were the opposite to those described previously: we found excessive work of the right hemidiaphragm with low contractions of left dome at all stages of study in group I, while in group II the only episode of diaphragmatic weakness was in stage d3. In the third age subgroup, the proper diaphragmatic activity in group I of patients was restored later than in II group. In the fourth age subgroup in group I, there was an episode of high work of the diaphragm at stage d5, whereas in group II all data of diaphragmatic function were within the recommended parameters for diaphragm-protective strategy of MV at all stages of our study. In the fifth age subgroup in group I, an excessive work of both right and left domes of the diaphragm was significantly more often registered during weaning than in group II; however, in group II episodes of both types of changes — diaphragmatic weakness and excessive work — were detected. It was found that adding diaphragm-protective strategy of weaning from mechanical ventilation in comprehensive intensive care allowed us to reduce the duration of mechanical ventilation: in patients of the first age subgroup — by 1.5 times (p = 0.08); in patients of the second subgroup — by 2.4 times (p = 0.18); in the fourth age subgroup — by 1.75 times (p = 0.1); in fifth age subgroup — by 4.25 times (p = 0.009). In patients of the third age subgroup, duration of mechanical ventilation increased by 1.1 times (p = 0.68). The frequency of complications (reintubations) was reduced in the first age subgroup by 4.3 times (p = 0.02); in the second age subgroup — by 3.4 times (p = 0.04). Conclusions. The prevalence and variety of manifestations of diaphragmatic dysfunction depend on the strategy of mechanical ventilation. Comprehensive approach during weaning from respiratory therapy, which includes diaphragm-protective strategy of ventilation, reduces the incidence of diaphragmatic dysfunction and the duration of weaning from MV.
Вступ
Штучна вентиляція легень (ШВЛ) та відсутність роботи дихальних м’язів (у тому числі діафрагми) призводять до вентилятор-індукованої діафрагмальної дисфункції (ventilator-induced diaphragmatic dysfunction — VIDD). Атрофія діафрагми є визначальною складовою VIDD та швидко з’являється у більшості моделей тварин [1].
Проблема виснаження посмугованих скелетних м’язів, у тому числі і виснаження діафрагмального м’яза, часто зустрічається у пацієнтів відділень інтенсивної терапії [2]. Тоді як виснаження скелетних м’язів відбувається поступово та повільно прогресує, досягаючи піку після перших 2–3 тижнів лікування у відділенні інтенсивної терапії [3], дисфункція діафрагми виявляється набагато швидше [4].
Метою нашого дослідження було встановити поширеність діафрагмальної дисфункції серед дітей залежно від стратегії проведення ШВЛ. Робочою була гіпотеза, що виникнення діафрагмальної дисфункції не залежить від стратегії проведення ШВЛ.
Матеріали та методи
Нами проведено проспективне когортне одноцентрове дослідження у відділенні анестезіології з ліжками інтенсивної терапії КНП «Львівська обласна дитяча клінічна лікарня «ОХМАТДИТ». До дослідження включали пацієнтів з гострою дихальною недостатністю, що потребували ШВЛ понад 3 доби. Критеріями виключення з дослідження були: відмова законних представників пацієнта від участі у дослідженні на будь-якому з його етапів, агональний стан пацієнта при надходженні на лікування.
До дослідження були включені 89 пацієнтів віком від 1 міс. до 18 років. Усіх пацієнтів було розділено випадковим чином на 2 групи (за допомогою сервісу random.org). До І групи ввійшли пацієнти, у яких застосовували легенево-протективну стратегію ШВЛ, до ІІ групи — пацієнти, у яких застосовували легенево-протективну та діафрагм-протективну стратегії ШВЛ. До аналізу даних включені 82 пацієнти (рис. 1).
Для оцінювання показників, що залежали від віку, пацієнтів було розподілено на вікові підгрупи: 1-ша підгрупа — діти віком 1 міс. — 1 рік; 2-га підгрупа — діти 1–3 років; 3-тя підгрупа — діти 3–6 років; 4-та підгрупа — діти 6–13 років; 5-та підгрупа — діти 13–18 років.
Етапи дослідження: 1-ша доба (d1), 3-тя доба (d3), 5-та доба (d5), 7-ма доба (d7), 9-та доба (d9), 14-та доба (d14), 28-ма доба (d28).
Респіраторна терапія проводилася апаратами ШВЛ Hamilton C1, Hamilton C3, VELA, в режимах з контролем тиску відповідно до «Recommendations for mechanical ventilation of critically ill children from the Paediatric Mechanical Ventilation Consensus Conference» (PEMVECC), 2016, враховуючи легенево-протективну стратегію проведення ШВЛ, що полягала в обмеженні Tidal Volume (об’єму видиху) ≤ 6 мл/кг маси тіла, Pplato (тиску плато) ≤ 28 мм вод.ст. та delta pressure ≤ 10 см вод.ст. та виборі такого показника Tin (часу вдиху), щоб на видих залишалося не менше двох значень RCexp (константи видиху). Метою було підтримання сатурації крові 88–95 %, парціального тиску кисню в артеріальній крові не нижче 55–80 мм рт.ст., парціального тиску вуглекислого газу не вище 55–60 мм рт.ст.
Діафрагм-протективна стратегія ШВЛ полягала у підтримуванні спонтанної діафрагмальної активності у пацієнтів (відсутність міорелаксації при стабільній достатній оксигенації та добрій синхронізації дихання пацієнта з роботою апарата ШВЛ), фракції стоншення діафрагми за даними ультразвукового дослідження (УЗД) в межах 15–30 % та амплітуди її рухів в межах 8–10 мм.
В обох групах пацієнтів ми вивчали: зміни товщини діафрагми впродовж дослідження та розглядали відносне зниження цього показника як маркер атрофії діафрагми; контрактильні властивості діафрагми за допомогою визначення фракції її стоншення та динаміку впродовж дослідження; розглядали зниження даного показника менше 15 % як маркер діафрагмальної слабкості; підвищення його понад 35 % як маркер високої роботи дихання та потенційно ушкоджуючий чинник для діафрагми; час вдиху за ультразвуковими даними; моніторували показники кислотно-лужної рівноваги крові та параметри штучної вентиляції легень.
Статистичну обробку результатів дослідження проводили за допомогою MS Exсel 2017 з розрахунком частоти (%), медіани (interquartile range — IQR), середнього значення з урахуванням стандартного квадратичного відхилення (M ± σ), рівня значущості p.
Результати та обговорення
Аналіз структури захворювань, що призвели до гострої дихальної недостатності (ГДН) та потреби в проведенні ШВЛ в І та ІІ групах пацієнтів показав, що пневмонію було підтверджено у 63 пацієнтів (77,8 %) у І досліджуваній групі та в 61 пацієнта (85,9 %) у ІІ досліджуваній групі (p = 0,03); респіраторний дистрес-синдром (РДС) підтверджено лише в І досліджуваній групі у 3 пацієнтів (3,7 %), p = 0,89. Бронхолегенева дисплазія в поєднанні з пневмонією виявлена в 5 пацієнтів (6,2 %) І досліджуваної групи та в 4 пацієнтів (5,6 %) ІІ досліджуваної групи, p = 0,02. Гострий обструктивний бронхіт/бронхіоліт/бронхіальна астма в поєднанні з пневмонією були підтверджені в 10 пацієнтів (12,3 %) І досліджуваної групи та в 6 (8,5 %) пацієнтів ІІ досліджуваної групи, p = 0,08.
Відповідно до змін показників кислотно-лужної рівноваги артеріальної крові було встановлено, що серед пацієнтів 1-ї вікової підгрупи було 58 % з гіпоксемічною (І тип ГДН) та 42 % пацієнтів з гіпоксемічно-гіперкапнічною ГДН (І + ІІ тип ГДН); у 2-й віковій підгрупі — 82 % з гіпоксемічною та 18 % з гіпоксемічно-гіперкапнічною ГДН; у 3-й віковій підгрупі 100 % пацієнтів мали гіпоксемічну ГДН; серед дітей з 4-ї вікової підгрупи було 88 % з гіпоксемічною та 12 % з гіпоксемічно-гіперкапнічною ГДН; у 5-й віковій підгрупі 84 % пацієнтів з гіпоксемічною та 16 % з гіпоксемічно-гіперкапнічною ГДН.
Спільними ознаками порушень функції респіраторної системи для гіпоксемічної та гіперкапнічно-гіпоксемічної форм ГДН були тахіпное, висока хвилинна вентиляція легень та гіпоксемія. Однонаправленими також були порушення функції діафрагми у відповідних вікових підгрупах, незалежно від форми ГДН. Тому аналіз та порівняння досліджуваних показників проведено у відповідних вікових підгрупах, без розділення отриманих результатів залежно від форми ГДН.
Вивчення показників функціонування діафрагми у дітей 1-ї вікової підгрупи (рис. 2) показало, що, починаючи з етапу дослідження d1, у ІІ досліджуваній групі фракція стоншення правого купола діафрагми була вірогідно (p = 0,001) вища порівняно з І досліджуваною групою пацієнтів та становила 25 [19; 36] % порівняно з 9,1 [0; 18,2]. На етапі дослідження d3 даний показник в обох групах був в рекомендованих межах для діафрагм-протективної стратегієї ШВЛ і становив 34,25 [23,2; 53,7] % у І групі та 26,8 [10,3; 48,3] % у ІІ досліджуваній групі (p = 0,12).
/52.jpg)
Надалі в І досліджуваній групі пацієнтів фракція стоншення правого купола на етапах d5 та d7 перевищувала 35 %, а в ІІ досліджуваній групі була в межах 15–35 %. Вірогідні відмінності відмічалися на етапі дослідження d7, коли в І групі показник становив 43,5 [40,3; 49,7] %, а в ІІ групі — 19 [12,5; 24] % (p = 0,003). Для лівого купола діафрагми фракція стоншення вірогідно відрізнялася в сторону високих показників серед пацієнтів І досліджуваної групи на етапах дослідження d1, d5 та d7, створюючи передумови для вентилятор-асоційованого ушкодження діафрагми серед цих пацієнтів.
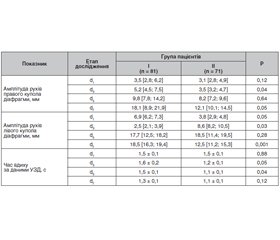
Амплітуда рухів правого купола діафрагми (табл. 1) не мала вірогідних відмінностей між групами на всіх етапах дослідження, демонструючи тенденцію до поступового її зростання від 3,5 [3,1; 4,5] мм на етапі d1 до 12,4 [10,2; 12,9] мм на етапі d9 у І групі та від 4,5 [3; 5] мм до 8,9 [6,8; 9,5] мм на аналогічних етапах дослідження в ІІ групі пацієнтів. Тоді як показник амплітуди рухів лівого купола діафрагми мав тенденцію до зростання та вірогідно був вищим серед пацієнтів ІІ досліджуваної групи на етапах дослідження d3: 8,4 [7,3; 9,6] мм у ІІ групі порівняно з 4,1 [3,8; 4,5] мм у І групі (p = 0,04), та на етапі d9, коли в ІІ групі він становив 9,6 [8,2; 12,2] мм, а в І групі — 5,8 [4,1; 8,9] мм (p = 0,03).
/53.jpg)
Показники часу вдиху (табл. 1), розрахованого з допомогою УЗД при рухах діафрагми, не мали вірогідних відмінностей між групами на всіх етапах дослідження, проте необхідно вказати, що в ІІ групі проводилася корекція часу вдиху на апараті ШВЛ, що покращувало синхронізацію пацієнта з апаратом та зменшувало рівень тривоги.
Таким чином, за показником фракції стоншення діафрагми у пацієнтів І групи вірогідно частіше виявляли як діафрагмальну слабкість з показником менше 15 %, так і надмірну роботу, що може призвести до діафрагмального ушкодження, а амплітуда рухів не перевищувала рекомендовані значення 8–15 мм на всіх етапах дослідження.
Серед пацієнтів 2-ї вікової підгрупи (рис. 3) не було вірогідних відмінностей фракції стоншення лівого купола діафрагми між І та ІІ групами на всіх етапах дослідження. Даний показник становив менше рекомендованих для діафрагм-протективної стратегії ШВЛ значень на етапах d1 та d3, далі поступово зростав на етапах дослідження d5 та d7, перебуваючи в межах, рекомендованих для діафрагм-протективної ШВЛ. Тоді як для правого купола діафрагми фракція стоншення була вірогідно вищою на етапах дослідження d5 та d7 серед пацієнтів І групи: 40 [31,2; 43] % у І групі порівняно з 17,8 [15; 29,5] % у ІІ досліджуваній групі (p = 0,04) на етапі d5 та 47,2 [36,4; 52,1] % порівняно з 22,5 [20,1; 26,4] % на етапі d7 (p = 0,02).
/53_2.jpg)
Таким чином, серед пацієнтів І групи для правого купола діафрагми на всіх етапах дослідження спостерігалося перевищення фракції стоншення діафрагми понад 35 %, що може призвести до її ушкодження, тоді як у ІІ групі даний показник був у межах рекомендованих значень. Лівий купол діафрагми в І і ІІ групах демонстрував зниження скоротливої здатності на етапах d1 та d3.
Показники амплітуди рухів правого купола діафрагми (табл. 2) не мали вірогідних відмінностей між І та ІІ досліджуваними групами на всіх етапах дослідження, демонструючи тенденцію до поступового їх збільшення. Дані щодо амплітуди рухів лівого купола діафрагми показали вірогідні відмінності на етапах дослідження d3 та d5 у пацієнтів ІІ досліджуваної групи, що було асоційовано зі зменшенням часу вдиху на цих же етапах.
Таким чином, амплітуда рухів лівого купола діафрагми на етапі d3 становила 3,9 [2,5; 4,1] мм з часом вдиху 0,7 ± 0,1 с у пацієнтів І досліджуваної групи порівняно з амплітудою 7,8 [3,8; 9,2] мм (p = 0,01) при часі вдиху 0,45 ± 0,01 с (p = 0,02) серед пацієнтів ІІ досліджуваної групи. Надалі час вдиху серед пацієнтів ІІ досліджуваної групи практично не змінювався аж до етапу дослідження d9, а амплітуда рухів лівого купола діафрагми вірогідно зростала порівняно з І групою пацієнтів на етапі d5: 9,1 [8,5; 10] мм у ІІ групі порівняно з 6,5 [5; 7,4] мм у І групі (p = 0,05).
Аналіз показників функціонування діафрагми серед пацієнтів 3-ї вікової підгрупи (рис. 4) показав, що в ІІ групі вірогідно швидше вже з етапу дослідження d1 відновлювалася спонтанна активність діафрагми, фракція стоншення правого купола в цій групі становила 19,4 [15,2; 21,4] % порівняно з відсутністю скорочень серед пацієнтів І групи (p = 0,001). Аналогічною була ситуація і з лівим куполом діафрагми, коли на етапі d1 у І групі пацієнтів він не скорочувався, а в ІІ групі фракція стоншення становила 15,4 [6,5; 18] % (p = 0,01). Надалі до етапу дослідження d3 зростання фракції стоншення правого та лівого куполів діафрагми відбувалося вірогідно швидше серед пацієнтів ІІ групи, у якій показники становили 24,5 [22,7; 31,5] % для правого купола та 25,6 [22,5l 28,3] % для лівого купола порівняно з 12 [9,4; 14,2] % для правого та 18 [11,8; 21] для лівого купола в І досліджуваній групі (p = 0,01 та p = 0,03). З етапу дослідження d5 до етапу d9 показники фракції стоншення діафрагми в обох групах були в межах, рекомендованих діафрагм-протективною стратегією ШВЛ.
/54_2.jpg)
Вірогідних відмінностей між І та ІІ групами пацієнтів 3-ї вікової підгрупи щодо амплітуди рухів правого купола діафрагми не було виявлено (табл. 3). Тоді як для лівого купола діафрагми даний показник був вірогідно вищим серед пацієнтів ІІ досліджуваної групи на етапах дослідження d7 та d9, що можна пов’язати зі зниженням часу вдиху на цих же етапах дослідження, відповідно до отриманих показників роботи діафрагми.
Пацієнти ІІ групи на етапах дослідження d5, d7 та d9 мали вірогідно нижчий (p < 0,05) час вдиху порівняно з пацієнтами І групи: 0,82 ± 0,04 c порівняно з 0,95 ± 0,10 с на етапі d5; 0,75 ± 0,05 c порівняно з 1,0 ± 0,1 с на етапі d7 та 0,72 ± 0,03 с порівняно з 1,0 ± 0,1 на етапі d9.
Отже, у 3-й віковій підгрупі при проведенні діафрагм-протективної стратегії ШВЛ (ІІ група) на всіх етапах дослідження підтримувалися рекомендовані показники, тоді як у І групі спонтанна діафрагмальна активність відновилася на етапі d3, все ще спостерігалася слабкість правого купола діафрагми; амплітуда рухів діафрагми до етапу d7 в обох групах була нижча за рекомендовані значення і надалі вірогідно зростала в ІІ групі, що можна пов’язати зі зниженням часу вдиху серед даних пацієнтів.
Вивчення змін функціонування діафрагми серед пацієнтів 4-ї вікової групи (рис. 5) показало, що особливостями були: вірогідно вища фракція стоншення правого та лівого купола діафрагми на етапі дослідження d5 у пацієнтів І досліджуваної групи, де вона становила 53,25 [26,5; 80] % у І групі порівняно з 31,3 [30,4; 35,7] % у ІІ групі для правого купола діафрагми та 53,1 [41,7; 58,4] % порівняно з 40,55 [22,2; 48,9] % для лівого купола діафрагми (p = 0,02 та p = 0,02).
Серед пацієнтів 4-ї вікової групи відмічалася вірогідно вища амплітуда рухів обох куполів діафрагми на етапі дослідження d5: для правого купола вона становила 15,9 [14,6; 19,5] мм у І групі порівняно з 8,1 [7,5; 9,7] мм у ІІ групі (p = 0,04); для лівого купола діафрагми — 22 [21,5; 23,5] мм у І групі та 12 [9,5;14] мм у ІІ групі (p = 0,001).
Час вдиху вірогідно нижчим був серед пацієнтів ІІ досліджуваної групи 4-ї вікової підгрупи на етапах дослідження d3 (0,95 ± 0,10 с у ІІ групі порівняно з 1,15 ± 0,10 с у І групі, p = 0,05); d5 (0,90 ± 0,05 с та 1,2 ± 0,1 с відповідно, p = 0,04) та на етапах d7 та d9 даний показник в ІІ групі не змінювався, тоді як у І групі становив 1,20 ± 0,15 с на етапі d7 (p = 0,04) та 1,10 ± 0,05 с (p = 0,05) на етапі d9.
Підсумовуючи особливості 4-ї вікової підгрупи, варто виокремити надмірну роботу діафрагми серед пацієнтів І групи на етапі d5, що супроводжувалося перевищенням рекомендованих показників амплітуди рухів діафрагми, тоді як серед пацієнтів ІІ групи як фракція стоншення, так і амплітуда рухів діафрагми не виходили за межі рекомендованих значень.
Серед пацієнтів 5-ї вікової підгрупи показники фракції стоншення діафрагми (рис. 6) були високими та перевищували межі, рекомендовані для діафрагм-протективної стратегії ШВЛ у ІІ групі пацієнтів на етапах d1, d3 та d7: 44,25 [35,7; 52,8] % порівняно з 25 [20,9; 30] % у І групі (p = 0,02) на етапі d1 та 68,05 [66,7; 69,4] % порівняно з 18,05 [7,5; 60,7] % на етапі d3 (p = 0,001) для правого купола діафрагми. На етапі дослідження d7 у І групі вони становили 54,6 [28,6; 80,6] % порівняно з 31,6 [23,5; 32,4] % у ІІ групі (p = 0,001). Також високими були значення фракції стоншення лівого купола діафрагми на етапах дослідження d1, d3 та d7.
/56_2.jpg)
Амплітуда рухів діафрагми (табл. 5) була нижче рекомендованого мінімального значення у 8 мм в обох групах пацієнтів до етапу дослідження d5, а серед пацієнтів І групи на етапі d7 для правого та лівого купола даний показник перевищував рекомендовані значення 15 мм і становив 18,1 [8,9; 21,9] мм для правого купола та 18,5 [16,3; 19,4] мм для лівого купола порівняно з 30,9 [12,5; 49,3] мм і 12,5 [11,2; 15,3] мм у ІІ групі. Це було поєднано з вірогідно довшим часом вдиху серед пацієнтів І групи на цьому етапі дослідження.
Таким чином, серед пацієнтів 5-ї вікової підгрупи при застосування діафрагм-протективної стратегії ШВЛ вдавалося зменшити кількість днів, коли спостерігалася надмірна робота діафрагми, і таким чином уникнути можливого її пошкодження.
/57.jpg)
Отже, нами виявлено специфічні вікові особливості: серед пацієнтів 1-ї вікової підгрупи І групи реєстрували слабкість для правого купола діафрагми з компенсаторним надмірним рівнем скорочень лівого купола на початку відлучення та на етапі d9, тоді як у ІІ групі епізод надмірної роботи діафрагми був зареєстрований лише на етапі d5. Серед пацієнтів 2-ї вікової групи І групи зміни були діаметрально протилежними порівняно з 1-ю віковою підгрупою щодо куполів діафрагми — переважала надмірна робота правого з низькими показниками скорочення лівого купола на всіх етапах дослідження, тоді як в ІІ групі — епізод діафрагмальної слабкості на етапі d3. У 3-й віковій підгрупі вірогідно пізніше відновлювалася належна діафрагмальна активність у І групі пацієнтів порівняно з ІІ групою. У 4-й віковій підгрупі серед пацієнтів І групи відмічено епізод високої роботи діафрагми на етапі d5, тоді як у ІІ групі всі показники були в рекомендованих діафрагм-протективною стратегією межах. У 5-й віковій підгрупі в І групі вірогідно частіше реєстрували надмірну роботу як правого, так і лівого купола діафрагми, у ІІ групі були епізоди як діафрагмальної слабкості, так і надмірної її роботи.
При аналізі тривалості відлучення від ШВЛ серед пацієнтів І та ІІ групи встановлено, що при включенні до комплексу інтенсивної терапії сучасних методів моніторингу функції діафрагми та з дотриманням умов проведення діафрагм-протективної ШВЛ вдалося знизити тривалість відлучення від ШВЛ: у пацієнтів 1-ї вікової підгрупи — з 17 [7; 22] діб у І досліджуваній групі до 11 [5,25; 15] діб у ІІ досліджуваній групі (p = 0,08); серед пацієнтів 2-ї вікової підгрупи — з 12 [2; 27] діб до 5 [2; 11,75] діб (p = 0,18); у 4-й віковій підгрупі — знизилася з 10,5 [2; 24,5] доби до 6 [3; 11,5] діб (p = 0,1); у 5-й віковій підгрупі — з 17 [6,75; 28,75] діб до 4 [3,25; 5] діб (p = 0,009). У пацієнтів 3-ї вікової підгрупи тривалість відлучення зросла з 7 [5,25; 9] діб у І досліджуваній групі до 8 [5; 10,75] діб у ІІ досліджуваній групі (p = 0,68).
Висновки
Поширеність та різноманітність проявів діафрагмальної дисфункції залежать від стратегії проведення механічної вентиляції легень. Комплексний підхід на етапі відлучення від респіраторної терапії, що включає проведення діафрагм-протективної стратегії ШВЛ, дозволяє зменшити інцидентність виникнення дисфункції діафрагми та знизити тривалість відлучення від ШВЛ.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.

/51.jpg)
/52.jpg)
/53.jpg)
/53_2.jpg)
/54.jpg)
/54_2.jpg)
/55.jpg)
/55_2.jpg)
/56.jpg)
/56_2.jpg)
/57.jpg)