Введение
Июль 1885 года, когда Луи Пастер спас от неминуемой смерти своего первого пациента, вошел в историю как дата одного из самых крупных открытий в области медицины, как первый шаг на пути ликвидации гидрофобии.
Открытие Пастера стало фундаментом, на основе которого по всему миру развернулись широкие и разносторонние исследования по борьбе с бешенством.
Открытие Пастера вот уже 135 лет позволяет ежегодно спасать от гидрофобии тысячи людей во многих странах мира [1].
Бешенство у человека (гидрофобия) является специфическим заболеванием. При укусе, даже самом поверхностном, происходит нарушение кожных покровов зубами животного и со слюной в рану попадает живой вирус [2]. После укуса может пройти 1–2 месяца при полном отсутствии симптомов инфицирования. Но вдруг появляется тянущая боль на месте уже забытого укуса, высокая температура, затрудненное глотание — это уже сигнал смертного приговора за то, что пострадавший в первый день укуса не обратился за антирабической помощью [3]. Подобные случаи продолжают регистрироваться в нашей стране в век Интернета.
Как только в практику здравоохранения был внедрен метод лечебных прививок против бешенства, появилось понятие «оказание антирабической помощи». С самого начала было решено, что назначение и проведение прививок должен осуществлять врач-рабиолог. С этой целью в стране была открыта сеть пастеровских станций. Первая (после Парижа) пастеровская станция была открыта в Одессе в 1886 году [4].
Врачи-рабиологи первого поколения, спасая тысячи людей, пострадавших от укусов больными животными, отмечали, что успех лечебных прививок зависит от того, кто укусил (собака или волк), куда укусил (в голову, кисть руки или другую часть тела), как глубоко, как широко и прочие обстоятельства укуса. Так была заложена основа науки — рабиологии [5].
Борьбу за ликвидацию гидрофобии в Украине за прошедшие 135 лет можно условно разделить на периоды до и после 1950 года [6]. Так, вначале, как образно написал М.А. Селимов, «с помощью антирабических прививок врач как бы вытаскивает человека из горящего дома. Но, как бы ни были совершенны способы тушения, пожар не всегда обходится без жертв. Точно так же обстоит дело с антирабическими прививками. Поэтому лучше предупреждать пожар, чем его тушить, разумнее предупреждать заражение человека, чем прибегать к антирабическим прививкам» [7]. В Украине «тушить пожар» и предупреждать заражение человека начали с 1950 года. С этой целью был разработан и внедрен в практику ветеринарии комплекс мер по борьбе с источником инфекции. Таким образом, целью данной работы было:
1) напомнить основные специфические особенности заражения, течения заболевания и принципы лечения человека, инфицированного вирусом бешенства;
2) напомнить о проблемах и успехах оказания антирабической помощи в разные периоды эпизоотического процесса в прошлом веке;
3) охарактеризовать реальные проблемы борьбы с бешенством в наши дни.
Материалы и методы
Для анализа использовали архивные данные из сводных отчетов областных СЭС, Института эпидемиологии и инфекционных заболеваний имени Л.В. Громашевского с 1945 по 2019 год, архивные материалы лаборатории нейроинфекций Института ветеринарной медицины Национальной академии аграрных наук Украины с 1950 по 2017 год, отчеты областных администраций и областных лабораторий ветеринарной медицины Государственной службы Украины по вопросам безопасности пищевых продуктов и защиты потребителей в период 2000–2019 гг., а также информацию из Европейского бюллетеня ВОЗ по бешенству [8]. Для обработки данных использовались статистические методы MS Excel.
Результаты
Бешенство — древнейшее инфекционное заболевание, общее для человека и животных, имеющее вирусную этиологию, с природной очаговостью, раневым механизмом передачи инфекции, при котором поражается центральная нервная система (ЦНС) и которое всегда заканчивается летально [9–17]. Синонимы — «водобоязнь», «гидрофобия» (лат. rabies, hidropfobia).
Источником инфекции для человека является больное животное. При укусе, даже самом поверхностном, происходит нарушение кожных покровов зубами животного и со слюной в рану попадает живой вирус. На месте укуса вирус быстро находит ближайшее нервное окончание и с нейрона на нейрон центростремительным путем продвигается к головному мозгу. Путь от ворот инфекции до ЦНС в зависимости от тяжести укуса может длиться от 12 дней до года и называется инкубационным периодом. Попав в головной мозг, вирус начинает там интенсивно размножаться, у больного появляются первые явные клинические симптомы заболевания. За 3–5 дней до появления первых симптомов заболевания, после накопления в ЦНС вирусной массы начинается центробежное движение вируса по нервным волокнам в слезные и слюнные железы и другие органы. Однако у человека даже в период разгара болезни концентрация вируса в слюне не бывает высокой в отличие от животных, у которых концентрация вируса в слюне и в ЦНС почти одинаково высокая. Подтвержденных случаев заболевания бешенством путем ослюнения от больного человека нет. А при пересадке органов — почек, легких, печени или роговицы глаз от доноров, больных бешенством, погибших в дорожно-транспортных авариях, случаи заболевания уже описаны [1].
Важное диагностическое значение имеют приступы гидрофобии. Страдающий от жажды больной просит пить, но при попытке проглотить воду, а затем даже при виде или звуке воды у него наступают судороги, больной не может вдохнуть. Смертельный исход обычно происходит при сердечной или легочной недостаточности через 7–12 дней после появления первых признаков заболевания. Попыток спасти больного на этой стадии болезни было много, но все они были безуспешными.
Спасти человека от неминуемой смерти можно только в инкубационном периоде, то есть когда в организм уже проник уличный вирус, необходимо как можно скорее начинать вводить дополнительно вирус бешенства, ослабленный лабораторными методами. У ослабленного вируса отсутствует патогенность, но зафиксирована способность вырабатывать в организме защитные антирабические антитела, которые нейтрализуют уличный вирус при его пересадке с одного нейрона на другой при продвижении к ЦНС. Антирабические антитела — это единственное лекарство, предупреждающее развитие гидрофобии.
Ослабленный фиксированный штамм вируса бешенства Пастер получил, проведя многочисленные пассажи на кроликах, в результате чего вирус потерял вирулентность и приобрел способность вырабатывать антитела. 90-й пассаж вируса на кроликах был использован Пастером для изготовления первой антирабической вакцины. И в дальнейшем при последующих усовершенствованиях мозговых вакцин, применяемых в Украине до 1975 года, основой вакцины был штамм Пастера.
Первая антирабическая вакцина, приготовленная в лаборатории Пастера в 1885 году, представляла собой взвесь кусочков спинного мозга кролика, зараженного вирусом Fix, высушенную над кристаллами едкого калия. Вакцину тут же вводили пострадавшему, причем каждая доза вакцины отличалась от последующей сроком высушивания.
На пастеровских станциях врачи-рабиологи готовили вакцину, делали прививки, проводили лабораторно-диагностические исследования животных, покусавших людей, организовывали мероприятия по борьбе с бешенством, готовили кадры, проводили научно-исследовательскую работу. До Октябрьской революции в СССР работало 28 пастеровских станций, а в первые годы после революции было открыто еще 22 станции [7].
Отдавая дань Пастеру, необходимо признать, что первая антирабическая вакцина была далеко не совершенна. Поэтому сразу же производители вакцины пытались изменить методики и усовершенствовать технологии изготовления этого препарата, но при этом всегда использовали штамм Пастера. Так, в качестве продуцента вакцины кроликов заменили на овец, модифицировали методики инактивации и консервирования. Как крупное достижение в области специфической профилактики гидрофобии отмечается введение фенола в состав антирабической вакцины для быстрой инактивации вируса (автор — итальянский ученый Ферми). В СССР в 30-е годы все пастеровские станции выпускали фенолизированную овечью или кроличью вакцину Ферми. Вакцина выпускалась в совершенно готовом виде и при +4 °С (иммуногенность сохранялась до 6 мес.) могла транспортироваться. С середины 1950-х годов внедрение в практику вакцины Ферми позволило децентрализировать антирабическую помощь. Так, к 1935 г. в СССР было открыто 285 пастеровских пунктов и 633 филиала пастеровских станций. Например, Одесская станция организовала 40 штатных пастеровских пунктов. Они размещались на базе санбаклабораторий или больниц и еженедельно получали вакцину из Одессы. Проведение антирабических прививок поручили врачам из сети поликлинических учреждений [7].
С середины 50-х годов производство жидкой вакцины заменили на лиофилизированную со сроком годности 5 лет.
Описание зарождения пастеровского метода лечебных прививок и дальнейшего усовершенствования оказания антирабической помощи населению представлено как дань памяти врачей-рабиологов, начавших путь ликвидации гидрофобии.
Анализ эпидемической и эпизоотической ситуации по бешенству на основании официальных данных в хронологической последовательности стал возможен только с 1950 года.
Бешенством болеют животные всех видов, но их роль в развитии эпизоотического процесса различна. Так, например, сельскохозяйственные животные в общем количестве животных, заболевших бешенством, в отдельные годы могут составлять большинство (за счет крупного рогатого скота), но не могут активно передавать вирус другим, так как не кусаются (не имеют такой природной расположенности). Главными участниками эпизоотического процесса первоначально были собаки: они определяли тип эпизоотии, а когда вирус бешенства смог вовлечь в эпизоотический процесс лисиц — самый многочисленный вид диких животных, наступил период эпизоотии лисиц. Где, когда и почему появились первые очаги бешенства у лисиц, подробно описано в специальной литературе, поэтому не будем на этом останавливаться. Главное, что с 1970 года в Украине лисицы стали лидерами в эпизоотическом процессе, и его дальнейшее развитие стало протекать с цикличностью, характерной для лисьих эпизоотий.
Как в период эпизоотического процесса городского типа — эпизоотии собак, так и в период бешенства природного типа — эпизоотии лисьего бешенства борьба с источником заболевания может проводиться только двумя методами.
Первый и самый эффективный метод — сделать животных этого вида невосприимчивыми к вирусу бешенства. Второй метод — попытаться ограничить количество животных, если они являются главным источником заболеваемости.
Первый период эпизоотии бешенства городского типа (эпизоотия собак) длился с 1950 по 1969 год. В послевоенные годы при массовом строительстве, укреплении городов и поселков увеличивалось и количество собак. Однажды попав в населенный пункт с большим количеством собак из природного очага, чаще всего от волка (их биологического родственника), вирус бешенства получал возможность персистировать в популяции собак бесконечно долго уже без связи с природным бешенством.
За пять лет (1950–1954 гг.) заболело 13 726 животных с пиком заболеваемости в 1951 году — 3724 случая. Из них большую часть составляли собаки (56,1 %), это была самая высокая заболеваемость за все последующие годы до наших дней (рис. 1).
Напряженная эпизоотическая ситуация, когда источник заболевания находится у порога каждого дома во все сезоны года, отразилась и на эпидемиологических показателях. Так, в 1950 и 1954 гг., несмотря на то, что ежегодно направление на антирабические прививки получали до 140 тыс. человек, от гидрофобии погибли 980 человек (табл. 1).
/9_2.jpg)
В борьбу за ликвидацию гидрофобии в Украине с 1951 года вступила ветеринарная служба. Проведение массовой профилактической вакцинации собак оказалось новой дополнительной мерой, обеспечивающей ликвидацию бешенства. Так, в 1951 году были провакцинированы всего 594 собаки, а в последующие годы число привитых собак возрастало, и в 1954 году было провакцинировано более 64 тысяч, а в 1959 году — 612 566 собак, что позволило за короткий срок снизить заболеваемость в 8 раз. Такие результаты стали возможными при применении второго метода борьбы с бешенством — путем отлова бездомных собак. Ежегодно с 1950 по 2003 год отлавливали по 250–350 тысяч бездомных и одичавших собак. В результате проведенных мер по борьбе с бешенством удалось улучшить эпизоотическую ситуацию, что отразилось и на эпидемической ситуации (табл. 2).
/10.jpg)
Из представленных в табл. 2 данных видно, какими темпами шло снижение заболеваемости гидрофобией в этот период времени. При этом следует отметить, что большая часть (88 %) погибших не обращались за антирабической помощью, а 12 % или обратились поздно, или прервали курс вакцинации. Из представленных данных за цифрами о количестве привитых — 130–150 тыс. — скрыта титаническая работа врачей-рабиологов в этот период: это лишь часть от общего количества пострадавших от укуса, обратившихся за антирабической помощью.
130–150 тыс. привитых означает, что каждому из них ежедневно в течение 30–40 дней (в зависимости от тяжести укуса) было введено по 3–5 мл мозговой вакцины строго подкожно в стенку живота. При этом каждое назначение курса вакцинации сопровождалось риском вызвать у привитого смертельный шок или оставить его инвалидом.
Мозговые вакцины, применяемые в нашей стране до 1975 года, полностью очистить от балластных веществ даже теоретически было невозможно, поэтому и регистрировались поствакцинальные осложнения, порой с летальным исходом [7].
После внедрения в практику оказания антирабической помощи вакцин нового поколения — культуральных антирабических вакцин (КАВ) — прекратились регистрироваться случаи поствакцинальных осложнений, но появились случаи гидрофобии при неправильном ее применении, поскольку курс вакцинации и дозировка занижались.
У КАВ была сложная схема применения: курс вакцинации колебался от 12, 18, 21 до 25 ежедневных прививок, по 3 или 5 мл, с тремя ревакцинациями.
Статистика трагических неудач антирабического лечения прекратилась, когда начали применять современную концентрированную культуральную вакцину — КоКАВ с 1999 года, Верораб с 2003 года, Индираб с 2008 года и др.
Начиная с 1960 г. благодаря широкой кампании по вакцинации собак и в результате проведения профилактических мероприятий по отлову собак и отстрелу волков удалось улучшить эпизоотическую ситуацию в стране. Так, например, успехи ликвидации заболеваемости бешенством в ряде районов и даже областей (в Херсонской области бешенство не регистрировалось с 1965 по 1967 г.) сделали реальным выполнение задачи ликвидации заболеваемости гидрофобией в нашей стране. Казалось, еще немного, еще чуть-чуть — и гидрофобия будет ликвидирована (Mogilevsky B.Yu., 1997).
Но именно в этот период начали все чаще и чаще регистрироваться первые случаи заболевания людей бешенством после укуса лисой, при этом бешенство лисиц даже не подлежало официальной регистрации [18]. В течение 1966–1979 гг. в Украине проходил процесс интенсивного формирования очагов природного типа, и к 1973 году заболеваемость лисиц уже составила 46 % случаев бешенства всех животных, зарегистрированных в Украине, что привело к началу периода лисьего бешенства [19].
Первая проблема периода лисьего бешенства — это циркуляция среди животных вируса с повышенной патогенностью. У всех пострадавших от укуса лисицами инкубационный период регистрировался в течение менее 45 дней (в среднем 20–35 дней), а антирабическая вакцина, даже самая лучшая, могла обеспечить выработку антирабических антител выше защитного уровня (> 0,5 МЕ/мл) в 100 % случаев только к 45-му дню. Для решения этой проблемы с целью повышения эффективности антирабических прививок в 1957 г. М.А. Селимов с соавторами разработали технологию получения антирабического иммуноглобулина из сыворотки крови лошади. Выпуск этого препарата был организован при Харьковском НИИ вакцин и сывороток.
Вторая проблема периода лисьего бешенства — это рост числа пострадавших от укусов в сельской местности, в то время как пастеровские пункты и их филиалы находились в основном в городах. Проблема доступности антирабической помощи сельскому населению была решена приказом № 540 от 5 июля 1975 г., подписанным министром здравоохранения СССР В.В. Петровским (хирургом по специальности) по следующему принципу: как огнестрельную рану, так и рану от укуса следует лечить травматологам. Но у пострадавшего от укуса бешеным животным лечить рану не приходится. В итоге травматологам поручили спасать человека от абсолютно смертельного заболевания.
Решив одну проблему, породили другую. Была разрушена специализированная антирабическая помощь, которая существует и в наши дни в некоторых странах. В пастеровских пунктах работали врачи-рабиологи с доскональным знанием своего дела, под контролем которых проводили антирабические прививки врачи поликлинической сети в многочисленных филиалах. А взамен этого было открыто более 1000 кабинетов по оказанию антирабической помощи в лечебных учреждениях, где прием пострадавших от укусов ведут травматологи.
Чтобы назначить курс прививок, необходимо правильно определить тяжесть укуса, а самая подробная инструкция по применению антирабических препаратов не дает ответа на все вопросы о вариантах укуса, поэтому необходимо было срочно помочь травматологам освоить основы рабиологии. Основную тяжесть подготовки травматологов взяли на себя врачи отделов особо опасных инфекций при облСЭС и горСЭС как главное звено в цепочке «травматолог — эпидемиолог — ветслужба».
Возглавить подготовку травматологов и эпидемиологов было доверено сотрудникам лаборатории зоонозных инфекций Института эпидемиологии и инфекционных болезней им. Л.В. Громашевского. С этой целью были разработаны программы 1–3-дневных семинаров, практические пособия («человечек» для применения КАВ, а позднее — и КоКАВ). На базе лаборатории прошли подготовку более 500 травматологов и эпидемиологов. Ежегодно проводились семинары для врачей облСЭС, ответственных за профилактику бешенства.
Сотрудниками лаборатории исследовались все случаи гидрофобии, зарегистрированные в Украине с 1970 по 2003 г. в очагах бешенства, и подтверждались лабораторными методами, а выявленные причины неудачного лечения служили обоснованием для внесения соответствующих дополнений и уточнений в инструкцию по применению антирабических препаратов.
Общими усилиями и с применением различных методов были успешно преодолены последствия реорганизации оказания антирабической помощи.
Успехи, достигнутые в деле борьбы с бешенством в Украине, и комплексность в работе всех заинтересованных служб (медицинской, ветеринарной, коммунальной, лесного хозяйства и пр.) привлекли внимание специалистов из многих стран мира. Так, ежегодно в 1981–1984 гг. на базе Киевского научно-исследовательского института эпидемиологии и инфекционных болезней им. Л.В. Громашевского проводились 10-дневные семинары ЮНЕП/ВОЗ по организации борьбы с бешенством для специалистов из 30–35 развивающихся стран. Автором программы был назначен Ю.Н. Щербак (эпидемиолог, писатель, а в годы независимости нашей страны — посол Украины в США) [20].
Как видно из табл. 3, первый период эпизоотического процесса по бешенству — период городского бешенства (патологии собак) — закончился в 1969 году на спаде заболеваемости (140 случаев), при этом заболеваемость собак снизилась в 56 раз. Проводимый классический комплекс мер по борьбе с заболеваемостью собак бешенством полностью подтвердил свою эффективность.
Второй период — лисьего бешенства — продолжался 30 лет, из которых почти 20 лет отмечался относительно благополучный этап эпизоотического процесса. Ведь даже в годы цикличных подъемов заболеваемости, характерных для лисьей эпизоотии, не отмечалось резких подъемов заболеваемости, как это было в начале 1979 года (599 случаев бешенства среди лисиц) [21]. Этому способствовало строжайшее соблюдение во всех областях Украины проведения отстрела лисиц, чтобы плотность их популяции не превышала одну особь на 1 тыс. гектаров. Второй период эпизоотического процесса закончился на спаде общей заболеваемости (351 случай бешенства) [22].
В начале XXI века резко повысилась напряженность эпизоотического процесса. Так, уже в 2007 году общая заболеваемость достигла своего наивысшего пика — 2932 случая бешенства [23].
Заболеваемость лисиц резко увеличилась и в 2007 году по сравнению с 1995 годом возросла почти в 20 раз. Во всех областях численность лисиц уже не поддерживалась на безопасном уровне, а колебалась в пределах 3–5 особей на 1 гектар. Начатая в 2001 году пероральная вакцинация до настоящего времени проводится не в полном объеме [24].
Борьба с заболеваемостью главного источника заболевания человека — домашних животных — проводится главным образом путем охвата большого количества этих животных профилактическими прививками (табл. 4).
Учитывая показатели заболеваемости 2019 г., представленные в табл. 4, можно считать, что пик заболеваемости пройден.
Прививают миллионы собак и кошек, но уже давно справка о том, что покусавшая собака была привита, не является основанием для освобождения от прививок пострадавшего от ее укуса. Пытаются прививать и бездомных животных, но испытаниями на людях давно доказано, что в период постоянных стрессов, переохлаждения и прочего даже самая лучшая вакцина не вызывает выработку иммунитета до защитного уровня. Негативное влияние алиментарного стресса на формирование титра антител было доказано и в исследованиях на животных [25].
Улучшить эпизоотическую ситуацию в стране пытаются путем стерилизации собак, но если ее охват не достигает 100 %, то результат тоже под вопросом.
В последнее время анализировать эпидемическую ситуацию по бешенству в областях или в стране принято начиная с показателей заболеваемости людей. В конце прошлого века долгое время заболеваемость держалась на уровне 1–2 случаев в год. Тогда в нашей стране, как и в других странах, каждый случай гидрофобии был чрезвычайным происшествием. После получения экстренного сообщения о заболевании министр здравоохранения срочно командировал специалистов для расследования этого случая. Акт расследования обсуждался на специальном заседании в Облздраве, и принимался план профилактических мероприятий в очаге. Подробности каждого случая гидрофобии обсуждались во всех областях Украины.
В последние годы регистрируется и 4, и 6 случаев гидрофобии в год, но это уже не ЧП, а статистика. В отчетах это описывается как относительное благополучие.
Да, большая часть умерших не обратились за антирабической помощью. Но кто же виноват, что в нашей стране не все знают об опасности контакта с игривым щенком? В Украине был случай, когда вся семья чуть не умерла от бешенства. Люди пожалели, подобрали и принесли в дом щенка. С ним играли 53-летний отец и 20-летняя дочь. Их не напугало то, что через 6 дней щенок издох, а на руках у них были явные следы укусов. «Маленький щеночек всегда играет и кусается!» — решили они — и доигрались… На 28-й день после появления щенка отец и дочь заболели, жену и старшего сына успели спасти, так как у них было по одному легкому укусу, но из-за позднего выявления им был проведен комбинированный курс прививок.
Не все знают об опасности контакта с кошками [26, 27]. Кошачий укус часто бывает «как гвоздик в дерево» — глубокий, а не широкий, поэтому он очень опасен: быстро заживает и не вызывает обеспокоенности.
Укус лисы всегда широкий и глубокий, поэтому все пострадавшие обращаются за антирабической помощью. Но в XXI веке в нашей стране начали регистрироваться случаи заболевания среди тех, кто не смог достать, купить антирабический иммуноглобулин из-за перебоев в снабжении антирабическими препаратами.
В последние годы зарегистрированы летальные случаи и среди тех, кто обратился за антирабической помощью, но не получил ее по следующим причинам:
— медсестра поликлиники забыла о том, что она обязана после первичной обработки укушенной раны направить пострадавшего в кабинет антирабических прививок;
— ветлаборатория ошибочно выдала негативный результат исследования патологического материала от укусившего животного;
— 10-дневное наблюдение проводилось не за нападавшей собакой (пострадавший от укуса перепутал животное).
Оценить, какой ценой достигается это относительное благополучие в плане заболеваемости гидрофобией, позволяет главный показатель эпидемической ситуации — количество привитых относительно числа обратившихся за антирабической помощью в процентах. В 80–90-е годы прошлого столетия в некоторых областях (Херсонской, Донецкой, Сумской) из числа обратившихся за антирабической помощью назначение прививок получали 9–12 %. В тех областях, где этот показатель был выше, срочно принимались различные меры по улучшению этих показателей.
Понять, почему с каждым годом увеличивается число привитых, поможет следующий анализ.
Начиная с 2014 года за антирабической помощью в течение года обращались 70–75 тыс. человек (без данных о заболеваемости в АР Крым и части Донецкой и Луганской областей). Пострадавшие обращаются по поводу укуса грызунами (1,2 % от общего числа обратившихся), летучими мышами, которые не участвуют в эпизоотическом процессе в нашей стране, так как цепочка передачи вируса всегда короткая — «летучая мышь — человек». В Украине впервые вирус бешенства летучей мыши был выделен от заболевшей с типичной клиникой семилетней девочки Юли (Антонова Л.А., 1985 г.). Этот штамм вируса после дополнительного лабораторного изучения (Селимов М.А., Москва) был зарегистрирован в Международном центре Атланты (США) как «штамм Юли» и отнесен к самостоятельным подтипам вирусов типа Давенхейдж.
На основании этого случая в инструкцию по применению антирабических препаратов было внесено дополнение: укус летучей мыши был приравнен к укусу волка. С 1986 года всем пострадавшим начали назначать комбинированный курс антирабических прививок.
По поводу укуса летучими мышами ежегодно обращаются 100–150 человек, но поймать и лабораторно исследовать летучую мышь, которая укусила человека, не всегда удается, и еще труднее выделить вирус. В течение года это удается сделать в 1–3 случаях.
Обращаются за антирабической помощью и по поводу контакта с сельскохозяйственными животными по типу ослюнения кожных покровов рук, на которых уже были различные повреждения [28].
Многократно люди обращались по поводу укусов дикими животными (в том числе лисицами). Так, например, в 2019 году от укусов пострадали 777 человек, что составило 1,0 % от общего числа обратившихся, и им всем, конечно, срочно был назначен комбинированный курс прививок.
Большая часть пострадавших обращаются по поводу укуса домашними животными (88 %). Впервые резко увеличилось число больных бешенством кошек в 1969 году при появлении, а затем и росте случаев бешенства среди лисиц. Но эпизоотии среди кошек не бывает. Цепочка передачи вируса от больной кошки здоровой быстро прерывается, и для ее возобновления всегда рядом есть больная собака, или где-то далеко кошка должна столкнуться с больной лисой при совместных поисках любимого лакомства — полевых мышей: за последние 5 лет число обратившихся за антирабической помощью по поводу укуса кошкой колеблется от 16 до 18 % от общего количества.
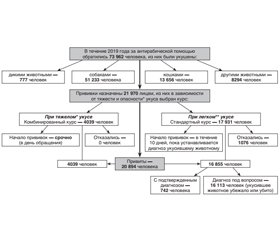
В настоящее время главная проблема при обращении за антирабической помощью — это собака. Так, в 2019 году по поводу укуса собакой за помощью обратились 51 232 человека. Подробное схематическое описание антирабической помощи, согласно официальным данным из сводных отчетов областных лабораторий МЗ Украины за 2019 год, представлено на рис. 2.
Обсуждение и выводы
1. Определить, какой ценой достигается относительное благополучие в плане заболеваемости гидрофобией в тот или иной отрезок времени, позволяет один из показателей эпидемической ситуации — количество привитых по отношению к числу обратившихся за антирабической помощью в процентах. Так, в 2001–2003 годах показатель назначений на прививки еще удерживался на уровне 17–18 %, но в последующие годы начал увеличиваться и в 2018 г. уже составлял 30,5 %, а в 2019 г. — 29,7 %. Как было представлено на рис. 2, в 2019 году за антирабической помощью обратились 73 962 человека, прививки назначены 21 980 пострадавшим от укусов.
2. Тяжелые укусы чаще всего наносятся больными животными. При тяжелых укусах бешеными животными инкубационный период всегда короткий, и для спасения пострадавшего от неминуемой смерти необходимо как можно скорее после укуса ввести антирабический иммуноглобулин и провести курс вакцинации. В 2019 году за антирабической помощью с тяжелыми укусами обратились 4039 человек, из них 1161 человек были укушены больными животными с подтвержденным диагнозом и 777 человек были укушены дикими животными, то есть 1938 человек, можно сказать, были спасены от смерти (заболевания бешенством). Это число, точнее, только этот эпидемиологический показатель является отражением напряженности эпизоотического процесса в 2019 году.
3. У пострадавших с легкими укусами 16 113 человек (73,3 % от числа привитых) было 10 дней для выяснения реальной опасности укуса, но сделать это не удалось, так как укусившее животное убежало или было убито. За счет этой категории пострадавших количество привитых резко увеличивается.
4. В стране уже давно перестали регистрировать собак. А поскольку нет регистрации, нет и регистрационного сбора — самой результативной меры по сокращению численности собак. Если нет регистрации, нет и доказательства, и наказания за то, что собака стала бродячей. В соседних странах штраф за это может составлять до 25 тыс. евро.
Отсутствует контроль наказаний за нарушение правил содержания собак (в 2001 и 2003 годах ежегодно еще были по 2,5–3 тыс. штрафов). А в это время в тех приютах для бездомных животных, которые уже существуют, нет регулярного финансирования, и содержатся они благодаря энтузиазму руководителей этих приютов и помощи волонтеров.
Открытым остается вопрос, что же делать с кусачей собакой. Решать этот вопрос необходимо администрации, общественности и любителям животных, всем вместе, в каждом населенном пункте, районе, городе, но при этом надо знать и всегда помнить, что каждый укус бродячей собаки для пострадавшего — наказание и большое испытание, а назначенный курс антирабических прививок стоит около 6 тыс. грн в зависимости от тяжести укуса…
5. Таким образом, экономические затраты при оказании антирабической помощи огромны: стоимость вакцины, расходуемой ежегодно, составляет около 30 млн грн, не говоря уже о цене антирабического иммуноглобулина (в настоящее время применяют два вида иммуноглобулина, дозировка и цена которых различны). Если учитывать, что в течение 2019 года комбинированный курс прививок получили 4039 человек, то экономические расходы включали следующее:
— содержание более 1000 травматологических кабинетов по оказанию антирабической помощи;
— врачебное время;
— коечный фонд (госпитализация, в первую очередь детей, на 7–9 дней для профилактики сывороточной болезни при введении гетерогенного иммуноглобулина).
6. О ежегодных расходах на оказание антирабической помощи населению в МЗ Украины знают, но складывается впечатление полного равнодушия, поскольку не анализируется ее эффективность. Так, в 2019 году, рискуя жизнью, отказались от прививок 1076 человек. Вот уже более 5 лет в одной, самой благополучной по бешенству, области каждый четвертый пострадавший отказывается от прививок. К этому показателю подтягиваются жители еще двух областей. Статистика об этом есть, но меры по исправлению ситуации не принимаются.
Специальность «рабиолог» можно упразднить, что давно было сделано; тем самым полностью проигнорировали идею профессионализма в этой отнюдь не простой дисциплине. Но без квалифицированного определения показаний к прививкам не обойтись. Рабиология никогда и ни в одной стране не была предметом травматологии и хирургии. Ведь самая подробная инструкция не может учесть всего многообразия эпидемиологически опасных контактов человека с животными.
Поэтому давно назрела необходимость восстановить главный центр подготовки врачей-травматологов, ответственных за оказание антирабической помощи по программе, утвержденной МЗ Украины, которая помогла бы врачам освоить азбуку рабиологии, повысить квалификацию и получить право спасать людей от гидрофобии.
Когда и кто персонально заменит в МЗ Украины давно ликвидированный отдел особо опасных инфекций, а самое главное, возглавит работу по решению всех накопленных проблем в оказании антирабической помощи на государственном уровне?
Опытные врачи-травматологи, возглавляющие кабинеты по оказанию антирабической помощи города Киева, готовы принять участие в этой работе.
Анализ состояния антирабической деятельности за последние годы выявляет целый ряд проблем. Решить эти проблемы могут помочь богатый и поучительный опыт эффективной борьбы за максимальное снижение заболеваемости бешенством среди животных в разные периоды эпизоотического процесса в прошлом веке и успехи в специфической профилактике гидрофобии.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов и собственной финансовой заинтересованности при подготовке данной статьи.

/9.jpg)
/9_2.jpg)
/10.jpg)
/11.jpg)
/13.jpg)