Международный эндокринологический журнал 7 (39) 2011
Вернуться к номеру
Сахарный диабет 2-го типа и сердечно-сосудистые заболевания как столкновение двух глобальных неинфекционных эпидемий
Авторы: Аметов А.С., Лысенко М.А., Кафедра эндокринологии Российской медицинской академии последипломного образования, г. Москва
Рубрики: Эндокринология
Версия для печати
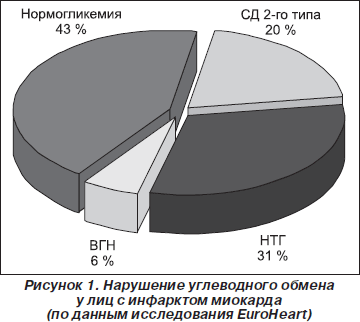
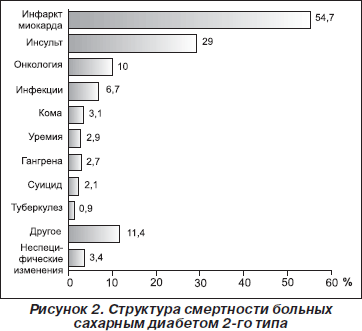
На рубеже веков мир сталкивается с парадоксальным явлением: с одной стороны, эпидемия инфекционных заболеваний (туберкулез, СПИД и другие вирусные инфекции) не стихает, в то же время число больных с сердечно-сосудистыми заболеваниями (ССЗ), связанными с атеросклерозом и сахарным диабетом (СД) 2-го типа, неуклонно растет [1]. По данным ВОЗ, в экономически развитых странах, в том числе и в России, в структуре общей смертности 55 % занимает смертность, обусловленная ССЗ, в основном за счет инфаркта миокарда и мозгового инсульта [2, 3]. Недавно были опубликованы результаты исследования EuroHeart survey (110 центров в 25 странах), в котором было показано, что среди лиц с острым инфарктом миокарда у 60 % выявлено нарушение углеводного обмена, а каждый четвертый пациент имел СД 2-го типа (рис. 1) [4]. В первую очередь это объясняется тем фактом, что число пациентов с СД 2-го типа увеличивается и составляет 6–8 % взрослого населения. Причем через 20 лет ожидается прирост числа таких больных на 50 % [1]. С другой стороны, в структуре смертности больных СД основное место занимают инфаркт миокарда (55 %) и инсульт (29 %), что в 70 раз превышает частоту смертности от микрососудистых осложнений (нефропатия, гангрена) и осложнений гипергликемии (от диабетической комы умирает 1–4 % пациентов) (рис. 2) [1, 2, 5]. Таким образом, отмечается линейная корреляция между увеличением заболеваемости сахарным диабетом и ростом осложнений ССЗ. Есть все основания предположить, что в ближайшие 20 лет в структуре сердечно-сосудистых осложнений увеличится доля больных СД 2-го типа.
Результаты 10-летнего исследования DCCT (Diabetes Control and Complications Trial) со всей очевидностью доказали, что частый самоконтроль и поддержание уровня глюкозы крови в пределах, близких к нормальным, приводит к значительному снижению риска поздних осложнений, вызванных СД, и уменьшению степени их тяжести. Наиболее существенным риском, связанным с интенсивным лечением, было трехкратное увеличение частоты развития гипогликемии. Однако лишь только нескольким пациентам потребовалась коррекция данного состояния, и авторы этого исследования считают, что преимущества снижения осложнений значительно превосходят риск развития гипогликемии при интенсивной терапии. А современные методы контроля гликемии с помощью портативных приборов дополнительно снижают этот риск. Исследование DCCT не включало изучение пациентов с диабетом 2-го типа [6]. Однако не вызывает сомнений, что строгий контроль глюкозы в крови может быть также полезен и для этих пациентов с целью снижения риска осложнений, которые возникают у них столь же часто, как и у пациентов с диабетом 1-го типа. При этом основными терапевтическими средствами для них могут быть таблетированные сахароснижающие препараты, соблюдение диеты, регулирование физических нагрузок, применяемые с той же целью, что и для инсулинозависимых больных — для поддержания гликемии на уровне, максимально приближенном к норме. Таким образом, для успеха терапии исключительно важным является точное и частое измерение содержания глюкозы в крови, что определяет эффективность, безопасность лечения, а следовательно, оказывает влияние на долгосрочный прогноз.
Результаты исследования UKPDS убедительно продемонстрировали достоверные преимущества жесткого контроля гликемии: снижение уровня HbA1c на 1 % уменьшает риск смерти у больных СД 2-го типа на 21 %, острого инфаркта миокарда — на 14 %, микрососудистых осложнений — на 37 %, заболеваний периферических сосудов — на 43 % [7]. Важно отметить, что при впервые диагностированном СД 2-го типа сосудистые осложнения уже наблюдаются практически у половины больных, а первостепенной задачей лечения является достижение его компенсации на протяжении длительного времени [8].
Избыточное повышение уровня глюкозы в крови после еды, с одной стороны, является ранним и наиболее адекватным диагностическим признаком СД 2-го типа, с другой — имеет неблагоприятное прогностическое значение с точки зрения сердечно-сосудистых осложнений, что подтверждает одно из последних исследований в данной области — DECODE (Diabetic Epidemiology Collaborative Analysis Of Diagnostic Criteria in Europe) [9]. Максимальный рост смертности отмечен в группе повышенной (> 11,1 ммоль/л) пост- прандиальной гликемии. По результатам этого исследования, снижение постпрандиальной гликемии на 2 ммоль/л потенциально может снизить смертность при СД на 20–30 %.
Эффективное управление СД 2-го типа на сегодняшний день можно представить как комплекс мероприятий, направленных не только на компенсацию углеводного обмена, но и на устранение других факторов риска сердечно-сосудистой патологии — артериальной гипертензии и дислипидемии. Однако до сих пор спорным остается вопрос о скорости снижения и целевых показателях уровня гликозилированного гемоглобина и артериального давления (АД) у пациентов с СД 2-го типа. В связи с этим важное значение приобретают результаты нескольких крупных международных рандомизированных контролируемых исследований, в которых основным является вопрос возможного влияния уровня гликемического контроля на частоту развития и исходы ССЗ у больных СД 2-го типа — ADVANCE (Action in Diabetes and Vascular Disease: Preterax and Diamicron MR Controlled Evaluation), VADT (Veteran Affairs Diabetes Trial), ACCORD (Action to Control Cardiovascular Risk in Diabetes) [10–12].
Во всех трех исследованиях интенсивный конт-роль гликемии осуществлялся с помощью комбинированной сахароснижающей терапии с учетом необходимости достижения целевых значений по уровню гликозилированного гемоглобина (менее 6,5 %).
Еще на конгрессе Европейской ассоциации по изучению СД (EASD) в сентябре 2008 г. были представлены новые данные исследования ADVANCE [10]. Относительный риск снижения общей и сердечно-сосудистой смертности в группе больных, получающих комбинированное интенсивное снижение АД и сахароснижающее лечение, был достоверно выше, чем в группах обычного лечения. Статистический анализ показал, что эффекты двух видов интенсивного лечения независимы друг от друга для всех вариантов клинических исходов, причем если один вид интенсивного лечения (АД-снижающий или сахароснижающий) имеет достоверное влияние на прогноз, то другой, по словам главного исследователя проф. Д. Чалмерса, «не раскрывает такого эффекта». Это подтверждает необходимость многофакторного лечения, включая рутинное снижение АД и интенсивный контроль глюкозы у всех больных СД 2-го типа.
Наиболее важным результатом исследования ADVANCE явилось то, что достижение целевого уровня гликированного гемоглобина не сопровождалось увеличением ни сердечно-сосудистой, ни общей летальности в отличие от исследования ACCORD, в котором в группе интенсивного конт- роля отмечено увеличение частоты гипогликемических эпизодов и риска развития тяжелых гипогликемий. Исследование ACCORD было прекращено досрочно в связи с увеличением смертности среди пациентов группы интенсивного контроля. Пока нет убедительных данных, указывающих на увеличение риска сердечно-сосудистой летальности при достижении контроля гликемии, максимально приближенной к нормогликемии. Вид лечения (инсулинотерапия, комбинированная сахароснижающая терапия) не ассоциирован с увеличением частоты летальных исходов [10, 11]. Не отмечено взаимосвязи сердечно-сосудистой летальности с частотой гипогликемических эпизодов. По мнению большинства экспертов, принимавших участие в дискуссии о возможном влиянии контроля гликемии на сердечно-сосудистую заболеваемость и летальность, оптимизация гликемического контроля имеет огромное значение у больных СД с учетом возможности сокращения частоты хронических осложнений заболевания. В отношении макрососудистых осложнений следует учитывать многофакторный характер их развития и, соответственно, использовать преимущества антигипертензивной и гиполипидемической терапии в предотвращении сердечно-сосудистых осложнений. Как показал опыт исследования VADT, в котором принимали участие преимущественно пациенты преклонного возраста, достижение целей гликемического контроля должно осуществляться менее агрессивно. Таким образом, результаты исследований ADVANCE, ACCORD и VADT убедительно показали роль гликемического контроля в предотвращении микрососудистых осложнений СД [10–13].
Необходимо отметить еще одно очень важное исследование, проведенное датскими учеными, — STENO-2 [15].
Приехав в Москву из знаменитого Датского диабетологического центра «Стено», профессор с мировым именем Олуф Педерсен сказал с улыбкой, обращаясь к своим российским коллегам: «Ангел-хранитель нашептывает нам: мы должны лечить более интенсивно…» В исследовании STENO-2 был использован агрессивный многофакторный подход к лечению СД 2-го типа. Первичными конечными точками исследования STENO-2 после 8 лет cчитались ССЗ и смертность, вторичными — микрососудистые осложнения. При этом на традиционной терапии было зафиксировано 85 сердечно-сосудистых событий у 35 пациентов (44 % состава группы), на интенсивной терапии — 33 таких события у 19 пациентов (24 %). В мировой диабетологии таких цифр еще не было.
Главный итог STENO-2: по сравнению с традиционным подходом интенсивная, многофакторная терапия СД 2-го типа способствует снижению риска ССЗ на 53 %! В отношении микрососудистых осложнений: у «интенсивных» пациентов на 60 % снизился риск диабетической ретинопатии и нефропатии, но меньше — диабетической нейропатии.
С учетом прогнозируемого роста частоты заболеваемости СД 2-го типа на 55 % к 2025 г. данные, полученные в исследовании, при практическом применении будут способствовать значительному снижению ССЗ. Недавние обзоры показали очень медленный прогресс в достижении целей лечения и в использовании рекомендованных препаратов для профилактики сосудистых осложнений. Поэтому интенсивное многофакторное управление СД 2-го типа приводит к сокращению темпов смертельных и сердечно-сосудистых нарушений, но раннее начало и тщательное выполнение текущего лечения оспариваются [15, 16]. До сих пор остается дискутабельным вопрос о том, насколько быстро и агрессивно мы должны действовать, сталкиваясь с декомпенсированным пациентом в клинической практике. А главное — у какой категории больных мы должны проводить активную тактику в отношении гипергликемии, артериальной гипертензии и гиперлипидемии? Эти и многие другие вопросы явились причиной для пересмотра некоторых аспектов базового алгоритма ADA/EASD (Американской диабетологической ассоциации/Европейской ассоциации по изучению диабета) 2009. Так, среди недостатков вышеупомянутого алгоритма были выделены следующие:
— не определены индивидуальные цели лечения;
— не учитывается исходный уровень контроля углеводного обмена при назначении стартовой терапии;
— ограничен выбор сахароснижающей терапии в дебюте СД 2-го типа;
— предлагается высокий темп интенсификации терапии (каждые 2–3 мес.);
— не определено место препаратов инкретинового ряда.
Настоящий консенсус Совета экспертов Российской ассоциации эндокринологов (РАЭ) предусматривает индивидуализацию подхода к каждому пациенту, при котором главным приоритетом при выборе сахароснижающей терапии должны быть эффективность и безопасность. Кроме того, индивидуальный подход учитывает также исходный уровень метаболического конт-роля, возраст, наличие осложнений и риск гипогликемий [16].
На наш взгляд, новый проект РАЭ займет стойкую позицию в стандартах оказания помощи нашим больным, что позволит более эффективно и безопасно управлять СД 2-го типа.
1. Zimmet P., Shaw J., Alberti G. Preventing type 2 diabetes and the dysmetabolic syndrome in the real world: a realistic view // Diabetic medicine. — 2003. — Vol. 20(9). — P. 693-702.
2. Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Followup report on the diagnosis of diabetes mellitus // Diabetes Care. — 2003. — Vol. 26. — P. 3160-3167.
3. Дедов И.И., Шестакова М.В. Сахарный диабет и артериальная гипертензия. — М.: Изд-во МИА, 2006. — C. 320-329.
4. Bartnik M. et al. The prevalence of abnormal glucose regulation in patients with coronary artery disease across Europe. The Euro Heart Survey on diabetes and the heart // Eur. Heart J. — 2004. — Vol. 25(21). — P. 1880-1890.
5. American Diabetes Association. Standards of medical care in diabetes // Diabetes Care. — 2004. — Vol. 27. — S15-S35.
6. The Diabetes Control and Complications Trial Research Group // N. Engl. J. Med. — 1993. — Vol. 329. — P. 977-986.
7. Ubink-Veltman L.J., Bilo H.J., Groenier K.H. et al. Prevalence, incidence and mortality of type 2 diabetes mellitus revisited: a prospective population-based study in the Netherlands (ZODIAC-1) // Eur. J. Epidemiol. — 2003. — Vol. 18(8). — P. 793-800.
8. Ruigomez A., Rodrigues L.A. Presence of diabetes related complication at the time of NIDDM diagnosis: an important prognostic factor // Eur. J. Epidemiol. — 1998. — Vol. 14(15). — P. 439-445.
9. The DECODE study group on behalf of the European Diabetes Epidemiology Group. Glucose tolerance and mortality: comparison of WHO and American Diabetes Association diagnostic criteria // Lancet. — 1999. — Vol. 354. — P. 617-621.
10. Radermecker R.P., Philips J.C., Jandrain B. et al. Blood glucose control and cardiovascular disease in patiens with type 2 diabetes. Results of ACCORD, ADVANCE and VA-Diabetes trials // Rev. Med. Liege. — 2008. — Vol. 63(7–8). — P. 511-518.
11. Fuchtenbusch M., Hummel M. Intensive blood sugar treatment in type 2 diabetics: no evidence for increased mortality in the ADVANCE study compared with ACCORD study // MMW Fortschr Med. — 2008. — Vol. 150(17). — P. 42-44.
12. Dluhy R.G., McMahon G.T. Intensive glycemic control in the ACCORD and ADVANCE trials // N. Engl. J. Med. — 2008. — Vol. 358(24). — P. 2630-2633.
13. The ADVANCE Collaborative Group // N. Engl. J. Med. — 2008. — Vol. 358. — P. 2560-2572.
14. ADVANCE Management Committee. Study Rational and Design of ADVANCE: Action in diabetes and vascular disease // Diabetologia. — 2001. — Vol. 44. — P. 1118-1120.
15. Gaede P., Lund-Andersen H., Parving H.-H., Pedersen O. Effect of a multifactorial intervention on mortality in type 2 diabetes // N. Engl. J. Med. — 2008. — Vol. 358. — P. 580-591.
16. Дедов И.И., Шестакова М.В., Аметов А.С. и др. Проект «Консенсус совета экспертов Российской ассоциации эндокринологов по инициации и интенсификации сахароснижающей терапии сахарного диабета 2-го типа» // Сахарный диабет. — 2011. — № 1. — С. 98-108.
