Международный эндокринологический журнал 2 (58) 2014
Вернуться к номеру
Зміни системної гемодинаміки у хворих на гіпертонічну хворобу у поєднанні з цукровим діабетом 2-го типу залежно від типу ремоделювання лівого шлуночка серця
Авторы: Гура Е.Ю. - Державний заклад «Запорізька державна медична академія післядипломної освіти»
Рубрики: Семейная медицина/Терапия, Кардиология, Эндокринология
Разделы: Справочник специалиста
Версия для печати
Основною метою дослідження було вивчення змін системної гемодинаміки у хворих на гіпертонічну хворобу ІІ стадії у поєднанні з цукровим діабетом 2-го типу залежно від типу ремоделювання лівого шлуночка серця. Обстежено 150 пацієнтів віком від 38 до 65 років (середній вік хворих становив 53,7 ± 5,6 року). Основна група — 60 хворих на гіпертонічну хворобу ІІ стадії у поєднанні з цукровим діабетом 2-го типу. Групи зіставлення становили 30 практично здорових осіб, 30 хворих на гіпертонічну хворобу та 30 хворих на цукровий діабет 2-го типу ідентичного віку. На основі ультразвукового дослідження було показано, що в основній групі хворих превалюють більш несприятливі типи ремоделювання міокарда з переважанням ексцентричної гіпертрофії та концентричного ремоделювання. Відповідно, в цій же групі хворих існують більш значні порушення системної гемодинаміки з вірогідним зниженням ударного об’єму, систолічного індексу на тлі високого загального периферичного опору судин та превалювання еукінетичного та гіпокінетичного типів системної гемодинаміки.
Кореляційні взаємозв’язки з основними показниками внутрішньосерцевої, системної гемодинаміки підтверджують єдиний патогенетичний механізм ремоделювання серцево-судинної системи у хворих на гіпертонічну хворобу у поєднанні з цукровим діабетом 2-го типу.
Основной целью исследования было изучение изменений системной гемодинамики у больных гипертонической болезнью ІІ стадии в сочетании с сахарным диабетом 2-го типа в зависимости от типа ремоделирования левого желудочка сердца. Обследовано 150 пациентов в возрасте от 38 до 65 лет (средний возраст составлял 53,7 ± 5,6 года). Основная группа — 60 больных гипертонической болезнью ІІ стадии в сочетании с сахарным диабетом 2-го типа. Группы сопоставления составили 30 практически здоровых лиц, 30 пациентов с гипертонической болезнью и 30 пациентов с сахарным диабетом идентичного возраста. На основе ультразвукового исследования было показано, что в основной группе пациентов превалируют более неблагоприятные типы ремоделирования миокарда с преобладанием эксцентричной гипертрофии и концентрического ремоделирования. Соответственно, в этой же группе больных существуют более значительные нарушения системной гемодинамики с достоверным снижением ударного объема, систолического индекса на фоне высокого общего периферического сопротивления сосудов и превалирования эукинетического и гипокинетического типов системной гемодинамики.
Корреляционные взаимосвязи с основными показателями внутрисердечной, системной гемодинамики подтверждают единый патогенетический механизм ремоделирования сердечно-сосудистой системы у больных гипертонической болезнью в сочетании с сахарным диабетом 2-го типа.
The main purpose of the study was to investigate the changes of systemic hemodynamics in patients with essential hypertension stage II in combination with type 2 diabetes, depending on the type of left ventricular remodeling. The research involved 150 patients aged 38 to 65 years old (average age was 53.7 ± 5.6 years). The main group consisted of 60 patients with essential hypertension stage II in combination with type 2 diabetes. The comparison groups consisted of 30 apparently healthy individuals, 30 patients with essential hypertension and 30 patients with type 2 diabetes of the same age. The ultrasound studies have shown that patients of the main group have more adverse types of myocardial remodeling with a predominance of eccentric hypertrophy and concentric remodeling. Accordingly, in the same group of patients, there are more severe violations of systemic hemodynamics with a significant decrease in stroke volume, systolic index against the background of high total peripheral vascular resistance and prevalence of eukinetic and hypokinetic types of systemic hemodynamics.
The correlations with the main indicators of the intracardiac systemic hemodynamics confirm a single pathogenetic mechanism of the cardiovascular remodeling in patients with hypertension combined with type 2 diabetes.
гіпертонічна хвороба, системна гемодинаміка, ремоделювання лівого шлуночка, загальний периферичний опір судин.
гипертоническая болезнь, системная гемодинамика, ремоделирование левого желудочка, общее периферическое сопротивление сосудов.
essential hypertension, systemic hemodynamics, left ventricular remodeling, total peripheral vascular resistance.
Статья опубликована на с. 126-132
Вступ
На сьогодні актуальною проблемою залишається вивчення ремоделювання серцево-судинної системи при гіпертонічній хворобі (ГХ) [1–3, 6, 7]. Відомо, що основні гемодинамічні зміни, що впливають на стан системної гемодинаміки, у тому числі і на цифри артеріального тиску (АТ), залежать у першу чергу від скорочувальної функції лівого шлуночка (ЛШ) міокарда, з одного боку, та вираженості загального периферичного опору судин (ЗПОС) — з іншого [8, 9, 11, 12]. За відсутності серцевої недостатності (СН) викид крові ЛШ, на який впливають два фактори — легеневий об’єм крові та скорочувальна функція міокарда, відповідає загальному об’єму крові, що знаходиться в ємкісних судинах та центральному кровообігу [1, 4, 5, 10]. Як відомо, скорочувальна функція ЛШ залежить від типу його ремоделювання та найбільше страждає при концентричному ремоделюванні та ексцентричній гіпертрофії [3, 7].
Метою дослідження було вивчення змін системної гемодинаміки у хворих на гіпертонічну хворобу ІІ стадії в поєднанні з цукровим діабетом (ЦД) 2-го типу залежно від типу ремоделювання лівого шлуночка серця.
Матеріал та методи дослідження
Відповідно до завдання дослідження нами було обстежено всього 150 пацієнтів віком від 38 до 65 років (середній вік хворих був 53,7 ± 5,6 року).
Індекс маси тіла (ІМТ) розраховувався за формулою:
ІМТ = маса тіла (кг)/ріст (м2).
Результати:
— ІМТ від 18,5 до 24,9 — нормальна маса тіла;
— ІМТ від 25 до 29,9 — надмірна маса тіла;
— ІМТ від 30 до 34,9 — І ступінь ожиріння;
— ІМТ від 35 до 39,9 — ІІ ступінь ожиріння;
— ІМТ від 40 і більше — ІІІ ступінь ожиріння.
Середня величина ІМТ у хворих на ГХ у поєднанні з ЦД 2-го типу становила у чоловіків 30–34,9 кг/м2, у жінок — 35–39,9 кг/м2 (р < 0,05). Розподіл хворих на ГХ у поєднанні з ЦД 2-го типу на групи залежно від ІМТ наведений у табл. 2.
Основну групу становили 60 хворих, які страждали від ГХ ІІ стадії (II та III ступінь) у поєднанні з ЦД 2-го типу, середній вік — 56,74 ± 7,89 року.
У хворих основної групи за допомогою ультразвукового дослідження (УЗД) проводилося вивчення внутрішньосерцевої та системної гемодинаміки на апараті Ultima pro 30. Вивчалася систолічна функція ЛШ за рекомендаціями Ю.М. Сіренка (2001 р.). Нами визначався індекс маси міокарда (ІММЛШ), що при вираженій гіпертрофії перевищував 100 г/м2. За геометрією ЛШ структурні показники ЛШ були розглянуті відповідно до класифікації А. Сапан. Залежно від рівня ІММЛШ та зіставлення з відносною товщиною стінки ЛШ у систолу (ВТС) пацієнтів розподілено відповідно до 4 основних геометричних моделей ЛШ:
— хворі з нормальною геометрією ЛШ (НГЛШ) — 2 особи (3,3 %), у яких ІММЛШ був меншим від 80 г/м2; ВТС — меншою за 0,45;
— хворі з концентричним ремоделюванням ЛШ (КРЛШ) — 22 особи (36,6 %), у яких ІММЛШ був збільшеним, але ВТC — не більше 0,45;
— хворі з концентричною гіпертрофією ЛШ (КГЛШ) — 19 осіб (31,7 %), у яких ІММЛШ перевищував нормальні показники і ВТС був не нижчим від 0,45;
— хворі з ексцентричною гіпертрофією ЛШ (ЕГЛШ) — 17 осіб (28,4 %) із збільшеним ІММЛШ та ВТС — менше 0,45.
Системну гемодинаміку вивчали в усіх 150 пацієнтів та порівнювали її зміни в основній та групах зіставлення.
Системну гемодинаміку вивчали методом УЗД із використанням того ж апарата.
Визначали такі показники:
— ударний об’єм (УО), мл: УО = КДО – КСО;
— ударний індекс (УІ), мл/м2;
— хвилинний об’єм кровотоку (ХО) л/хв: ХО = = УО • ЧСС;
— систолічний індекс (СІ), л/хв–1/м2, СІ = ХО/ППТ,
де ППТ — площа поверхні тіла, м2:
ППТ = 0,07184 • Н • 0,725 • W • 0,425,
де Н — ріст обстежуваного, см; W — маса тіла обстежуваного, кг;
— загальний периферичний опір судин (ЗПОС), дін • с–1 • см–5:
ЗПОС = сер.АТ • 1333 • 60 / ХО,
де сер.АТ = АТс – АТд / 3 + АТд; САТ і ДАТ — систолічний та діастолічний АТ, визначений методом Короткова; 1333 — коефіцієнт переведення в дін/см–5; 60 — коефіцієнт переведення хвилини в секунду.
Статистичне опрацювання результатів дослідження проводили з використанням методів варіаційної та непараметричної статистики. Вірогідність відмінностей між вибірками оцінювали в першому випадку за допомогою t-критерію Стьюдента, а в другому — за допомогою n-критерію Манна — Уїтні (Вілкоксона). Усі значення подані у вигляді М ± m, де М — значення ознаки, m — середня помилка середнього арифметичного.
Дослідження взаємозв’язку між ознаками проводили за допомогою кореляційного аналізу з обчисленням парного коефіцієнта кореляції. Всі статистичні процедури проводили з використанням пакетів програм Microsoft ХР Excel, а також за допомогою спеціалізованої програми Statgraphics Plus, версія 2.1.
Результати дослідження та їх обговорення
У табл. 5 показано зміни показників системної гемодинаміки у хворих основної групи та груп порівняння.
Встановлено, що в другій групі порівняння хворих на ЦД 2-го типу за винятком показника УО, який порівняно з групою здорових осіб мав лише тенденцію до зниження, зменшуючись лише на 3,8 % (р > 0,05 ), всі інші показники змінювалися вірогідно, а саме у бік підвищення змінювалися величини: САТ — на 6,4 % (р < 0,05), ДАТ — на 11,7 % (р < 0,02), сер.АТ — на 9,4 % (р < 0,05), ЗПОС — на 6,3 % (р < 0,05). У бік зниження вірогідно змінювався УI — на 5,8 % (р < 0,05), ХО — на 8,8 % (р < 0,05).
Більш виражено та вірогідно від групи здорових осіб та групи порівняння (хворі на ЦД 2-го типу) за всіма показниками відрізнялася третя група порівняння (хворі на ГХ). Так, у хворих на ГХ порівняно з групою здорових осіб спостерігалося вірогідне підвищення показників системної гемодинаміки: САТ — на 25,4 % (р < 0,01), ДАТ — на 24,2 % (р < 0,01), сер.АТ — на 20,5 % (р < 0,01), УО — на 6,6 % (р < 0,05), ХО — на 10,4 % (р < 0,02), ЗПОС — на 24,3 % (р < 0,001). Разом із цим показники УІ та СІ мали лише тенденцію до збільшення та підвищувалися невірогідно на 1,8 та 2,4 % (р < 0,05) відповідно.
При порівнянні показників другої (хворі на ЦД 2-го типу) та третьої груп (хворі на ГХ) у третій групі відзначалися вірогідні зміни в бік підвищення всіх показників: САТ — на 20,3 % (р < 0,02), ДАТ — на 24,2 % (р < 0,02), сер.АТ — на 18,4 % (р < 0,02), УО — на 7,1 % (р < 0,05), УI — на 7,5 % (р < 0,05), ХО — на 17,9 % (р < 0,02), СІ — на 17,7 % (р < 0,02) та ЗПОС — на 24,3 % (р < 0,01).
Порівнюючи показники системної гемодинаміки, ми встановили, що в основній групі (при поєднанні ГХ та ЦД 2-го типу) вони найбільш вірогідно відрізнялися від аналогічних даних у групі здорових осіб. Вірогідно підвищувалися такі показники: САТ — на 27,4 % (р < 0,001), ДАТ — на 26,4 % (р < 0,001), сер.АТ — на 30,5 % (р < 0,001), УО — на 7,1 % (р < 0,05), УI — на 11,4 % (р < 0,05), ХО — на 11,2 % (р < 0,02), СІ — на 18,3 % (р < 0,02) та ЗПОС — на 14,4 % (р < 0,02).
Вірогідних змін також зазнали показники в основній групі порівняно з другою групою (хворі на ЦД 2-го типу). Вірогідно підвищувалися такі показники: САТ — на 12,2 % (р < 0,02), ДАТ — на 16,5 % (р < 0,02), сер.АТ — на 26,5 % (р < 0,001) та ЗПОС — на 22,4% (р < 0,01). Вірогідно знижувалися такі показники: УО — на 8,4 % (р < 0,05), УI — на 5,9 % (р < 0,05), ХО — на 11,2 % (р < 0,01), а СІ лише мав тенденцію до зниження і зменшувався на 3,2 % (р < 0,05).
Більшість показників також вірогідно відрізнялися в основній групі та третій групі порівняння (хворі на ГХ). Так, в основній групі вірогідно підвищувалися такі показники: САТ — на 5,6 % (р < 0,05), сер.АТ — на 16,9 % (р < 0,02) та ЗПОС — на 9,4 % (р < 0,05). Показник ДАТ лише мав тенденцію до підвищення та збільшувався лише на 2,7 % (р < 0,05). Вірогідно знижувалися показники: УО — на 7,6 % (р < 0,05), УI — на 15,2 % (р < 0,02), ХО — на 19,6 % (р < 0,02) та СІ — на 20,1 % (р < 0,01).
Таким чином, у хворих на ГХ у поєднанні з ЦД 2-го типу виявилися найбільш значущі зміни з боку системної гемодинаміки порівняно з усіма групами зіставлення, що характеризувалися вірогідно вищими цифрами як систолічного АТ, так і діастолічного на тлі високого загального периферичного опору судин та вірогідно більш знижених показників УО, УІ, ХО, СІ.
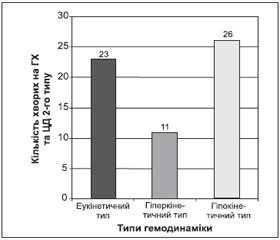
При розподілі хворих основної групи за типом системної гемодинаміки встановлено, що у 23 хворих (38,3 %) зареєстровано еукінетичний тип системної гемодинаміки, в 11 хворих (18,4 %) — гіперкінетичний тип та у 26 хворих (43,3 %) — гіпокінетичний тип системної гемодинаміки (рис. 1).
/129/129.jpg)
Зміни показників системної гемодинаміки залежно від ступеня АГ подані в табл. 6.
Встановлено, що при АГ другого ступеня у хворих на ЦД 2-го типу з ГХ спостерігалися вірогідні зміни показників, за винятком лише ХО, який мав тенденцію до підвищення (зростав на 3,9 % (р < 0,05)), та СІ, що мав тенденцію до зниження, — на 3,1 % (р < 0,05). Вірогідно підвищувалися такі показники: САТ — на 20,3 % (р < 0,01), ДАТ — на 18,4 % (р < 0,02), сер.АТ — на 20,6 % (р < 0,02), УО — на 5,4 % (р < 0,05) та ЗПОС — на 17,6 % (р < 0,02). Лише показник УI вірогідно знижувався на 9,2 % (р < 0,05).
У хворих з другим ступенем АГ відзначалися вірогідні зміни всіх показників, що характеризують системну гемодинаміку, порівняно з групами порівняння (табл. 6).
Так, порівняно з групою здорових осіб вірогідно підвищувалися такі показники: САТ — на 29,3 % (р < 0,001), ДАТ — на 18,4 % (р < 0,02), сер.АТ — на 24,3 % (р < 0,01), ЗПОС — на 17,6 % (р < 0,02), вірогідно знижувалися такі показники: УО — на 4,8 % (р < 0,05), УI — на 11,3 % (р < 0,02), ХО — на 17,9 % (р < 0,02), СІ — на 20,3 % (р < 0,02).
Порівняння показників при АГ першого та другого ступенів показало, що їх зміни також вірогідні. При АГ другого ступеня спостерігалося вірогідне підвищення: САТ — на 11,5 % (р < 0,02), ДАТ — на 6,5 % (р < 0,05), сер.АТ — на 6,7 % (р < 0,01) та ЗПОС — на 12,4 % (р < 0,02). Разом із цим вірогідно знижувалися такі показники: УО — на 9,1 % (р < 0,05), УI — на 9,3 % (р < 0,05), ХО — на 19,2 % (р < 0,01) та СІ — на 18,9 % (р < 0,02).
Таким чином, вивчаючи залежність змін показників, що характеризують системну гемодинаміку, ми виявили їх вірогідні зміни та більшу вираженість при АГ третього ступеня. Слід зазначити, що при АГ третього ступеня також спостерігалися зміни типів системної гемодинаміки порівняно з другим ступенем (рис. 2).
/130/130.jpg)
Так, при АГ другого ступеня в 11 хворих (36,3 %) зареєстровано еукінетичний тип системної гемодинаміки, у 9 хворих (30,0 %) — гіперкінетичний тип та у 10 хворих (33,7 %) — гіпокінетичний тип. При АГ третього ступеня еукінетичний тип системної гемодинаміки зареєстровано у 12 хворих (40,0 %), гіперкінетичний тип — лише у двох хворих (6,6 %) та превалював гіпокінетичний тип системної гемодинаміки — у 16 хворих (53,4 %).
Таким чином, як показують наші дослідження, у хворих на ГХ з ЦД 2-го типу спостерігаються зміни типів системної гемодинаміки із збільшенням еукінетичного та гіпокінетичного.
Зміни системної гемодинаміки при ремоделюванні ЛШ подано в табл. 7.
За основними параметрами системної гемодинаміки встановлено, що найбільш значні та вірогідні зміни виявилися при ексцентричної гіпертрофії та концентричному ремоделюванні ЛШ.
Так, при концентричному ремоделюванні ЛШ порівняно з концентричною гіпертрофією мало місце збільшення показників: САТ — на 8,6 % (р < 0,05), ДАТ — на 6,6 % (р < 0,05), сер.АТ — на 8,7 % (р < 0,05), ЗПОС — на 32,4 % (р < 0,001), зниження показників: УО — на 15,6 % (р < 0,02), УІ — на 12,5 % (р < 0,02), ХО — на 13,8 % (р < 0,05), СІ — на 14,2 % (р < 0,02).
Порівняно з групою ексцентричної гіпертрофії ЛШ при концентричному ремоделюванні його мало місце вірогідне підвищення САТ на 4,7 % (р < 0,05), ЗПОС — на 13,4 % (р < 0,02). Показники ж ДАТ, сер.АТ мали лише тенденцію до підвищення (р < 0,05). Показник СІ вірогідно знижувався на 20,9 % (р < 0,02), показник ХО — на 14,8 % (р < 0,02). Разом із цим показники УО і УІ мали лише тенденцію до підвищення (р < 0,05).
Отже, у хворих на ГХ у поєднанні з ЦД 2-го типу та несприятливими формами гіпертрофії і ремоделювання ЛШ має місце порушення системної гемодинаміки, що включає вірогідно більш високі значення САТ, ДАТ, сер.АТ разом з вірогідно високими значеннями ЗПОС на тлі вірогідно знижених УО, УІ, ХО, СІ.
Нами знайдено парні кореляційні взаємозв’язки між основними показниками внутрішньосерцевої та системної гемодинаміки. Прямі позитивні високої сили кореляційні взаємозв’язки знайдено між показниками: КСО і КДО і сер.АТ (r = 0,35; p < 0,01; r = 0,37; p < 0,01). Обернений середньої сили кореляційний зв’язок знайдено між показниками КДО та ЗПОС (r = –0,41; p < 0,01).
Обернений високої сили кореляційний зв’язок установлено між показниками: УО та ЗПОС (r = –0,61; p < 0,001); ХО та ЗПОС (r = –0,72; p < 0,001). Показники УІ та СІ мали високо вірогідні позитивні високі кореляційні взаємозв’язки з показниками КДО (r = 0,54; p < 0,001; r = 0,52; p < 0,001); КДО й УО (r = 0,64; p < 0,001).
Обернений кореляційний взаємозв’язок також виявлено між показниками ФВ і сер.АТ (r = –0,38; p < 0,01); ФВ і ЗПОС (r = –0,44; p < 0,001). Вірогідний прямий кореляційний зв’язок виявлено також між показниками ЗПОС і сер.АТ (r = 0,41; p < 0,001).
Прямі сильні кореляційні взаємозв’язки також відмічалися між показниками: УІ і КДО (r = 0,70; p < 0,001); ФВ і СІ (r = 0,56; p < 0,001); ІММЛШ і ЗПОС (r = 0,68; p < 0,001).
Обернені сильні кореляційні взаємозв’язки отримані між показниками: ФВ та ЗПОС (r = –0,66; p < 0,001); Vс f та ЗПОС (r = –0,58; p < 0,001).
Отже, розвиток та прогресування ГХ на тлі ЦД 2-го типу супроводжується несприятливим ремоделюванням ЛШ.
Порушення внутрішньосерцевої гемодинаміки супроводжується превалюванням концентричного ремоделювання ЛШ та ексцентричною його гіпертрофією з проявами діастолічної дисфункції з переважанням гіпертрофічного та рестрективного трансмітрального кровотоку та в зниженні скорочувальної функції ЛШ у прямій залежності від формування його ремоделювання. Системна гемодинаміка проявляється вірогідним зниженням ХО, СІ та підвищенням ЗПОС із переважанням еукінетичного та гіпокінетичного типів.
Подальше прогресування захворювання призводить до більш глибоких порушень кардіогемодинаміки, досягаючи максимуму при артеріальної гіпертензії 3-го ступеня.
Проведений кореляційний аналіз свідчить, що сила взаємозв’язків між кардіогемодинамічними показниками зростає зі збільшенням ступеня АГ.
Висновки
1. У хворих на гіпертонічну хворобу 2-ї стадії в поєднанні з цукровим діабетом 2-го типу переважають несприятливі типи ремоделювання лівого шлуночка — ексцентрична гіпертрофія та концентричне ремоделювання, що прямо пропорційно залежать від рівня артеріального тиску.
2. У хворих на гіпертонічну хворобу 2-ї стадії в поєднанні з цукровим діабетом 2-го типу мають місце значні зміни з боку системної гемодинаміки, що характеризується зменшенням ударного об’єму, систолічного індексу та збільшенням загального периферичного опору судин з проявами еукінетичного та гіпокінетичного типів системної гемодинаміки, які прямо корелюють та залежать від рівня артеріального тиску.
3. Знайдені кореляційні взаємозв’язки між основними показниками внутрішньосерцевої системної гемодинаміки та рівнем АТ підтверджують єдиний патогенетичний механізм ремоделювання серцево-судинної системи у хворих на гіпертонічну хворобу у поєднанні з цукровим діабетом 2-го типу.
1. Базина И.Б. Типы ремоделирования миокарда у больных эссенциальной гипертонией молодого возраста / И.Б. Базина, Соловьева Н.В. // Тезисы научно-практической конференции «Теоретические и практические аспекты артериальной гипертонии». — Казань, 2007. — С. 49.
2. Бондарь И.А., Климонтов В.В. Гипертрофия левого желудочка у больных сахарным диабетом: факторы риска и подходы к коррекции // Сахарный диабет. — 2004. — № 2. — С. 42–46.
3. Децик О.Б. Ремоделювання та функціональний стан лівого шлуночка у хворих з ізольованою систолічною гіпертензією // Укр. кардіол. журн. — 2008. — № 2. — С. 45–48.
4. Конради А.О., Жукова А.В., Винник Т.А. и др. Структурно-функциональные параметры миокарда у больных гипертонической болезнью в зависимости от массы тела, типа ожирения и состояния углеводного обмена // Артериальная гипертензия. — 2002. — Т. 8, № 1.
5. Павлова О.С. Клинико-функциональные особенности течения артериальной гипертензии при различных типах ремоделирования левого желудочка: Автореф. дис… канд. мед. наук. — Минск, 2005.
6. Преображенский Д.В., Сидоренко Б.А., Алехин М.Н. и др. Гипертрофия левого желудочка при гипертонической болезни. Часть I. Критерии диагностики гипертрофии левого желудочка и ее распространенность // Кардиология. — 2003. — № 10. — С. 99–104.
7. Радченко Г.Д. Оцінка факторів, що впливають на прогноз у хворих з артеріальною гіпертензією (первинні результати 5-річного ретроспективного спостереження) / Г.Д. Радченко, Ю.М. Сіренко // Укр. кардіол. журн. — 2008. — № 6. — С. 35–39.
8. Ческидова Н.Б., Полупанов А.Г., Джумагулова А.С. Вариабельность сердечного ритма у больных эссенциальной гипертензией с учетом выраженности миокардиального ремоделирования // Кардиология. — 2006. — Т. 4. — С. 37–40.
9. Ganau A., Devereux R.B., Roman M.J. et al. Patterns of left ventricular hypertrophy and geometric remоdeling in essential hypertension // J. Am. Coll. Cadiol. — 1992. — Vol. 19. — P. 1550–1558.
10. Paulus W.J. How to diagnose diastolic heart failure? A consensus statement on the diagnosis of heart failure with normal left ventricular ejection fraction by Heart Failure and Echocardiography Associations of the European Society of Cardiology // Eur. Heart J. — 2007. — Vol. 28. — P. 2539–2550.
11. Smith N.L., Barzilay J.I., Kronmal R., Lumtey Th., Enquobahrie D., Psaty B.M. New-onset diabetes and risk of all-cause and cardiovascular mortality: the cardiovascular health study // Diab. Care. — 2006. — Vol. 29. — P. 2012–2017.
12. The Action to Control Cardiovascular Risk in Diabetes Study Group / Gerstein H.C., Miller M.E., Byington R.P., Goff D.C. Jr, Bigger J.T., Buse J.B., Cushman W.C., Genuth S., Ismail-Beigi F., Grimm R.H. Jr, Probstfield J.L., Simons-Morton D.G., Friedewald W.T. Effects of intensive glucose lowering in type 2 diabetes // N. Engl. J. Med. — 2008. — Vol. 358. — P. 2545–2559.

/127/127.jpg)
/128/128.jpg)
/129/129_2.jpg)
/130/130_2.jpg)