Международный эндокринологический журнал 3 (59) 2014
Вернуться к номеру
Клинические подходы к лечению диабетических нейропатий
Авторы: Каминский А.В. - Отдел радиоиндуцированной эндокринной патологии ГУ «Национальный научный центр радиационной медицины НАМН Украины», г. Киев
Рубрики: Семейная медицина/Терапия, Неврология, Эндокринология
Разделы: Справочник специалиста
Версия для печати
Статья опубликована на с. 83-86
Сахарный диабет (СД) в большинстве случаев связан с развитием хронических (макро- и микрососудистых) или острых его осложнений (кома, инсульт, инфаркт), являющихся основными причинами инвалидизации и смерти больных. Для разных пациентов и типов СД будут характерны неодинаковые осложнения. Ранее считалось, что микрососудистые осложнения чаще ассоциируется с СД 1-го типа, однако сегодня становится понятным: длительное существование плохого контроля углеводного обмена приводит к развитию нейропатий при любой форме СД.
Из осложнений СД наиболее частыми являются разнообразные формы нейропатий. Ряд исследований последнего десятилетия показывает, что поражения нервной системы можно диагностировать у 30–60 % пациентов с СД в зависимости от применяемых методик. Долгосрочное существование нейропатий может привести к развитию синдрома диабетической стопы, трофических язв и ампутации нижних конечностей.
Как ни странно, диабетическая нейропатия является ростзависимым расстройством, чаще возникающим у более высоких людей, то есть имеющих более длинные нервные стволы.
Несмотря на то, что механизмы формирования нейропатий при СД 1-го и 2-го типа отличаются, до последнего времени главной причиной их развития считали гипергликемию, однако к этим факторам стали относить несколько новых, таких как ожирение, артериальная гипертензия, нарушения липидного обмена, факторы воспаления и инсулинорезистентность наряду с генетической предрасположенностью. Наличие комплекса триггеров приводит к возникновению множественных метаболических травм, повреждению миелиновых волокон, потере периферических нервных аксонов и нарушению их функции (видов чувствительности).
Одним из центральных механизмов развития нейропатий у больных СД является дефицит продукции фермента дельта-6-дезатуразы, что приводит к нарушению трансформации линолевой кислоты в гамма-линоленовую, ее дефициту, недостатку простациклинов и простагландинов, что нарушает синтез циклооксигеназы-1. В свою очередь, нарушение капиллярного кровоснабжения приводит к гипоксии нервных клеток.
Эти изменения сопровождаются поражением многих нервных отделов (полинейропатией) с соответствующей симптоматикой в зависимости от преимущественного нарушения проведения импульсов по нервным клеткам конечностей (дистальная нейропатия), тела, внутренних органов или головного мозга (автономная нейропатия). Таким образом, выявив поражение одного отдела, например ног, мы понимаем, что оно существует, в той или иной степени выраженности, и в другом, на который мы, возможно, не обращаем внимания. Наиболее частой формой диабетической нейропатии является дистальная симметричная (син. — периферическая или сенсорная).
Исходя из этого, воздействие только на одну часть организма не решит всех проблем, а требуется долгосрочное применение комплекса лечебных мероприятий, влияющих одновременно на несколько звеньев: причину (гипергликемию), метаболические травмы (нарушения липидного обмена, оксидативный стресс и др.), их последствия (демиелинизация нервных волокон и нарушение проведения по ним импульсов), трофические изменения во многих деиннервированных тканях.
В стандартах 2013 г. Американской диабетической ассоциации (АDА) приводятся рекомендации по скринингу диабетической нейропатии [1]:
1. Все пациенты должны быть обследованы для выявления дистальной симметричной полинейропатии в момент диагностики СД 2-го типа и через 5 лет после постановки диагноза СД 1-го типа, а в дальнейшем ежегодно — с помощью простых клинических тестов.
2. Электрофизиологическое тестирование обычно не проводится, за исключением нетипичных ситуаций.
3. Скрининг автономной нейропатии и сердечно-сосудистых симптомов должен быть проведен на момент постановки диагноза СД 2-го типа и через 5 лет после постановки диагноза СД 1-го типа. Специальное тестирование требуется редко и не может повлиять на управление или результаты лечения.
4. Рекомендовано применение препаратов, действие которых направлено на уменьшение конкретных симптомов, связанных с болевыми формами, и автономной нейропатии, поскольку они улучшают качество жизни пациента.
Принципы лечения нейропатий
В настоящее время в мире сформировался главный принцип в лечении нейропатий любой этиологии — убрать причину (при СД — максимальная нормализация углеводных и липидных индексов) в течение 3–4 недель, а на этот период (достижения нормогликемии) обезболить пациентов психотропными препаратами (нейролептиками, антидепрессантами, анестетиками, опиатами и др.). Первое положение действительно является главенствующим в эндокринологии, однако последнее справедливо лишь для пациентов с выраженным болевым синдромом, который возникает лишь у 13–26 % пациентов с длительной декомпенсацией СД, у 8,7 % лиц с нарушенной толерантностью к глюкозе, у 4,2 % лиц с нарушенной гликемией натощак и у 1,2 % — без нарушений углеводного обмена [6].
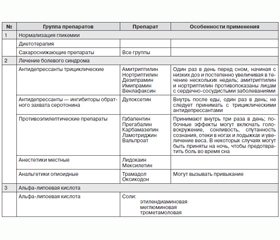
По сути, рекомендовано лишь симптоматическое лечение на период нормализации гликемии (табл. 1).
У большей части диабетиков нейропатии имеют бессимптомное (50 %) течение или умеренно выраженные симптомы, которые плохо поддаются выявлению, часто остаются незамеченными и не требуют проведения интенсивного обезболивания. Такие пациенты нуждаются в применении медикаментозных средств, направленных на восстановление проведения импульсов по нервным стволам за счет нормализации баланса гамма-линоленовой жирной кислоты, борьбы с окислительным стрессом (альфа-липоевая кислота), возможного применения витаминов группы В.
С этой целью в Украине больше десятка лет успешно используют в клинической практике ряд медикаментозных средств (производные альфа-липоевой кислоты, витамины, депротеинизированные гемодиализаты), относящихся к разряду «метаболической терапии». Однако препараты альфа-липоевой кислоты лишь сравнительно недавно — с 2005 г. попали в поле зрения мировой медицины, и сегодня проводится несколько весомых клинических исследований по изучению их эффективности, результаты которых будут опубликованы в ближайшее время.
Препараты альфа-липоевой (тиоктовой) кислоты
По заявлению АDA в 2010 году, «внутривенное введение антиоксиданта альфа-липоевой кислоты является единственным средством патогенетической терапии нейропатий, эффективность которого подтверждена в нескольких рандомизированных контролируемых исследованиях и нашла подтверждение в метаанализах (уровень доказательности А)» [3–5]. Все остальные «методы лечения» таковыми не являются, не имеют доказательной базы по их эффективности и отдаленной безопасности.
Альфа-липоевая кислота — кофермент, обладающий антиоксидантными свойствами, синтезирующийся в мизерных количествах печенью, участвующий в обмене витаминов С и E, метаболизме глюкозы и использовании кислорода, нейтрализующий свободные радикалы, препятствует гликированию белков, играет существенную роль в процессе образования энергии в организме. Она ускоряет окисление жирных кислот, оказывая гиполипидемическое действие. По характеру биохимического действия альфа-липоевая кислота приближается к витаминам группы В. Альфа-липоевая кислота открыта в 1948 году О’Кейном и Гунсалусом, идентифицирована в 1951 году, а как препарат применяется с 1955 года, в Германии используется с 1966 года по сегодняшний день для сопутствующей терапии при СД (в виде всех трех известных ее солей). В целом препараты альфа-липоевой кислоты обладают рядом доказанных и потенциальных положительных эффектов:
1. Блокирование конечных продуктов гликирования.
2. Лечение болезней глаз: глаукомы, катаракты, заболеваний сетчатки.
3. Лечение заболеваний периферических артерий.
4. Лечение или профилактика сердечно-сосудистых заболеваний.
5. Лечение метаболического синдрома.
6. Лечение рассеянного склероза.
7. Лечение хронических заболеваний, связанных с окислительным стрессом.
8. Лечение периферической нейропатии (при диабете, болезни Лайма, алкоголизме, опоясывающем лишае, заболеваниях щитовидной железы и почек).
9. Предотвращение мигрени.
10. Профилактика и замедление прогрессирования болезни Альцгеймера.
11. Профилактика и лечение возрастных когнитивных дисфункций.
12. Профилактика эректильной дисфункции.
13. Снижение уровня креатинина при терминальной стадии хронической почечной недостаточности.
14. Способствует выработке коллагена и эластина, тем самым препятствуя образованию морщин.
15. Улучшение функции эндотелия.
16. Уменьшение воспаления.
17. Ускорение заживления ран.
Влияние альфа-липоевой кислоты на проницаемость клеточной мембраны для глюкозы, которая нарушается при наличии инсулинорезистентности или гипергликемии, было изучено в эритроцитах. Исследователи продемонстрировали, что применение данной кислоты приводит к значительному увеличению проницаемости мембран, а активация транспорта глюкозы альфа-липоевой кислотой через клеточную стенку осуществляется посредством стимуляции транспортных белков ГЛЮТ-1 и ГЛЮТ-4. Она участвует в регулировании липидного и углеводного обмена, стимулирует обмен холестерина, улучшает функцию печени, снижает повреждающее влияние эндогенных и экзогенных токсинов, в том числе алкоголя, оказывает гепатопротекторное, гиполипидемическое, гипохолестеринемическое, гипогликемическое действие. Радиопротекторный эффект альфа-липоевой кислоты обусловлен антирадикальными свойствами. Это дает возможность широко и эффективно применять ее у пострадавших от ионизирующего облучения, что является актуальным в Украине.
Благоприятное антиоксидантное влияние альфа-липоевая кислота оказывает на нервные клетки и ткани, в том числе на головной мозг, поскольку они являются наиболее зависимыми от метаболизма глюкозы и влияния свободных радикалов, способных вызвать их деструкцию, что может приводить к снижению познавательной функции. Именно свободнорадикальные реакции играют одну из ведущих ролей в развитии нейродегенеративных болезней, в том числе и при воздействии ионизирующего излучения. Альфа-липоевая кислота оказывает защитное влияние на нейроны, улучшая когнитивную (познавательную) функцию.
Следует сказать, что альфа-липоевая кислота входит в состав многих оздоровительных комплексов и используется в качестве пищевой добавки, продаваемой в США без рецептов. В Японии она продается в первую очередь как средство похудения и источник энергии.
Схема применения препаратов альфа-липоевой кислоты
В Германии рекомендуются следующие дозировки этого препарата:
— 600 мг в сутки — для лечения диабетической нейропатии;
— 200–400 мг в день — для лечения латентного повышения уровня глюкозы в крови;
— 100–200 мг в день при назначении высокоуглеводной диеты.
В последнее время в Европе и США проведен ряд клинических исследований, в ходе которых было показано, что минимальный период отклика на проводимое лечение препаратами альфа-липоевой кислоты составляет 21–28 дней, за это время уменьшается выраженность симптомов диабетической полинейропатии. Оптимальным сроком курсового лечения является период 3 месяца, что позволяет устранить метаболические травмы, при условии проведения обязательных повторных курсов с перерывом в 1–3–6 месяцев. Общая продолжительность терапии нейропатий альфа-липоевой кислотой должна составлять не менее одного года. Первый 3-месячный курс лечения рекомендуется начинать с 10 внутривенных капельных инфузий препарата по 600 мг/сутки с последующим переходом на прием внутрь в суточной дозе 600–1800 мг. Результаты фармакокинетических исследований показали, что уровень альфа-липоевой кислоты в плазме крови при пероральном приеме в дозе 1800 мг был таким же, как и при парентеральном введении по 600 мг один раз в сутки (ORPIL study).
Альфа-липоевая кислота выпускается и применяется в медицине в виде различных солей: этилендиаминовой, меглюминовой и трометамоловой, хотя наибольшее число производителей выпускает первый вариант. Принципиальной разницы в их фармакодинамике и фармакокинетике, особенностях применения, эффективности, переносимости и безопасности нет. В Украине иногда поднимаются вопросы о каких-либо клинических преимуществах той или иной соли, однако такие дискуссии имеют скорее коммерческую подоплеку, а не медицинскую. В Европе и в Америке все эти соли зарегистрированы на равных, а специальные комментарии фармакологов подчеркивают отсутствие доказанных различий между солями альфа-липоевой кислоты. Врачи и пациенты имеют право самостоятельно выбирать препараты той или иной соли (этилендиаминовой, меглюминовой и трометамоловой) альфа-липоевой кислоты, получая в равной мере положительное влияние на течение диабетической нейропатии или другой патологии, при условии длительного применения адекватных доз препарата.
1. American Diabetes Association. Standards of Medical Care in Diabetes — 2013 [Text] // Diabetes Care. — 2013. — Vol. 36. — P. 11–66.
2. Доступ: http://www.uptodate.com/contents/diabetic-neuropathy-beyond-the-basics
3. Tesfaye S. Diabetic Neuropathies: Update on Definitions, Diagnostic Criteria, Estimation of Severity, and Treatments / S. Tesfaye, A.J.M. Boulton, P.J. Dyck et al. // Diabetes Care. — 2010. — Vol. 33, № 10. — Р. 2285–2293.
4. England J.D. American Academy of Neurology, American Association of Electrodiagnostic Medicine, American Academy of Physical Medicine and Rehabilitation Distal symmetric polyneuropathy: a definition for clinical research: report of the American Academy of Neurology, the American Association of Electrodiagnostic Medicine, and the American Academy of Physical Medicine and Rehabilitation / J.D. England, G.S. Gronseth, G. Franklin et al. // Neurology. — 2005. — Vol. 64. — Р. 199–207.
5. Ziegler D. Treatment of symptomatic diabetic polyneuropathy with the antioxidant alpha-lipoic acid: a meta-analysis / D. Ziegler, H. Nowak, P. Kempler et al. // Diabet Med. — 2004. — Vol. 21. — P. 114–121.
6. Ziegler D., Rathmann W., Dickhaus T., Meisinger C., Mielck A. Neuropathic pain in diabetes, prediabetes and normal glucose tolerance: the MONICA/KORA Augsburg Surveys S2 and S3 // Pain Med. — 2009. — Vol. 10(2). — P. 393–400.

/84/84.jpg)