Международный эндокринологический журнал 1 (65) 2015
Вернуться к номеру
Значение скрининга в выявлении факторов риска задержки пубертата у мальчиков-подростков и взаимосвязи с йододефицитными состояниями в различных регионах Республики Узбекистан
Авторы: Урманова Ю.М., Мавлонов У.Х., Ходжаева Ф.С. - Ташкентский педиатрический медицинский институт;
Бухарский областной эндокринологический диспансер; Республиканский специализированный научно-практический медицинский центр эндокринологии МЗ РУз, г. Ташкент, Республика Узбекистан
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
В данной статье авторы анализируют 1066 случаев осмотра подростков-мальчиков в различных регионах РУз. Различные нарушения полового и общего развития были выявлены у 696 подростков (65,3 %), из которых у 412 (38,6 %) данная патология сочеталась с йододефицитным состоянием. Среди нарушений развития наиболее часто встречалась задержка пубертата различной степени — у 191 подростка (17,9 %), а также задержка физического и полового развития — 126 случаев (11,8 %). Изолированная задержка роста была выявлена у 134 подростков (12,5 %). Из 696 пациентов с различными нарушениями развития у 330 они сочетались с заболеванием щитовидной железы (47,4 %).
Полученные результаты подтверждают данные литературы о том, что йододефицитные состояния являются фактором риска как врожденных аномалий у плода, так и нарушений развития.
У даній статті автори аналізують 1066 випадків огляду підлітків-хлопчиків у різних регіонах РУз. Різні порушення статевого і загального розвитку були виявлені у 696 підлітків (65,3 %), з яких у 412 (38,6 %) дана патологія поєднувалася з йододефіцитним станом. Серед порушень розвитку найбільш часто зустрічалася затримка пубертату різного ступеня — у 191 підлітка (17,9 %), а також затримка фізичного і статевого розвитку — 126 випадків (11,8 %). Ізольована затримка росту була виявлена у 134 підлітків (12,5 %). Із 696 пацієнтів із різними порушеннями розвитку у 330 вони поєднувалися з захворюванням щитоподібної залози (47,4 %).
Отримані результати підтверджують дані літератури про те, що йододефіцитні стани є фактором ризику як уроджених аномалій у плода, так і порушень розвитку.
In this article, the authors have analyzed 1066 cases of adolescent boys’ examination in various regions of the Republic of Uzbekistan. Various violations of sexual and general development have been detected in 696 adolescents (65.3 %), of whom in 412 (38.6 %) this pathology was combined with iodine deficiency. Among the violations, the most frequent were following: delayed puberty of varying degrees — in 191 adolescents (17.9 %), as well as delayed physical and sexual development — 126 cases (11.8 %). Isolated growth retardation was found in 134 adolescents (12.5 %). Of 696 patients with different developmental disorders, in 330 they were combined with thyroid disease (47.4 %).
These findings confirm the literature data that iodine deficiency is a risk factor for both congenital abnormalities in the fetus, and developmental disorders.
нарушения пубертата, йододефицитные состояния.
порушення пубертату, йододефіцитні стани.
disorders of pubertal development, iodine deficien-cies.
Статья опубликована на с. 121-126
Введение
Нередко к врачам–эндокринологам, педиатрам, урологам обращаются родители (очень редко — и сами дети) с жалобами на отставание в развитии половых органов по сравнению со сверстниками. Часть этих пациентов направляется на консультацию к другим специалистам [1–3]. Примерно в 90 % случаев в результате обследования выясняется, что задержка пубертата (ЗП) у ребенка (подростка, юноши) отсутствует [4–6]. Однако подавляющее большинство врачей при решении этих вопросов ориентируются только на субъективное восприятие соматического статуса пациента и свой практический опыт, что чревато ошибками [7–9]. Между тем необходима объективизация анамнеза, осмотра, результатов лабораторного обследования для получения достоверных результатов вне зависимости от личного опыта и субъективного мнения врача во время проведения профилактических осмотров в школах [10]. В то же время значительное число пациентов вовремя не обращаются к специалистам, и истинная частота нарушений полового развития остается неизвестной. Все это стало причиной проведения настоящего исследования.
Цель исследования — изучить частоту задержки пубертата и различных нарушений развития у подростков (мальчиков) и их связь с йододефицитными состояниями в различных регионах Республики Узбекистан.
Материал и методы исследования
За период с 30 мая 2012 г. по 18 октября 2013 г. нами было осмотрено и обследовано в рамках скрининга 1066 мальчиков–подростков в трех различных регионах РУз. При этом в г. Бухаре и четырех районах Бухарской области было осмотрено 523 подростка (мальчиков), в Наманганской области — 200, в г. Ташкенте — 343. Возраст обследованных составлял от 11 до 17 лет. Основной контингент составили учащиеся колледжей и школ.
Всем 1066 подросткам выполнялись антропометрические исследования на основе международной росто–весовой карты Таннера — Вайтхауза, оценка стадии пубертата по Дж. Таннеру, при необходимости пациенты направлялись на дообследование — рентгенологическое (рентгенограмма кисти, КТ/МРТ турецкого седла), УЗИ половых органов, определение кариотипа, консультация хирурга, генетика и др.
Из 1066 осмотренных мальчиков было отобрано и обследовано в дальнейшем 696 пациентов (65,3 %) с различными нарушениями развития, среди которых задержка пубертата была выявлена у 191 подростка (17,9 % от общего числа осмотренных).
В дальнейшем 191 пациенту был выполнен спектр исследований, включавший изучение эндокринного статуса, общеклинические, биохимические, гормональные (СТГ, ЛГ, ФСГ, пролактин, ТТГ, тестостерон, кортизол, свободный тироксин и др.) исследования, в лаборатории радиоиммунных гормональных исследований РСНПМЦ эндокринологии МЗ РУз. Исследование выполнялось при спонсорской поддержке представительства компании «Берлин Хеми» в Республике Узбекистан.
Полученные данные обрабатывали с помощью компьютерных программ Microsoft Excel и Statistica 6. Вычислялись средние значения (М), стандартные отклонения средних (m). Достоверность различий (р) между группами оценивалась по величине доверительного интервала и критерия Стьюдента. Различия считали статистически значимыми при р < 0,05.
Данные представителей группы контроля соответствующего возраста и пола для гормональных исследований были предоставлены заведующей лабораторией радиоиммунных гормональных исследований РСНПМЦ эндокринологии МЗ РУз к.м.н. А.М. Абдурахмановой.
Результаты исследования и их обсуждение
Обследование 1066 мальчиков способствовало диагностике различных форм задержки и нарушений полового развития. В табл. 1 приведено распределение осмотренных подростков по возрасту — стадиям пубертата по Дж. Таннеру.
Пациенты во время осмотра предъявляли различные жалобы. Наиболее часто встречались такие жалобы, как головные боли (у 22,4 %), снижение памяти (у 12,8 %), сонливость (8 %), общая слабость (5,5 %), ломкость ногтей (4 %), боли в сердце (3,4 %), сухость кожи (2 %). Эти жалобы наиболее характерны для йододефицитных состояний и являлись доминирующими. В табл. 2 показана частота различных факторов риска в анамнезе.
Как следует из табл. 2, в анамнезе осмотренных подростков имеется множество различных факторов риска, среди которых ведущее место занимает нейроинфекция, затем вирусный гепатит и на третьем месте по частоте — ветряная оспа.
В табл. 3 приведена частота заболеваний щитовидной железы, выявленных у подростков.
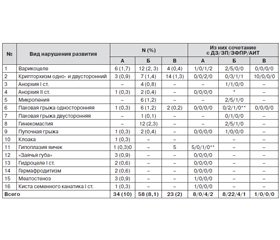
Как следует из табл. 3, среди 1066 подростков было выявлено 412 (38,6 %) больных с йододефицитными заболеваниями щитовидной железы: диффузным зобом (ДЗ) I ст. — 270 (25,3 %), диффузным зобом II ст. — 101 (9,8 %), аутоиммунным тиреоидитом — 38 (9,2 %). При этом ДЗ и эутиреоз наблюдались у 189 больных (50,9 % из 371 больного с ДЗ I и II ст.), а ДЗ с гипотиреозом — у 182 (49,0 %). В табл. 4 приведена частота выявленной задержки пубертата и различных нарушений развития среди 1066 подростков.
Как видно из табл. 4, среди нарушений развития наиболее часто встречалась ЗП различной степени — у 191 подростка (17,9 %), а также ЗФПР — 126 случаев (11,8 %). Изолированная задержка роста была выявлена у 134 подростков (12,5 %). При этом сочетание патологии с ДЗ было наиболее высоким по частоте у больных с дефицитом массы тела — 231 (56,06 % от числа больных с ДЗ), на втором месте по частоте это сочетание наблюдалось при ЗП — у 86 (20,9 %), на третьем месте — при ЗФПР — у 74 (17,9 %), на четвертом месте — при ЗР, у 64 (15,5 %).
Таким образом, различные нарушения развития были выявлены у 696 подростков (65,3 %), из которых у 412 (38,6 %) данная патология сочеталась с йододефицитным состоянием. Это, в свою очередь, указывает на то, что йододефицитные состояния являются фактором риска появления нарушений полового, физического и общего развития у подростков. Как видим, 1/5 из 1066 осмотренных подростков страдала тем или иным нарушением общего развития на фоне йододефицита и заболеваний щитовидной железы.
Далее нами была изучена частота пороков развития половых органов у осмотренных подростков (табл. 5).
У пациентов были обнаружены различные пороки развития: крипторхизм — у 24 (2,3 %), варикоцеле — у 22 (2,0 %), гипоплазия яичек — 15 (1,4 %), паховая грыжа — у 10 (0,9 %), анорхия — у 7 (0,7 %), меатостеноз — 3 (0,3 %), гермафродитизм — 2 (0,2 %), клоака — 1 (0,09 %) и др.
Кроме того, пациенты были подвергнуты 62 различным видам хирургических вмешательств (5,8 %), из которых наиболее часто встречались аппендэктомия — 36 (3,3 %), удаление паховой грыжи — 12 (1,1 %), удаление пупочной грыжи — 1 (0,09 %), а также низведение яичек — 7 (0,6 %), удаление варикоцеле — 3 (0,3 %). В одном (0,09 %) случае выполнена операция по поводу врожденного порока сердца.
Таким образом, 1/17 часть осмотренных подростков была уже прооперирована по поводу различных заболеваний как мочеполовой системы — 21 операция (1,8 %), так и других внутренних органов — 41 (3,8 %). Эти статистические данные указывают на высокую частоту проведения хирургических вмешательств (5,8 %) у подростков в йододефицитных регионах.
Более углубленный анализ гормональных данных среди исследованных 412 больных с ДЗ I и II степени был сделан у 89 больных для определения функционального состояния щитовидной железы (рис. 1).
/125/125.jpg)
Как видно из рис. 1, у большинства пациентов с диффузным зобом I–II ст. наблюдался субклинический гипотиреоз — у 79 (89 %). Чаще всего манифестный гипотиреоз встречался у подростков второй группы — с задержкой пубертата и роста — у 8 (89 %).
Среди обследованных нами пациентов был выявлен 191 (17,9 %) подросток (мальчики) в возрасте 11–16 лет, страдающий задержкой пубертата различной степени. При этом у 13 пациентов была выявлена конституциональная задержка пубертата, характеризовавшаяся низкорослостью. Из 696 пациентов с различными нарушениями развития у 330 данное нарушение сочеталось с заболеванием ЩЖ (47,4 %). Полученные результаты также подтверждают данные литературы о том, что йододефицитные состояния являются фактором риска развития как врожденных аномалий у плода, так и нарушений развития.
Таким образом, резюмируя вышеизложенный анализ выполненных исследований в некоторых регионах РУз, можно отметить, что подобные исследования необходимо выполнять в качестве как скрининга, так и мониторинга подростков с целью ранней диагностики различных аномалий репродуктивной сферы и общего развития подростков в условиях йодного дефицита (рис. 2).
Выводы
У 696 подростков (65,3 %) выявлены различные нарушения полового и общего развития. У 412 (38,6 %) данная патология сочеталась с йододефицитным состоянием. При этом 1/5 часть осмотренных подростков страдала тем или иным нарушением общего развития на фоне йодного дефицита и заболеваний щитовидной железы.
Среди причин развития врожденных пороков половых органов доля йодного дефицита составила 17,4 % (20 больных с ДЗ и АИТ из 115 выявленных больных с различными пороками).
Среди нарушений развития наиболее часто встречалась ЗП различной степени (у 17,9 % подростков), а также ЗФПР (11,8 %). Изолированная задержка роста выявлена у 12,5 % подростков.
1. Бруно де Бенуа, Швец О.В. Устранение дефицита йода — одна из ключевых задач здравоохранения // Международный эндокринологический журнал. — 2011. — № 6 (38). — С. 12–18.
2. Година Е.З., Задорожная Л.В., Хомякова И.А. и др. Особенности соматического развития детей и подростков в условиях йодного дефицита (по материалам обследования населения Саратовской области) // Физиология роста и развития детей и подростков / Под ред. А.А. Баранова, Л.А. Щеплягиной. — М.: ГЭОТАР–Медиа, 2006. — Т. 1. — С. 181–231.
3. Дедов И.И., Тюльпаков А.Н., Петеркова В.А. Соматотропная недостаточность. — М., 1998. — 250 с.
4. Исмаилов С.И., Нугманова Л.Б., Расулов С.Ф. и др. Динамический анализ ситуации по профилактике йододефицитных состояний в Узбекистане // Проблемы биол. и мед. — 2005. — № 3. — С. 3–6.
5. Исмаилов С.И., Алимджанов Н.А., Рашитов М.М. и др. Динамика количества и объема хирургических операций узловых форм зоба в условиях йодообеспеченности и йододефицита в Узбекистане // Проблемы биол. и мед. — 2005. — № 3. — С. 11–15.
6. Мухамедов Т.М., Абдужаббарова Д.Х. Частота эндокринной патологии среди населения Узбекистана за последнее десятилетие // Проблемы биол. и мед. — 2005. — № 3. — С. 6–9.
7. Курмачева Н.А. Роль и задачи педиатров в профилактике йододефицитных заболеваний у детей // Педиатрия. — 2012. — № 2. — С. 11–15.
8. Колтун В.З. Пути повышения умственной работоспособности школьников в йододефицитном регионе / В.З. Колтун, Л.A. Проскурякова, Е.Н. Лобыкина, О.И. Хвостова // Гигиена и санитария. — 2005. — № 1. — С. 52–54.
9. Трошина Е.А. Коррекция йододефицитных состояний у детей // Акушерство, гинекология, педиатрия. — 2010. — № 1 (136).
10. Delange F. Iodine deficiency as a cause of brain damage // Postgrad. Med. J. — 2001. — Vol. 77. — P. 217–220.

/122/122.jpg)
/123/123.jpg)
/124/124.jpg)