Международный эндокринологический журнал 2 (66) 2015
Вернуться к номеру
Дефіцит вітаміну D та його сучасна лабораторна діагностика
Авторы: Зафт В.Б. — ДНУ «Науково-практичний центр профілактичної та клінічної медицини» Державного управління справами, м. Київ; Клімова Ж.О., Зафт А.А., Галицька В.В., Бойко І.В. - ТОВ «Сінево Україна», м. Київ
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
У статті висвітлено проблему дефіциту вітаміну D та його значущість для організму людини. Наведено сучасні лабораторні методи діагностики дефіциту вітаміну D, що застосовуються в лабораторії ТОВ «Сінево Україна».
В статье освещены проблема дефицита витамина D и его значение для организма человека. Представлены со-временные лабораторные методы диагностики дефицита витамина D, которые применяются в лаборатории ООО «Синэво Украина».
The article deals with the problem of vitamin D deficiency and its significance for the human body. The current laboratory methods for diagnosing vitamin D deficiency, which are being used in the laboratory of Synevo Ukraine LLC, are described.
вітамін D, дефіцит вітаміну D, лабораторна діагностика.
витамин D, дефицит витамина D, лабораторная диагностика.
vitamin D, vitamin D deficiency, laboratory diagnosis.
Статья опубликована на с. 81-88
Вступ
Дефіцит вітаміну D присутній у кожному регіоні світу. Посилення дефіциту вітаміну D найчастіше спостерігається у країнах Близького Сходу та Південної Азії. Серед населення Європи недостатність вітаміну D відзначається більше на півдні, ніж на півночі, частіше у жінок, ніж у чоловіків. При цьому в жінок з остеопорозом дефіцит вітаміну D відзначається у 50 % випадків [1].
На сьогодні недостатність і більшою мірою дефіцит 25(ОН)D являє собою пандемію, що охоплює велику частину загальної популяції, включаючи дітей і підлітків, вагітних і жінок у стані лактації, дорослих, жінок у менопаузі та літніх людей. За наявності остеопоротичного перелому поширеність дефіциту вітаміну D може досягати 100 % [2–4].
Метаболізм вітаміну D
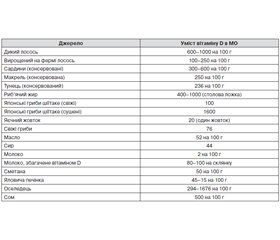
Вітамін D — жиророзчинний вітамін, що існує в шести формах, але основними формами є вітамін D2 (ергокальциферол), який утворюється під дією сонячного світла, переважно в рослинах; вітамін надходить в організм людини шляхом всмоктування у дванадцятипалій і тонкій кишці з харчових продуктів (основні природні джерела вітаміну наведені в табл. 1); і вітамін D3 (холекальциферол), що утворюється в шкірі людини під впливом сонячного ультрафіолетового випромінювання [1]. Вітамін D2 біологічно інертний і для активації в активну форму D-гормона (1,25(OH)2D) в організмі має пройти 2 етапи гідроксилювання.
Перший етап гідроксилювання відбувається в печінці: вітамін D перетворюється в 25(ОН)D, відомий як кальцидіол. Другий етап гідроксилювання проходить переважно в нирках (за участі ферменту CYP27B1-альфагідроксилази), і його результатом є синтез біологічно активного D-гормона (1,25(OH)2D) — кальцитріолу [1]. Вітамін D3, з якого синтезуються всі активні метаболіти після його утворення у верхньому шарі шкіри людини, перш ніж він розпочне відігравати свою важливу захисну роль, перетворюється в організмі у печінці і нирках. Вітамін D3 депонується в шкірі, жировій тканині, м’язах і печінці, що дозволяє вирішити декілька завдань: по-перше, формується депо вітаміну D3, що використовується в холодну пору року, коли людина проводить менше часу на сонці або її шкіра прикрита одягом, і, по-друге, це допомагає запобігти розвитку токсичних ефектів активних метаболітів вітаміну [5] (рис. 1).
Вироблення вітаміну D3 залежить від ступеня вираженості шкірної пігментації та площі шкірного покриву, неприкритого одягом, що знаходиться в зоні сонячного випромінювання. Також має значення широта розташування регіону, тривалість дня, пора року, погодні умови. Наприклад, у країнах, розташованих на північних широтах, взимку більша частина ультрафіолетового випромінювання поглинається атмосферою, і в період із жовтня по березень синтез вітаміну D3 практично відсутній.
У сучасному світі демографічна ситуація дещо змінилася в бік продовження тривалості життя, зокрема збільшення кількості осіб похилого віку. А з віком зменшується час перебування на сонці, зменшується здатність шкіри синтезувати вітамін D3: встановлено, що у людей віком 65 років і старше відзначається 4-разове зниження здатності утворення вітаміну D3 в шкірі. У зв’язку з ослабленням функції нирок знижується рівень вироблення в них активного метаболіту вітаміну D3, що сприяє значному поширенню дефіциту вітаміну серед літніх людей [6].
Отже, дефіцит вітаміну D3 розглядають у тісному зв’язку з порушеннями функцій нирок, печінки та віком (кількість років, прожитих жінкою після настання менопаузи). Дефіцит вітаміну D3 також може бути зумовлений багатьма хронічними захворюваннями і станами, такими як синдром мальабсорбції (знижене всмоктування речовин у кишечнику), хвороба Крона, стани після оперативного видалення шлунка або обхідні операції на кишечнику, недостатня секреція підшлунковою залозою травних ферментів, цироз печінки, вроджені захворювання жовчних проток, захворювання нирок, тривале застосування протисудомних препаратів (при епілепсії). Нещодавно вченими було доведено, що надмірна вага й ожиріння призводять до дефіциту вітаміну D3 в організмі. Ще задовго до старіння зайвий жир починає перешкоджати нормальному виробленню та накопиченню необхідного нам вітаміну [7, 8].
Біологічні функції вітаміну D
Вітамін D сприяє абсорбції кальцію в кишечнику й підтримує необхідний рівень кальцію і фосфатів у крові для забезпечення мінералізації кісткової тканини й запобігання гіпокальціємічній тетанії. Він також необхідний для росту кісток й процесу кісткового ремоделювання. Достатній рівень вітаміну D запобігає розвитку рахіту в дітей і остеомаляції у дорослих. Також вітамін D разом із кальцієм застосовують для профілактики та комплексного лікування остеопорозу [11, 12].
Класичне розуміння механізмів дії вітаміну D3 на кістки включає вплив на поглинання кальцію в кишечнику з подальшою нормалізацією стану кісткової тканини. Абсолютно нові аспекти дії вітаміну D3 були нещодавно продемонстровані в дослідженнях. Докази того, що вітамін D3 справді має більш складну дію на старіючі кістки, підтверджують гіпотезу про можливий взаємний вплив старіння і дефіциту вітаміну D3. По-перше, вітамін D, як показали дані дослідження, збільшує формування нової кісткової тканини в старіючому організмі. По-друге, вітамін D запобігає апоптозу остеобластів. Нарешті, вітамін D запобігає деяким змінам ожиріння в кістковій тканині, обумовленим старінням, й зупиняє їх [13, 14].
Функція вітаміну D не обмежена лише контролем кальцій-фосфорного обміну, він також впливає на інші фізіологічні процеси в організмі, що включають модуляцію клітинного росту, нервово-м’язову провідність, імунітет і запалення [7, 15] (табл. 3).
Основні причини дефіциту вітаміну D і клінічні ситуації, у яких необхідний цілеспрямований скринінг даного стану [22]:
1. Причини недостатності вітаміну D:
— зниження епідермального синтезу (у тому числі використання сонцезахисних засобів, вік, сезон, пігментація шкіри);
— зниження доступності вітаміну D (у тому числі при ожирінні, синдромі мальабсорбції);
— збільшення катаболізму або його втрата (у тому числі використання антиконвульсантів, наявні хвороби серцево-судинної системи або нефротичний синдром);
— вагітність або лактація;
— зниження синтезу 25(OH)D (у тому числі при печінковій недостатності);
— зниження синтезу 1,25(OH)2D (у тому числі при хронічній нирковій недостатності).
2. Привід для скринінгу недостатності вітаміну D:
— захворювання кісток (остеопороз, остеомаляція, патологічний перелом, гіперпаратиреоз);
— літній вік (із переломами в анамнезі);
— темна шкіра (африканці, азіати, іспанці);
— ожиріння (дорослі з ІМТ > 30 кг/м2, ожиріння у дітей з іншими факторами ризику або симптомами);
— вагітність або лактація з додатковими факторами ризику (у тому числі темношкірі, або з надмірною вагою, або гестаційним діабетом, мало перебувають на сонці і додатково не отримують вітамін D);
— спортсмени (особливо всі види спорту в закритих приміщеннях);
— хронічні хвороби нирок;
— печінкова недостатність;
— синдром мальабсорбції (у тому числі хвороба Крона, стан після баріатричних операцій або радіаційне ураження кишечника);
— вживання ліків (протисудомні, глюкокортикоїди, антиретровірусна терапія, протигрибкова терапія);
— гранулематозні хвороби (саркоїдоз, туберкульоз, гістоплазмоз, бериліоз) [22].
Лабораторна діагностика дефіциту вітаміну D
Концентрація 25(OH)D в сироватці крові є кращим показником статусу вітаміну D, оскільки відображає сумарну кількість вітаміну D, який виробляється в шкірі і отримується з харчових продуктів й харчових добавок (вітамін D у вигляді монопрепарату чи мультивітамінних добавок) і має доволі тривалий період напіврозпаду в крові — близько 15 днів [9, 23] (табл. 4).
Необхідно брати до уваги, що рівень 25(OH)D у сироватці крові безпосередньо не відображає запаси вітаміну D у тканинах організму. На відміну від 25(OH)D активна форма вітаміну D 1,25(OH)2D, як правило, не є індикатором запасів вітаміну D, оскільки має короткий період напіврозпаду (менше 15 годин) й чітко регулюється рівнями паратгормону, кальцію і фосфатів [22]. Концентрація 1,25(OH)2D у сироватці крові не знижується до тих пір, поки дефіцит вітаміну D не досягне критичних значень [11, 24].
Висновок
Вітамін D необхідний для широкого спектра фізіологічних процесів та оптимального стану здоров’я. У дитинстві та юності адекватні рівні вітаміну D необхідні для забезпечення росту клітин, формування скелету та росту. Вітамін D є жиророзчинним вітаміном, що міститься в небагатьох продуктах харчування. Основним його джерелом є збагачені продукти й біологічно активні добавки. Вітамін D також виробляється в організмі під дією ультрафіолетового випромінювання на шкіру. Адекватне споживання та рівень вітаміну D багато в чому залежить від віку, супутніх захворювань і використання деяких лікарських препаратів. Останні епідеміологічні та експериментальні дослідження показали, що низький рівень вітаміну D тісно пов’язаний із рівнем загальної смертності, серцево-судинною й онкологічною патологією (в основному молочної залози, простати, товстого кишечника), артеріальною гіпертензією, метаболічним синдромом, цукровим діабетом. Абсолютно доведені захисні ефекти вітаміну D при захворюваннях кісткової системи, таких як рахіт, остеопороз, остеомаляція. Оцінка статусу вітаміну D повинна проводитись шляхом визначення рівнів 25(OH)D у сироватці крові надійним методом. Рекомендується перевірка надійності використовуваної в клінічній практиці методики визначення вітаміну D щодо міжнародних стандартів (DEQAS, NIST). При визначені рівня 25(OH)D у динаміці рекомендується використання одного й того ж методу. У більшості випадків для адекватної диференціальної діагностики вітамін-D-дефіцитних станів (вітамін-D-дефіцитний рахіт, D-залежний рахіт 1-го типу, D-залежний рахіт 2-го типу) необхідне додаткове визначення низки лабораторних показників. Найчастіше для диференціальної діагностики вітамін-D-дефіцитних захворювань використовують такі показники: 25(OH)D; вітамін D загальний; остеокальцин; маркер формування кісткового матриксу (Total P1NP); остаза; паратгормон; кальцій; фосфор; кальцій іонізований; Cross Laps — колаген 1-го типу; генетичні дослідження (ген COL1A1, ген рецептора VDR) та інші.
У лабораторії ТОВ «Сінево Україна» доступні всі вищеперераховані тести.
25(OH)D гідроксихолекальциферол (25-ОН вітамін D). Метод тестування: імунохімічний із хемілюмінесцентною детекцією (CMIA). Тест-система ABBOT Diagnostics (США).
Вітамін D загальний (D2 + D3). імуноферментний аналіз призначений для кількісного визначення вітаміну D загального (D2 + D3) у сироватці з використанням тест-систем EUROIMMUN (Німечина).
Остеокальцин. Електрохемілюмінесцентний імунотест ECLIA призначений для кількісного визначення N-MID-остеокальцину в сироватці і плазмі крові людини з використанням тест-систем Roche Diagnostics (Швейцарія).
Маркер формування кісткового матриксу (Total P1NP). Імунологічний аналіз для кількісного визначення загального P1NP в людській сироватці та плазмі проводиться на основі електрохемілюмінесценціії ECLIA з використанням тест-систем Roche Diagnostics (Швейцарія).
Остаза. Імунохімічний метод тестування з хемілюмінесцентною детекцією (CLIA). Тест-система DiaSorin (Італія).
Паратгормон. Електрохемілюмінесцентний імуноаналіз ECLIA для кількісного визначення інтактного паратиреоїдного гормона в людській сироватці з використанням тест-систем Roche Diagnostics (Швейцарія).
Фосфор. Тест із молібденовокислим амонієм для кількісного визначення фосфору в людській сироватці та плазмі. Тест-системи Roche Diagnostics (Швейцарія).
Кальцій. Тест з о-крезолфталеїн комплексоном для кількісного визначення кальцію в людській сироватці та плазмі. Тест-системи Roche Diagnostics (Швейцарія).
Кальцій іонізований. Вимірювання та методологія роботи ґрунтується на принципі іоноселективної прямої потенціометрії. Тест-системи Roche Diagnostics (Швейцарія).
Cross Laps — колаген 1-го типу. Електрохемілюмінесцентний імунотест ECLIA призначений для кількісного визначення продуктів розпаду колагену 1-го типу в сироватці та плазмі крові людини для оцінки резорбції кісткової тканини з використанням тест-систем Roche Diagnostics (Швейцарія).
Генетичні дослідження (ген COL1A1, ген рецептора VDR). Для визначення використовується зворотна гібридизація для одночасного виявлення факторів остеопорозу: колагену 1-го типу (S/S) і рецепторів вітаміну D (B/B). Відповідні фрагменти генів ампліфікують за допомогою ПЛР із праймерами, міченими біотином. Далі відбувається процес гібридизації з послідовністю специфічних олігонуклеотидів, нанесених на нітроцелюлозні смужки. Стрептавідин-лужна фосфатаза зв’язується з гібридизованими, міченими біотином зондами. Цей комплекс детектують за допомогою кольорової реакції BCIP/NBT.
1. Holik M.F. Vitamin D: importance in the prevention of cancers, type 1 diabetes, heart disease, and osteoporosis // Am. J. Clin. Nutr. — 2004. — 79(3). — 362–71.
2. Mithal A. Treatment оf vitamin D deficency. Endocrine case managmant ICE/ENDO 2014. — Endocrine Society. — P. 37–39.
3. Поворознюк В.В. Захворювання кістково-м’язової системи в людей різного віку: вибрані лекції, огляди, статті: у 3 т. / В.В. Поворознюк. — К.: Експрес, 2009. — Т. 3. — 664 с.
4. Рівень 25 (ОН) вітаміну D у дорослого населення різних регіонів України / В.В. Поворознюк, Н.І. Балацька, Ф.В. Климовицький [та ін.] // Проблеми остеології. — 2011. — № 4. — С. 3–8.
5. Holick M.F. Vitamin D deficiency: a world wide problem with health consequences / M.F. Holick, T. Chen // American Journal of Clinical Nutrition. — 2008. — Vol. 87, № 4. — P. 1080–1086.
6. Mithal A., Wahl D.A., Bonjur P. et al. (2009). Global vitamin D status and determinants of hypovitaminosis D // Osteoporos Int. — 20. — 1807–182.
7. Шварц Г.Я. Витамин D и D-гормон. — М., 2005. — 152 с.
8. Haines S.T., Park S.K. Vitamin D supplementation: what’s known, what to do, and what’s needed // Pharmacotherapy. — 2012. — 32. — 354–82.
9. Holick M.F. Resurrection of vitamin D deficiency and rickets // J. Clin. Invest. — 2006. — 116. — 2062–72.
10. Rajakumar K., Greenspan S.L., Thomas S.B., Holick M.F. Solar ultraviolet radiation and vitamin D: a historical perspective // Am. J. Public. Health. — 2007. — 97. — 1746–54.
11. Bishoff-Ferrari P., Burckhardt K., Quack-Loetscher B. et al. Vitamin D deficiency: Evidence, safety, and recommendations for the Swiss population 2012. www.iccidd.org/p142000804.html
12. Dawson-Hughes B., Mithal A. et al. IOF position statement: vitamin D recommendations for older adults // Osteoporos INT. — 2010. — 21(7). — 1151–4.
13. Institute of Medicine, Food and Nutrition Board. Dietary Reference Intakes for Calcium and Vitamin D. — Washington, DC: National Academy Press, 2010.
14. Пигарова О.А., Гусакова Д.А., Плещева А.В. Вітамін D і сечокам’яна хвороба // Consilium Medicum. — 2012. — Т. 14, № 12. — С. 97–102.
15. Белая Ж.Е., Рожинская Л.Я. Витамин D в терапии остеопороза: его роль в комбинации с препаратами для лечения остеопороза, внескелетные ефекты // Эффективная фармакотерапия. — 2013. — № 2. — C. 14–29.
16. Vitamin D deficiency and insufficiency among Ukrainian population / V.V. Povoroznyuk, N.I. Balatska, V.Y. Muts [et al.] // Standardy medyczne. Pediatria. — 2012. — № 5. — P. 584–589.
17. Dawodu A., Tsang R.C. Maternal vitamin D status: effecton milk vitamin D content and vitamin D status of breast feeding infants // Adv. Nutr. — 2012 May 1. — 3 (3). — 353–61. doi: 10.3945 / an.111.000950.
18. Vitamin D supplementation in elderly or postmenopausal women: a 2013 update of the 2008 recommendations from the European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis (ESCEO) / R. Rizzoli et al. // Current Medical Research Opinion. — 2013. — 29(4). — 1–9.
19. Holik M.F. Vitamin D: importance in the prevention of cancers, type 1 diabetes, heart disease and osteoporosis // Am. J. Clin. Nutr. — 2004. — 79(3). — 362–71.
20. Balabolkin M.I., Kreminskaya V.M., Klebanov E.M. The role of oxidative stress in the pathogenesis of diabetic neuropathy and the possibility of correcting preparations α-lipoic acid // Problems Endocrinology. — 2005. — T. 51, № 3. — P. 22–32.
21. Holick M.F., Binkley N.C., Bischoff-Ferrari H.A. et al. Evaluation, treatment, and prevention of vitamin D deficiency: an Endocrine Society clinical practice guideline // J. Clin. Endocrinol. Metab. — 2011. — 96. — 1911–30.
22. Gomez de Tejada Romero M.J., Sosa Henriquez M. et al. Position document on the requirements and optimum levels of vitamin D // Rev. Osteoporos. Metabol. Miner. — 2011. — 3; 1. — 53–64.
23. Serum vitamin D concentrations among elderly people in Europe / R.P. van Der Wielen, L.C.P.G.M. de Groot, W.A. van Staveren [et al.] // Lancet. — 1995. — Vol. 346. — P. 207–210.
24. Washington, DC. National academy Press, Rizzoli R., Boones S., Brandi M.L. Vitamin D supplementation in elderly or postmenopausal women: a 2013 update of the 2008 recommendation from the European Society for Clinical and ESCEO // Curr. Med. Res. Opin. — 2013 Apr. — 29(4). — 305–13. doi: 10.1185/0300995.2013.66162 Epub 2013 Feb.

/82/82.jpg)
/83/83.jpg)
/84/84.jpg)
/85/85.jpg)
/86/86.jpg)