Статья опубликована на с. 37-40
Цукровий діабет (ЦД) 2-го типу у 2–2,5 раза частіше трапляється у пацієнтів із гіпертонічною хворобою (ГХ), ніж у нормотензивних пацієнтів. Ця нозологічна комбінація в декілька разів збільшує ризик серцево-судинних ускладнень, що обумовлено взаємообтяжливим перебігом захворювань та ураженням спільних органів-мішеней, зокрема серця [1]. Патологічна перебудова серця та його функції, притаманна хворим на ГХ, прискорюється при приєднанні ЦД 2-го типу, включає розвиток гіпертрофії лівого шлуночка (ЛШ), збільшення розмірів лівого передсердя (ЛП) та розвиток діастолічної дисфункції. Концентрична гіпертрофія ЛШ у той же час є одним із найвагоміших предикторів серцево-судинного ризику [10]. Саме тому важливими є пошуки та вивчення нових патогенетичних факторів, що впливають на прогресування як ГХ, так і ЦД 2-го типу і залучені до розвитку ураження серця.
Ендогенний пептид апелін є функціональним антагоністом ренін-ангіотензинової системи, має потужні інотропні властивості, залучений до розвитку артеріальної гіпертензії (АГ), сприяє зменшенню реперфузійного ураження при інфаркті міокарда (ІМ), проявляє вазодилатуючі властивості, може змінювати електрофізіологічні характеристики серцевого м’яза, відіграє роль у розвитку серцевої недостатності, ураженні нирок, атеросклерозу [2, 6, 9, 11, 13]. Також апелін впливає на вуглеводний метаболізм, сприяє утилізації глюкози, знижує інсулінорезистентність [3, 14]. На сьогодні даних про роль апеліну в процесах патологічного ремоделювання серця при ГХ із ЦД 2-го типу вкрай мало.
Мета — дослідити рівні апеліну у пацієнтів із ГХ і ЦД 2-го типу та визначити його взаємозв’язки зі структурно-функціональними параметрами серця та типами патологічного ремоделювання ЛШ.
Матеріали та методи
Робота проведена на базі відділу артеріальної гіпертонії ДУ «Національний інститут терапії імені Л.Т. Малої НАМН України», м. Харків.
Обстежені 63 особи з ГХ ІІ стадії 2–3-го ступеня у поєднанні з ЦД 2-го типу. Вік обстежених хворих — від 40 до 70 років. Серед обстежених було 32 (51 %) чоловіки та 31 (49 %) жінка. Тривалість ГХ у хворих становила 14,6 ± 1,1 року. Середня тривалість ЦД 2-го типу — 5,25 ± 0,75 року. Легка форма ЦД 2-го типу спостерігалась в 11 (17,46 %) осіб, середній ступінь тяжкості — у 52 (82,54 %) пацієнтів. У 13 (20,63 %) хворих ЦД 2-го типу було встановлено вперше.
Визначення стадії ГХ та її ступеня, стратифікацію хворих за ступенем загального ризику ускладнень здійснювали згідно з рекомендаціями Української асоціації кардіологів (2011). Верифікацію ЦД 2-го типу проводили відповідно до стандартних протоколів, рекомендованих Міністерством охорони здоров’я України.
У дослідження не включались пацієнти з ГХ ІІІ стадії, симптоматичною АГ, ЦД 1-го типу, гострими запальними процесами, гострими та тяжкими захворюваннями нирок, печінки, крові, гострим коронарним синдромом, стабільною стенокардією ІІІ–ІV функціо-нального класу та серцевою недостатністю високих градацій.
Структурно-функціональні параметри серця вивчали за допомогою ехокардіоскопічного дослідження у В- і М-режимах за стандартною методикою. При М-модальному режимі ехокардіоскопії вимірювали розміри ЛП, кінцевий діастолічний розмір ЛШ, товщину міжшлуночкової перегородки (ТМШП) і задньої стінки ЛШ (ТЗСЛШ). Масу міокарда ЛШ (ММЛШ) розраховували за формулою Devereux (1986). Індекс ММЛШ (ІММЛШ) визначали як співвідношення ММЛШ до площі поверхні тіла. За верхню межу норми ІММЛШ враховували 110 г/см2 для жінок та 125 г/см2 для чоловіків.
Для виявлення різних типів ГЛШ використовували метод A. Ganau (1992), за яким виділяли 4 типи структурно-геометричних змін ЛШ: нормальну геометрію, концентричне ремоделювання (КР), концентричну гіпертрофію (КГ) і ексцентричну гіпертрофію (ЕГ) на підставі значень ІММЛШ та індексу відносної товщини стінки (іВТС) ЛШ.
Діастолічна функція ЛШ оцінювалася за даними дослідження трансмітрального кровотоку в режимі імпульсного допплера з апікальної 4-камерної позиції. Визначали максимальну швидкість раннього (пік Е) і пізнього (пік А) діастолічного наповнення, час уповільнення кровотоку у фазу ранньої діастоли (DT). Ознакою раннього порушення діастолічної функції вважали зменшення Е/А нижче за 1,0.
Рівні апеліну крові визначали імуноферментним методом з використанням наборів Phoenix Pharmaceuticals Inc.
Контрольну групу становили 16 практично здорових осіб.
Статистичну обробку даних здійснювали за допомогою програмного пакета Statistica for Windows, version 6.0. Для характеристики кількісних показників використовували медіану як міру положення та квартилі як міру розсіювання. Для визначення розбіжностей між групами, залежності між змінними та їх впливу застосовувались методи непараметричної статистики — критерій Манна — Уїтні, коефіціент рангової кореляції Спірмена та критерій Краскела — Уолліса.
Результати та їх обговорення
Були оцінені базальні рівні циркулюючого апеліну в сироватці крові у пацієнтів із ГХ і ЦД 2-го типу та практично здорових добровольців. Концентрація апеліну в сироватці крові осіб із ГХ і ЦД 2-го була вірогідно нижчою, ніж серед практично здорових осіб. Так, рівень апеліну у пацієнтів із ГХ і ЦД 2-го типу становив 0,882 (0,788; 0,924) нг/мл проти 1,097 (0,944; 1,171) нг/мл у групі контролю, р < 0,001.
/38.jpg)
Для визначення впливу різних рівнів апеліну на структурно-функціональні показники серця у пацієнтів із ГХ і ЦД 2-го типу використовувався непараметричний критерій Краскела — Уолліса. З цією метою рівні апеліну в сироватці крові було проградуйовано так: 1 — концентрація апеліну понад 0,944 нг/мл (норма), 2 — концентрація апеліну в межах 0,832–0,944 нг/мл (нижче за норму), 3 — концентрація апеліну менше ніж 0,832 нг/мл (значно нижче за норму). Як структурно-функціональні показники серця оцінювали КДР ЛШ, іВТС ЛШ, ММЛЖ, ІММЛШ, фракцію викиду (ФВ), ТМШП, ТЗСЛШ, розмір ЛП, діаметр аорти, показник трансмітрального кровотоку Е/А, а також вплив рівнів апеліну на тип геометрії ЛШ і наявність діастолічної дисфункції. За критерієм Краскела — Уолліса перевіряли гіпотезу Н0 — зазначені градації апеліну не впливають на значення досліджуваних показників у вказаних вибірках.
Нижче наведені значення хі-квадрату і вірогідності р прийняття гіпотези Н0 про відсутність впливу рівнів апеліну на досліджувані показники. Результати тесту Краскела — Уолліса показали вірогідний вплив рівнів апеліну крові на іВТС ЛШ, ММЛШ, ІММЛШ, ТМШП, ТЗСЛШ, розмір ЛП, а також на тип геометрії у пацієнтів із ГХ і ЦД 2-го типу.
Оцінювалися кореляційні взаємозв’язки вмісту апеліну в сироватці крові з основними структурно-функціональними показниками серця. У пацієнтів із ГХ і ЦД 2-го типу апелін вірогідно негативно корелював із ТМШП (r = –0,50, p < 0,001), ТЗСЛШ (r = –0,46, p < 0,001), ММЛШ (r = –0,39, p < 0,01), ІММЛШ (r = –0,42, p < 0,001), розміром ЛП (r = –0,45, p < 0,001).
Залежно від типу ремоделювання ЛШ серця найбільш низькі рівні апеліну відзначалися при КГ ЛШ серця — 0,855 (0,722; 0,899) нг/мл. При цьому рівень апеліну крові при всіх типах патологічного ремоделювання серця був вірогідно нижчий, ніж у групі практично здорових осіб, а у хворих із КГ ЛШ рівень досліджуваного пептиду був вірогідно нижчий, ніж у хворих із КР ЛШ, p < 0,05. У пацієнтів із ГХ і ЦД 2-го типу з однаковими типами ремоделювання ЛШ рівні апеліну вірогідно не відрізнялися (табл. 2).
/39.jpg)
Отримані під час дослідження дані вказують на тісний взаємозв’язок патологічного ремоделювання серця з рівнями апеліну в сироватці крові у пацієнтів із ГХ в поєднанні з ЦД 2-го типу. Серед обстежених хворих найнижчі рівні апеліну спостерігалися при КГ ЛШ, що є найбільш небезпечною в прогностичному плані. Відзначається негативний кореляційний зв’язок рівнів апеліну зі структурними показниками серця, що характеризують патологічну перебудову ЛШ. За експериментальними даними, хронічне введення апеліну мишам послаблює перевантаження гіпертрофованого ЛШ серця, що асоціюється зі збільшенням активності міокардіальної каталази та зменшенням проявів оксидантного стресу [5].
Негативні кореляційні зв’язки апеліну з розміром ЛП у пацієнтів із ГХ і ЦД 2-го типу можуть вказувати на залежність процесів ремоделювання ЛП та ризик розвитку фібриляції передсердь від цього пептиду. Деякі автори вважають, що апелін впливає на електрофізіологічні характеристики серцевого м’яза. Порушення продукції апеліну може призводити до розвитку життєво небезпечних аритмій, а його низький рівень — до кардіоверсії, що є несприятливою прогностичною ознакою [4, 7].
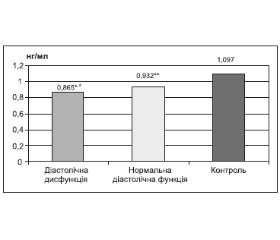
За даними закордонних науковців, апелін крові залучений до патогенетичної ланки розвитку систолічної дисфункції серця і його продукція знижена у цієї категорії хворих [8, 12]. У нашому дослідженні брали участь лише пацієнти зі збереженою фракцією викиду, але частина з них мали діастолічну дисфункцію серця. При цьому найнижчі рівні апеліну спостерігалися у пацієнтів із ГХ і ЦД 2-го типу та діастолічною дисфункцією ЛШ серця, що може свідчити про внесок дефіциту апеліну в цей патологічний стан.
/39_2.jpg)
Зазначені взаємозв’язки апеліну зі структурно-функціональними показниками серця при ГХ із ЦД 2-го типу можуть свідчити про важливу патогенетичну роль апеліну у формуванні патологічного ремоделювання ЛШ серця, перебудови ЛП та розвитку діастолічної дисфункції серця, що може мати прогностичне значення у пацієнтів цієї нозологічної категорії. Перспективним є дослідження впливу різних груп антигіпертензивних препаратів на рівні апеліну в сироватці крові з подальшим вивченням змін структурно-функціональних параметрів серця з оглядом на антиремоделюючі властивості цього пептиду.
Висновки
1. У пацієнтів із ГХ і ЦД 2-го типу порівняно з практично здоровими особами встановлено вірогідне зниження рівнів у крові вазодилатаційного, антиатерогенного та антидіабетичного фактора апеліну.
2. Зниження рівнів апеліну в крові асоціюється з розвитком у цих хворих патологічного ремоделювання, насамперед КГ ЛШ. При цьому відзначається негативний кореляційний зв’язок апеліну з основними структурними параметрами серця, що характеризують патологічну перебудову ЛШ (ММЛШ, ІММЛШ, іВТС, ТМШП, ТЗСЛШ), та розміром ЛП.
3. Крім того у пацієнтів із ГХ і ЦД 2-го типу та проявами діастолічної дисфункції ЛШ відзначається зниження концентрації апеліну порівняно з хворими з нормальною діастолічною функцією.
4. Виявлене в роботі зниження рівня апеліну в крові, а також встановлений взаємозв’язок зниження цього фактора з проявами патологічного ремоделювання ЛШ і його діастолічною дисфункцією з урахуванням сучасних даних про наявність в ендогенного пептиду апеліну виражених антиремоделюючих властивостей можуть вказувати на значну роль дефіциту апеліну в прогресуванні гіпертензивного і діабетогенного ураження серця при ГХ на фоні ЦД 2-го типу.
Список литературы
1. Коваленко В.Н. Артериальная гипертензия у особых категорий больных / В.Н. Коваленко, Е.П. Свищенко. — К.: МОРИОН, 2009. — 376 с.
2. Писаренко О.П. Участие NO-зависимых механизмов действия апелина в защите миокарда от ишемического и реперфузионного повреждения / О.П. Писаренко, Л.И. Серебрякова, Ю.А. Пелогейкина [и др.] // Кардиология. — 2012. — № 2. — С. 52-58.
3. Dray C. Apelin stimulates glucose utilization in normal and obese insulin-resistant mice / C. Dray, C. Knauf, D. Daviaud [et al.] // Cell. Metab. — 2008. — Vol. 8. — P. 437-445.
4. Falcone C. Apelin plasma levels predict arrhythmia recurrence in patients with persistent atrial fibrillation / C. Falcone, M.P. Buzzi, A. Dangelo [et al.] // Int. J. Immunopathol. Pharmacol. — 2010. — Vol. 23. — P. 917-925.
5. Foussal C. Activation of catalase by apelin prevents oxidative stress-linked cardiac hypertrophy / C. Foussal, D. Laires, D. Calise [et al.] // FEBS Lett. — 2010. — Vol. 584(11). — P. 2363-2370.
6. Japp A.G. Acute cardiovascular effects of apelin in humans: potential role in patients with chronic heart failure / A.G. Japp, N.L. Cruden, G. Barnes [et al.] // Circulation. — 2010. — Vol. 121(16). — P. 1818-1827.
7. Kallergis E.M. Effect of sinus rhythm restoration after electrical cardioversion on apelin and brain natriuretic peptide prohormone levels in patients with persistent atrial fibrillation / E.M. Kallergis, E.G. Manios, E.M. Kanoupakis [et al.] // Am. J. Cardiol. — 2010. — Vol. 105(1). — P. 90-94.
8. Kalra P.R. Myocardial apelin production is reduced in humans with left ventricular systolic dysfunction / P.R. Kalra, J. Donovan, J. Hooper [et al.] // Journal of Cardiac Failure. — 2010. — Vol. 16(7). — P.556-561.
9. Koguchi W. Cardioprotective effect of apelin-13 on cardiac performance and remodeling in end-stage heart failure / W. Koguchi, N. Kobayashi, H. Takeshima [et al.] // Circ. J. — 2012. — Vol. 76(1). — P. 137-144.
10. Mancia G. 2013 ESH/ESC Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC) / G. Mancia, R. Fagard, K. Narkiewicz [et al.] // J. Hypertens. — 2013.— Vol. 31(7). — P. 1281-1357.
11. Papadopoulos D.P. Masked hypertension and atherogenesis: the impact of apelin and relaxin plasma levels / D.P. Papadopoulos, I. Mourouzis, C. Faselis [et al.] // J. Clin. Hypertens (Greenwich). — 2013. — Vol. 15(5). — P. 333-336.
12. Przewlocka-Kosmala M. Reduced circulating apelin in essential hypertension and its association with cardiac dysfunction / M. Przewlocka-Kosmala, T. Kotwica, A. Mysiak [et al.] // J. of Hypert. — 2011. — Vol. 29(5). — P. 971-979.
13. Tycinska A.M. Apelin in acute myocardial infarction and heart failure induced by ischemia / A.M. Tycinska, A. Lisowska, W.J. Musial [et al.] // Clin. Chim. Acta. — 2012. — Vol. 413(3–4). — P. 406-410.
14. Xu S. Apelin and insulin resistance: another arrow for the quiver? / S. Xu, P.S. Tsao, P. Yue // J. Diabetes. — 2011. — Vol. 3(3). — P. 225-231.
1. Kovalenko V.N. Arteryal'naya hypertenzyya u osobыkh katehoryy bol'nыkh / V.N. Kovalenko V., E.P. Svyshchenko. — K.: MORYON, 2009. — 376 s.
2. Pysarenko O.P. Uchastye NO-zavysymыkh mekhanyzmov deystvyya apelyna v zashchyte myokarda ot yshemycheskoho y reperfuzyonnoho povrezhdenyya / O.P. Pysarenko, L.Y. Serebryakova, Yu.A. Peloheykyna [y dr.] // Kardyolohyya. — 2012. — # 2. — S. 52 — 58.
3. Dray C, Knauf C, Daviaud D et al. Apelin stimulates glucose utilization in normal and obese insulin-resistant mice. Cell. Metab. 2008;8:437-445. doi: 10.1016/j.cmet.2008.10.003.
4. Falcone C, Buzzi MP, Dangelo A et al. Apelin plasma levels predict arrhythmia recurrence in patients with persistent atrial fibrillation. Int. J. Immunopathol. Pharmacol. 2010;23:917-925.
5. Foussal C, Laires D, Calise D et al. Activation of catalase by apelin prevents oxidative stress-linked cardiac hypertrophy. FEBS Lett. 2010; 584 (11): 2363–2370. doi: 10.1016/j.febslet.2010.04.025.
6. Japp AG, Cruden NL, Barnes G et al. Acute cardiovascular effects of apelin in humans: potential role in patients with chronic heart failure. Circulation. 2010;121(16):1818-1827. doi: 10.1161/CIRCULATIONAHA.109.911339.
7. Kallergis EM, Manios EG, Kanoupakis EM et al. Effect of sinus rhythm restoration after electrical cardioversion on apelin and brain natriuretic peptide prohormone levels in patients with persistent atrial fibrillation. Am J Cardiol. 2010;105(1):90-94. doi: 10.1016/j.amjcard.2009.08.656.
8. Paul R. Kalra, Jackie Donovan, James Hooper et al. Myocardial apelin production is reduced in humans with left ventricular systolic dysfunction. Journal of Cardiac Failure. 2010;.16 (7):556-561. doi: 10.1016/j.cardfail.2010.02.004.
9. Koguchi W., Kobayashi N., Takeshima H. et al. Cardioprotective effect of apelin-13 on cardiac performance and remodeling in end-stage heart failure. Circ. J. 2012;76(1):137-144. doi.org/10.1253/circj.CJ-11-0689
10. Mancia G, Fagard R, Narkiewicz K et. al. 2013 ESH/ESC Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J. Hypertens. 2013;31(7):1281-1357. doi: 10.1097/01.hjh.0000431740.32696.cc.
11. Papadopoulos DP, Mourouzis I, Faselis C et al. Masked hypertension and atherogenesis: the impact of apelin and relaxin plasma levels. J Clin Hypertens (Greenwich). 2013;15(5):333-336. doi: 10.1111/jch.12075.
12. Przewlocka-Kosmala M, Kotwica T, Mysiak A et al. Reduced circulating apelin in essential hypertension and its association with cardiac dysfunction. J. of Hypert. 2011; 29 (5):971-979. doi: 10.1097/HJH.0b013e328344da76.
13. Tycinska AM, Lisowska A, Musial WJ et al. Apelin in acute myocardial infarction and heart failure induced by ischemia. Clin. Chim. Acta. 2012; 413(3-4):406-410. doi: 10.1016/j.cca.2011.11.021.
14. Shiming Xu, Philip S. Tsao, Patrick Yue. Apelin and insulin resistance: another arrow for the quiver? J Diabetes. 2011;3(3):225–231. doi: 10.1111/j.1753-0407.2011.00132.x.
/38.jpg)
/39_2.jpg)

/39.jpg)