Резюме
Вступ. Останні десятиліття характеризуються значним збільшенням частоти захворювань органів ендокринної системи зі зміною структури, насамперед випадків поліендокринопатій, особливе місце серед яких займають поєднання цукрового діабету (ЦД) і тиреопатій. Збільшення частоти поєднання ЦД 2-го типу з гіпотиреозом впливає на особливості клінічного перебігу такої патології, залишається актуальною проблемою сучасної медичної науки. Мета дослідження: вивчення частоти гіпотиреозу у хворих на ЦД 2-го типу та встановлення клінічних особливостей перебігу ЦД 2-го типу у поєднанні з гіпотиреозом. Матеріали і методи. Проведено обстеження 179 хворих на ЦД у поєднанні з первинним гіпотиреозом, у тому числі 64 хворих на ЦД 1-го типу і 115 хворих на ЦД 2-го типу. Групу порівняння становили 62 хворі на ЦД без гіпотиреозу (з них 27 — із ЦД 1-го типу, 35 — із ЦД 2-го типу). Функціональний стан щитоподібної залози (ЩЗ) оцінювали за допомогою визначення базальних концентрацій тиреотропного гормона і вільної фракції тироксину. Результати. Встановлено, що пацієнти із ЦД 2-го типу та гіпотиреозом належали до більш старшої вікової категорії, ніж пацієнти з ЦД 1-го типу та гіпотиреозом. Так, вік пацієнтів у групі хворих на ЦД 1-го типу з гіпотиреозом становив 35,3 ± 9,5 року та у групі хворих на ЦД 2-го типу з гіпотиреозом — 47,6 ± 11,0 року. В усіх групах хворих відсоток жінок був значно вищим за чоловіків. Виявлено вірогідні відмінності щодо показника амплітуди глікемії — його збільшення у хворих на ЦД 1-го типу з гіпотиреозом. При поєднанні ЦД 2-го типу з гіпотиреозом показники ліпідного обміну були вищими, ніж при ЦД 2-го типу без тиреоїдної патології. Це підтверджує вплив гіпотиреозу на ліпідний обмін та обумовлює підвищення ризику прогресування серцево-судинних ускладнень за наявності двох захворювань. Висновки. Серед обстежених хворих гіпотиреоз траплявся у 2,4 раза частіше при ЦД 2-го типу, ніж при ЦД 1-го типу, що свідчить про більше число чинників ризику розвитку супутньої автоімунної патології за умов метаболічних порушень при ЦД 2-го типу. Інсулінорезистентність та гіперінсулінемія, що відзначаються при ЦД 2-го типу, сприяють проліферативним процесам, у тому числі й у тканині ЩЗ, а більш старший вік хворих на ЦД 2-го типу сприяє прогресуванню інволютивних змін і подальшому розвитку гіпофункції ЩЗ. Рекомендується обов’язкове комплексне обстеження хворих на ЦД 2-го типу щодо наявності супутньої тиреоїдної патології.
Актуальность. Последние десятилетия характеризуются значительным увеличением частоты заболеваний органов эндокринной системы с изменением структуры, в первую очередь случаев полиэндокринопатий, особое место среди которых занимают сочетания сахарного диабета (СД) и тиреопатий. Увеличение частоты сочетания СД 2-го типа с гипотиреозом влияет на особенности клинического течения такой патологии, остается актуальной проблемой современной медицинской науки. Цель исследования: изучение частоты гипотиреоза у больных СД 2-го типа, установление клинических особенностей течения СД 2-го типа в сочетании с гипотиреозом. Материалы и методы. Проведено обследование 179 больных СД в сочетании с первичным гипотиреозом, в том числе 64 больных СД 1-го типа и 115 больных СД 2-го типа. Группы сравнения составили 62 больных СД без гипотиреоза (из них 27 — СД 1-го типа, 35 — СД 2-го типа). Функциональное состояние щитовидной железы (ЩЖ) оценивали с помощью определения базальных концентраций тиреотропного гормона и свободной фракции тироксина. Результаты. Установлено, что пациенты с СД 2-го типа и гипотиреозом принадлежали к более старшей возрастной категории, чем пациенты с СД 1-го типа и гипотиреозом. Возраст пациентов в группе больных СД 1-го типа с гипотиреозом составлял 35,3 ± 9,5 года и в группе больных СД 2-го типа с гипотиреозом — 47,6 ± 11,0 года. Во всех группах больных процент женщин был значительно выше, чем мужчин. Выявлены достоверные отличия относительно показателя амплитуды гликемии, а именно — его увеличение у больных СД 1-го типа с гипотиреозом. При сочетании СД 2-го типа с гипотиреозом показатели липидного обмена были выше, чем при СД 2-го типа без тиреоидной патологии. Это подтверждает влияние гипотиреоза на липидный обмен и обусловливает повышение риска прогрессирования сердечно-сосудистых осложнений при наличии двух заболеваний. Выводы. Среди обследованных больных гипотиреоз встречался в 2,4 раза чаще при СД 2-го типа, чем при СД 1-го типа, что свидетельствует о наличии факторов риска развития сопутствующей аутоиммунной патологии при условиях метаболических нарушений при СД 2-го типа. Инсулинорезистентность и гиперинсулинемия, которые наблюдаются при СД 2-го типа, способствуют пролиферативным процессам, в том числе и в ткани ЩЖ, а более старший возраст больных СД 2-го типа способствует прогрессированию инволютивных изменений и дальнейшему развитию гипофункции ЩЖ. Рекомендуется обязательное комплексное обследование больных СД 2-го типа относительно наличия сопутствующей тиреоидной патологии.
Background. The last decades are characterized by the considerable increase in the prevalence of endocrine disorders with the change of the structure, and first of all cases of polyendocrinopathy, the special place among which is occupied by combination of diabetes mellitus (DM) and thyroid diseases. Increase in the incidence of DM type 2 associated with hypothyroidism affects the clinical course of this pathology, remains topical problem of modern medical science. The objective: to study the prevalence of hypothyroidism in patients with type 2 DM and to establish clinical features of DM type 2 in combination with hypothyroidism. Materials and methods. We have examined 179 patients with DM associated with primary hypothyroidism, including 64 patients with DM type 1 and 115 patients with type 2 DM. Comparison group consisted of 62 patients with DM without hypothyroidism (27 of them — with DM type 1, 35 — with DM type 2). Thyroid function was assessed by determining the basal concentrations of thyroid stimulating hormone and free thyroxine fraction. Results. It was found that patients with DM type 2 and hypothyroidism belonged to an older age group than patients with DM type 1 and hypothyroidism. Thus, the age of patients with DM type 1 and hypothyroidism was 35.3 ± 9.5 years, and in patients with type 2 DM and hypothyroidism — 47.6 ± 11.0 years. In all groups of patients, the percentage of women was much higher than men. The significant differences were detected in terms of the amplitude of glycemic index, namely its increase in patients with DM type 1 and hypothyroidism. When DM type 2 was combined with hypothyroidism, lipid metabolism indices were higher than in DM type 2 without thyroid disease. This confirms the effect of hypothyroidism on lipid metabolism and causes increased risk of progression of cardiovascular events at the presence of two diseases.Conclusions. Among examined patients, hypothyroidism occurred 2.4 times more often in DM type 2, than in DM type 1, indicating a greater presence of risk factors of concomitant autoimmune pathology in conditions of metabolic disorders at DM type 2. Insulin resistance and hyperinsulinemia, which are marked with DM type 2, promote proliferative processes, in particular in thyroid tissue, and older age of patients with type 2 DM contributes to the progression of involutional changes and further development of hypothyroidism. Obligatory comprehensive examination of patients with type 2 DM is recommended in the presence of concomitant thyroid pathology.
Статтю опубліковано на с. 73-77
Вступ
Останні десятиліття характеризуються значним збільшенням частоти захворювань органів ендокринної системи зі зміною структури і насамперед випадків поліендокринопатій, особливе місце серед яких займають поєднання цукрового діабету (ЦД) і тиреопатій [1].
Важливою медико-соціальною проблемою сучасного суспільства є пандемія ЦД 2-го типу, значне збільшення частоти ожиріння та автоімунних захворювань. Поряд із ЦД захворювання щитоподібної залози (ЩЗ) мають високу поширеність і тенденцію до збільшення захворюваності. Так, поширеність маніфестного гіпотиреозу, за даними різних епідеміологічних досліджень, становить від 0,2 до 4 %, субклінічного гіпотиреозу — до 7–9,5 % [2]. Частота гіпотиреозу у хворих на ЦД значно вища, ніж у загальній популяції, і становить, за даними різних авторів, від 6,9 до 31,4 % [3]. Відомо, що наявність супутнього гіпотиреозу погіршує показники ліпідного спектра, сприячи прогресуванню судинних ускладнень ЦД [4].
При лікуванні пацієнтів із ЦД 2-го типу постає низка проблем, пов’язана з наявністю поєднаної патології з хронічним перебігом захворювань і частими загостреннями. При цьому поєднанню ЦД 2-го типу та гіпотиреозу притаманна вікова вибірковість [5]. ЦД 2-го типу та гіпотиреоз частіше трапляються у жінок старшої вікової групи, що пов’язано зі зменшеною дією статевих гормонів, зниженням активності цитотоксичних лімфоцитів і підвищенням чутливості організму до автоімуногенних чинників [6]. У групі жінок середнього та старшого віку поширеність усіх форм гіпотиреозу може досягати 12 % [7]. Ці дані дозволяють вважати, що гіпотиреоз є одним із найпоширеніших ендокринних захворювань серед людей похилого віку.
На сьогодні опубліковані дослідження стосовно оцінки поширеності порушень тиреоїдної функції у хворих на ЦД 2-го типу. Але всі ці дослідження відрізняються за дизайном та проведені у різних етнічних групах. Усі дослідники дійшли одного загального висновку: поширеність гіпотиреозу у хворих на ЦД 2-го типу вірогідно вища, ніж у загальній популяції [8].
Збільшення частоти поєднання ЦД 2-го типу з гіпотиреозом впливає на особливості клінічного перебігу такої патології, залишається актуальною проблемою сучасної медичної науки. Разом із тим у літературі трапляються поодинокі дані щодо взаємного впливу на клінічний перебіг поєднаної патології, що містить ЦД і гіпотиреоз [9].
Особливістю клінічного розвитку ЦД 2-го типу є тривалий безсимптомний перебіг захворювання. Доволі часто ЦД 2-го типу виявляється при зверненні хворого до кардіолога або при наданні екстреної медичної допомоги в стаціонарі. Тривалий безсимптомний перебіг ЦД призводить до того, що понад 50 % пацієнтів на момент встановлення діагнозу вже мають різні ускладнення [10].
Останніми роками спостерігається також зростання латентних форм патології ЩЗ на тлі ЦД 2-го типу, при яких клінічні прояви гіпотиреозу можуть бути невираженими, а на перше місце виступають ознаки порушення вуглеводного обміну [11]. Відомо, що навіть незначне порушення вмісту тиреоїдних гормонів в організмі посилює патологію серцево-судинної системи, особливо при ЦД 2-го типу.
Отже, актуальність проблеми обумовлена труднощами діагностики синдрому гіпотиреозу при малосимптомному чи атиповому його перебігу у хворих на ЦД 2-го типу, оскільки обидві хвороби мають подібну симптоматику. Враховуючи високу поширеність ЦД 2-го типу та гіпотиреозу в популяції, вивчення зв’язку цих захворювань є актуальним із метою поліпшення діагностики та своєчасного лікування.
Робота виконана відповідно до плану науково-дослідної роботи Українського науково-практичного центру ендокринної хірургії, трансплантації ендокринних органів і тканин МОЗ України і є фрагментом НДР «Дослідження пухлин щитоподібної залози у хворих на цукровий діабет» (№ державної реєстрації 0113U006386).
Мета дослідження: вивчення частоти гіпотиреозу у хворих на ЦД 2-го типу та встановлення клінічних особливостей перебігу ЦД 2-го типу у поєднанні з гіпотиреозом.
Матеріали і методи
Робота виконана на базі відділу профілактики та лікування цукрового діабету Українського науково-практичного центру ендокринної хірургії, трансплантації ендокринних органів і тканин МОЗ України.
Нами проведено обстеження 179 хворих на ЦД у поєднанні з первинним гіпотиреозом, у тому числі 64 хворих на ЦД 1-го типу і 115 хворих на ЦД 2-го типу. Групу порівняння становили 62 хворі на ЦД без гіпотиреозу (з них 27 — із ЦД 1-го типу, 35 — із ЦД 2-го типу).
Тривалість перебігу ЦД та гіпотиреозу оцінювали за даними анамнезу життя та захворювання, а також згідно з даними амбулаторних історій хвороб пацієнтів. Діагноз ЦД був встановлений за критеріями Всесвітньої організації охорони здоров’я (1999). Оцінка функціонального стану ЩЗ проводилась за клінічними даними та даними гормонального обстеження.
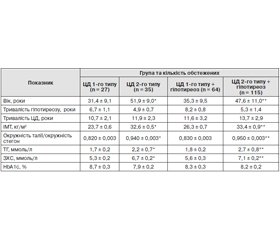
Встановлено, що пацієнти із ЦД 2-го типу та гіпотиреозом належали до більш старшої вікової категорії, ніж пацієнти з ЦД 1-го типу та гіпотиреозом. Так, вік пацієнтів у групі хворих на ЦД 1-го типу з гіпотиреозом становив від 23,2 до 47,9 року (середній вік — 35,3 ± 9,5) та у групі хворих на ЦД 2-го типу з гіпотиреозом — від 37,4 до 59,2 року (середній вік — 47,6 ± 11,0). Тривалість ЦД у цих двох групах обстежених хворих була приблизно однаковою і становила від 8,3 до 17 років (середня тривалість ЦД 1-го типу — 11,6 ± 3,2 та ЦД 2-го типу — 13,7 ± 2,9).
Розподіл за гендерною ознакою був таким: серед хворих на ЦД 2-го типу в поєднанні з гіпотиреозом чоловіків було 26 (22,6 %), жінок — 89 (77,4 %); серед хворих на ЦД 1-го типу в поєднанні з гіпотиреозом чоловіків було 23 (35,9 %), жінок — 41 (64,1 %).
У всіх групах хворих відсоток жінок був значно вищим за чоловіків, що підтверджує дані літератури стосовно більш значної частоти гіпотиреозу у жінок та пов’язано з віковими змінами гормональної експресії (естрогени, прогестерон), на тлі яких розвиваються автоімунні порушення [12].
На всіх хворих були заповнені розроблені в процесі дослідження карти, в яких фіксувалося таке: паспортні дані, скарги, анамнез життя і захворювання, антропометричні дані (маса та ріст на момент первинного огляду, індекс маси тіла (ІМТ)), дані об’єктивного дослідження, огляд вузьких фахівців (окуліст, невролог, кардіолог), призначене лікування, а також динаміка клінічних симптомів і лабораторних досліджень.
Функціональний стан ЩЗ оцінювали за допомогою визначення базальних концентрацій тиреотропного гормона (ТТГ) і вільної фракції тироксину (вТ4) у сироватці крові імуноферментним методом за допомогою реактивів фірми DRG (Німеччина) на автоматичному аналізаторі iEMS Reader MF фірми ThermoLabsystems (Фінляндія). Нормальні значення ТТГ відповідали 0,23–4,0 мкМО/мл, вТ4 — 10,2–23,2 пмоль/л.
Проведено дослідження вуглеводного обміну (глікемія натще і постпрандіальна, глікований гемоглобін (НbА1с)), ліпідного обміну — загальний холестерин (ЗХС), холестерин ліпопротеїдів низької щільності, холестерин ліпопротеїдів високої щільності, тригліцериди (ТГ) з розрахунком коефіцієнта атерогенності.
Статистичний аналіз включав дискриптивну статистику, перевірку характеру розподілу показників. Значущість відмінностей оцінювали за критерієм Стьюдента (t) для нормального розподілу ознак. Клінічно значущими вважали відмінності з рівнем вірогідності менше ніж 0,05. Усі статистичні розрахунки виконували при рівні значущості 95 % (р = 0,05). За наявності розподілу, відмінного від нормального, використовували непараметричний метод розрахунку — U-критерій Манна — Уїтні для двох незалежних виборок. Отримані дані в таблицях і тексті наведені як відносні, величини — у %, а також як М ± m, де М — середнє арифметичне значення, m — стандартна помилка середнього, Ме [25;75] (Ме — медіана; 25-й і 75-й квартилі). Відмінності вважали за статистично значущі при р < 0,05.
Результати дослідження
При вивченні клінічної характеристики поєднаних форм ЦД з гіпотиреозом і без нього виявлено, що у хворих як на ЦД, так і на тлі супутньої патології, вуглеводний обмін не перебував у стані компенсації (табл. 1).
Отримані результати свідчать про відсутність гендерних відмінностей стосовно показників вмісту тригліцеридів у хворих на ЦД 1-го та 2-го типів із гіпотиреозом. Але у групі хворих на ЦД 2-го типу з гіпотиреозом показники рівнів ЗХС вірогідно вищі (р < 0,01), ніж у хворих на ЦД 1-го типу з гіпотиреозом.
Хворі на ЦД 2-го типу були старші за віком, ніж хворі на ЦД 1-го типу, мали абдомінальне ожиріння та підвищені рівні ТГ, ЗХС порівняно з хворими на ЦД 1-го типу. З віком імунна система зазнає функціональних змін, що слід враховувати при вивченні впливу метаболічних показників на імунологічні у хворих на ЦД 2-го типу. Необхідно підкреслити, що при поєднанні ЦД 2-го типу з гіпотиреозом показники ліпідного обміну були вищими, ніж при ЦД 2-го типу без тиреоїдної патології. Це підтверджує вплив гіпотиреозу на ліпідний обмін та обумовлює підвищення ризику прогресування серцево-судинних ускладнень за наявності двох захворювань.
ЦД 2-го типу та гіпотиреоз, за нашими даними, частіше трапляються у жінок, що пов’язано з ослабленням дії статевих гормонів, зниженням активності цитотоксичних лімфоцитів і підвищенням чутливості організму до автоімуногенних факторів. Гіпотиреоз також значно частіше спостерігався у хворих на ЦД 2-го типу, що також пояснюється віковими особливостями та метаболічними зсувами.
Обговорення
За результатами ретроспективного аналізу відібрані хворі, які страждали від поєднаної ендокринної патології у вигляді ЦД та гіпотиреозу. Виявлено, що серед обстежених хворих гіпотиреоз траплявся у 2,4 раза частіше при ЦД 2-го типу, ніж при ЦД 1-го типу, що свідчить про більшу наявність чинників ризику розвитку супутньої автоімунної патології за умов метаболічних порушень при ЦД 2-го типу. Встановлено, що у хворих на ЦД 2-го типу при супутньому гіпотиреозі значно частіше виявлялися дифузні зміни та вузлові утворення в структурі тканини ЩЗ. Вищезазначені факти свідчать про то, що інсулінорезистентність та гіперінсулінемія, що відзначаються при ЦД 2-го типу, сприяють проліферативним процесам, у тому числі й у тканині ЩЗ, а більш старший вік хворих на ЦД 2-го типу сприяє прогресуванню інволютивних змін і подальшому розвитку гіпофункції ЩЗ.
При аналізі стану вуглеводного обміну всі пацієнти перебували в стані суб- і декомпенсації. Також слід відзначити, що при ЦД 2-го типу спостерігалися більш виражені зміни ліпідного обміну, рівні ЗХС, ТГ були значимо вищі, ніж при ЦД 1-го типу. Відомо, що метаболічні порушення посилюють утворення вільного радикалу оксиду азоту, який бере участь у деструктивному апоптозі клітин при запуску і пролонгації автоімунної агресії [4, 7]. Нами також було визначено показники відношення окружність талії /окружність стегон (ознаки наявності інсулінорезистентності), який у групі хворих на ЦД 2-го типу становив 0,99 ± 0,02.
Необхідно відзначити, що хворі на ЦД 2-го типу належали до більш старшої вікової групи, тому необхідно враховувати вікові особливості функціонування організму. Відомо, що у похилому віці вибірково відбувається пришвидшене зниження функції однієї із субпопуляції лімфоцитів при зберіганні іншої функції [8]. Таким чином, при старінні розвивається дисбаланс показників Т-клітинної ланки імунної системи та цитокінів, що проявляється дефіцитом Т-супресорів/цитотоксиків і підвищенням рівнів лептину та інтерлейкіну-6. За умов більш виражених метаболічних порушень при ЦД 2-го типу, а також враховуючи вікові зміни в імунній системі, у хворих на ЦД 2-го типу передбачаються вагомі фактори ризику виникнення автоімунних процесів.
З урахуванням значної поширеності ЦД, особливо 2-го типу, а також автоімунних захворювань останніми десятиріччя в популяції, тенденції до старіння населення у світі досить часто трапляється поєднання ЦД 2-го типу з гіпотиреозом. Важливим є й те, що механізми, що беруть участь в ушкодженні органів і тканин у хворих на ЦД 2-го типу, досить складні, але в їх основі спостерігаються як метаболічні, так і імунологічні зміни. За умов гіперглікемії активуються багато чинників, що в нормі регулюють тканинний гомеостаз. Слід підкреслити, що зазначені порушення не є специфічними для ЦД, оскільки часто виявляються при різноманітних ушкодженнях запального і дегенеративного характеру. У хворих на ЦД ці порушення ускладнюються гіперглікемією, а також іншими біохімічними розладами, що виникають на її тлі. Значення гіперглікемії як одного із факторів ризику розвитку автоімунних порушень у хворих на ЦД показано у багатьох дослідженнях, які показали, що підтримка жорсткого метаболічного контролю дозволяє нормалізувати імунологічні зміни [3, 11].
У результаті проведеної роботи рекомендується обов’язкове комплексне обстеження хворих на ЦД 2-го типу щодо наявності супутньої тиреоїдної патології.
Висновки
1. Встановлено, що пацієнти із ЦД 2-го типу та гіпотиреозом належать до більш старшої вікової категорії, ніж пацієнти з ЦД 1-го типу та гіпотиреозом. Так, вік пацієнтів у групі хворих на ЦД 1-го типу з гіпотиреозом становив 35,3 ± 9,5 року та у групі хворих на ЦД 2-го типу з гіпотиреозом — 47,6 ± 11,0 року.
2. Виявлено вірогідні відмінності щодо показника амплітуди глікемії — його збільшення у хворих на ЦД 1-го типу з гіпотиреозом (відхилення глікемії протягом доби становило 6,1 ± 0,7 ммоль/л). Це свідчить про більш значні коливання вмісту глюкози, а отже, про більш лабільний перебіг ЦД 1-го типу, поєднаного з гіпотиреозом.
3. При поєднанні ЦД 2-го типу з гіпотиреозом показники ліпідного обміну були вищими, ніж при ЦД 2-го типу без тиреоїдної патології. Це підтверджує вплив гіпотиреозу на ліпідний обмін та обумовлює підвищення ризику прогресування серцево-судинних ускладнень за наявності двох захворювань.
Автор декларує відсутність конфлікту інтересів при проведенні дослідження.
Список литературы
1. Ashrafuzzaman S.M., Taib A.N., Rahman R., Latif Z.A. Prevalence of diabetes among hypothyroid subjects // Mymensingh. Med. J. — 2012. — Vol. 21(1). — P. 129-132.
2. Fleiner H.F., Bjøro T., Midthjell K. et al. Prevalence of thyroid dysfunction in autoimmune and type 2 diabetes. The population-based HUNT Study in Norway // J. Clin. Endocrinol. Metab. — 2015 Nov. 19. — jc20153235.
3. Han C., He X., Xia X. et al. Subclinical Hypothyroidism and Type 2 Diabetes: A Systematic Review and Meta-Analysis // PLoS One. — 2015. — Vol. 10(8).
4. Surks M.I., Ortiz E., Daniels G.H. et al. Subclinical thyroid disease: scientific review and guidelines for diagnosis and management // JAMA. — 2004. — Vol. 291(2). — P. 228-238.
5. Sawin C.T., Castelli W.P., Hershman J.M. et al. The aging thyroid. Thyroid deficiency in the Framingham Study // Arch. Intern. Med. — 1985. — Vol. 145(8). — P. 1386-1388.
6. Distiller L.A., Polakow E.S., Joffe B.I. Type 2 diabetes mellitus and hypothyroidism: the possible influence of metformin therapy // Diabet. Med. — 2014. — Vol. 31(2). — P. 172-175.
7. Pearce S.H., Brabant G., Duntas L.H. et al. 2013 ETA Guideline: Management of Subclinical Hypothyroidism // Eur. Thyroid. J. — 2013. — Vol. 2(4). — P. 215-228.
8. Garber J.R., Cobin R.H., Gharib H. et al. Clinical practice guidelines for hypothyroidism in adults: cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association // Thyroid. — 2012. — Vol. 22(12). — P. 1200-1235.
9. Zhao W., Han C., Shi X. et al. Prevalence of goiter and thyroid nodules before and after implementation of the universal salt iodization program in mainland China from 1985 to 2014: a systematic review and meta-analysis // PLoS One. — 2014. — Vol. 9(10).
10. Liu W., Yang J., Yu M., Pan S. Screening for subclinical hypothyroidism in type 2 diabetes mellitus patients in Beijing (Article in Chinese) // Clinical. Focus. — 2007. — Vol. 22(21). — P. 1558-1560.
11. Zhang N., Tang W., Lu W. et al. Study on type 2 diabetes mellitus with subclinical hypothyroidism in Jiangsu (Article in Chinese) // Chinese Journal of Practical Internal Medicine. — 2009. — Vol. 29(12). — P. 1106-1108.
12. Diez J.J., Sanchez P., Iglesias P. Prevalence of thyroid dysfunction in patients with type 2 diabetes // Exp. Clin. Endocrinol. Diabetes. — 2011. — Vol. 119(4). — P. 201-207.
1. Ashrafuzzaman SM, Taib AN, Rahman R, Latif ZA. Prevalence of diabetes among hypothyroid subjects. Mymensingh Med J. 2012 Jan;21(1):129-32.
2. Fleiner HF, Bjøro T, Midthjell K, Grill V, Åsvold BO. Prevalence of thyroid dysfunction in autoimmune and type 2 diabetes. The population-based HUNT Study in Norway. J Clin Endocrinol Metab. 2015 Nov 19:jc20153235.
3. Han C, He X, Xia X, Li Y, Shi X, Shan Z, Teng W. Subclinical Hypothyroidism and Type 2 Diabetes: A Systematic Review and Meta-Analysis. PLoS One. 2015 Aug 13;10(8):e0135233. doi: 10.1371/journal.pone.0135233. eCollection 2015.
4. Surks MI, Ortiz E, Daniels GH, Sawin CT, Col NF, Cobin RH, et al. Subclinical thyroid disease: scientific review and guidelines for diagnosis and management. JAMA. 2004;291(2):228-38. doi: 10.1001/jama.291.2.228291/2/228 [pii].
5. Sawin CT, Castelli WP, Hershman JM, McNamara P, Bacharach P. The aging thyroid. Thyroid deficiency in the Framingham Study. Arch Intern Med. 1985;145(8):1386-8.
6. Distiller LA, Polakow ES, Joffe BI. Type 2 diabetes mellitus and hypothyroidism: the possible influence of metformin therapy. Diabet Med. 2014;31(2):172-5. doi: 10.1111/ dme.12342 .
7. Pearce SH, Brabant G, Duntas LH, Monzani F, Peeters RP, Razvi S, et al. 2013 ETA Guideline: Management of Subclinical Hypothyroidism. Eur Thyroid J. 2013;2(4):215-28. doi:10.1159/000356507 etj-0002-0215 [pii].
8. Garber JR, Cobin RH, Gharib H, Hennessey JV, Klein I, Mechanick JI, et al. Clinical practice guidelines for hypothyroidism in adults: cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association. Thyroid. 2012;22(12):1200-35. doi:10.1089/thy.2012.0205 .
9. Zhao W, Han C, Shi X, Xiong C, Sun J, Shan Z, et al. Prevalence of goiter and thyroid nodules before and after implementation of the universal salt iodization program in mainland China from 1985 to 2014: a systematic review and meta-analysis. PLoS One. 2014; 9(10):e109549 doi:10.1371/journal.pone.0109549 PONE-D-14-20444 [pii].
10. Liu W, Yang J, Yu M, Pan S. Screening for subclinical hypothyroidism in type 2 diabetes mellitus patients in Beijing (Article in Chinese). Clinical Focus. 2007;22(21):1558-60.
11. Zhang N, Tang W, Lu W, Xu K, Bo L, Liu C, et al. Study on type 2 diabetes mellitus with subclinical hypothyroidism in Jiangsu (Article in Chinese). Chinese Journal of Practical Internal Medicine. 2009;29(12):1106-8.
12. Diez JJ, Sanchez P, Iglesias P. Prevalence of thyroid dysfunction in patients with type 2 diabetes. Exp Clin Endocrinol Diabetes. 2011;119(4):201-7. doi: 10.1055/s-0031-1271691.

/75.jpg)