Международный эндокринологический журнал 8 (72) 2015
Вернуться к номеру
Нарушения менструального цикла у женщин фертильного возраста с ожирением
Авторы: Ахмедова Ш.У., Садыкова Д.Ш. - Ташкентский педиатрический медицинский институт, г. Ташкент, Республика Узбекистан
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
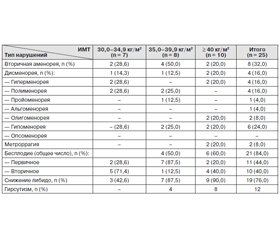
Введение. В статье авторы приводят результаты исследований особенностей репродуктивного здоровья у 25 женщин в группе с ожирением, обратившихся по поводу бесплодия. Цель исследования: изучить характер нарушений менструального цикла у женщин фертильного возраста с ожирением. Материалы и методы. Изучены особенности репродуктивного здоровья у 25 женщин с ожирением, обратившихся по поводу бесплодия в РСНПЦЭ в 2014–2015 гг., которые составили первую группу исследования. Вторая группа состояла из 25 женщин с нормальными росто-весовыми показателями и без нарушений менструального цикла. Всем больным проводился спектр исследований, включавший общеклинические, биохимические анализы, радиоиммунологические гормональные методы исследования крови (пролактин, лютеинизирующий гормон (ЛГ), фолликулостимулирующий гормон (ФСГ), инсулин, эстрадиол, прогестерон, свободный тестостерон, тироксин, антимюллеров гормон, дегидроэпиандростендион (ДГЭА), УЗИ матки и яичников с фолликулометрией на 11–14-й дни цикла. Всем пациенткам была выполнена магнитно-резонансная томография (МРТ) гипофиза. Результаты. В анамнезе пациенток в обеих группах среди соматической патологии с наибольшей частотой встречались заболевания верхних дыхательных путей и желудочно-кишечного тракта. Среди гинекологических заболеваний в обеих группах наиболее часто встречались хроническая урогенитальная инфекция, кандидозный вагинит и бактериальный вагиноз. Обращают на себя внимание данные о наличии гормонозависимых пролиферативных заболеваний у женщин с избыточной массой тела: псевдоэрозии шейки матки, эндоцервикоза, миомы тела матки, эндометриоза в анамнезе. При анализе биохимических показателей в первой группе исследования обнаружено повышение уровня ТГ < 1,7 ммоль/л у 15 %, снижение уровня ХС ЛПВП < 1,2 ммоль/л — у 12 % женщин, повышение уровня ХС ЛПНП > 3,0 ммоль/л — у 34 %. В первой группе больных были низкие значения средних величин ЛГ, ФСГ, свободного и общего тестостерона (нормогонадотропный гипогонадизм) на фоне нормопролактинемии. Уровни АКТГ, ТТГ, свободного тироксина и кортизола были в пределах нормы. Результаты фолликулометрии показали высокую частоту случаев персистенции фолликула, ановуляторных нарушений и атрезии фолликула. Выводы. У молодых женщин с метаболическим синдромом в структуре нарушений менструальной функции превалирует вторичная аменорея — 8 (32,0 %) случаев. В основе менструальной дисфункции лежит гиперандрогенная ановуляция, сформированная в условиях гиперинсулинемии.
Вступ. У статті автори наводять результати досліджень особливостей репродуктивного здоров’я у 25 жінок у групі з ожирінням, що звернулися з приводу безпліддя. Мета дослідження: вивчити характер порушень менструального циклу в жінок фертильного віку з ожирінням. Матеріали і методи. Вивчено особливості репродуктивного здоров’я у 25 жінок з ожирінням, що звернулися з приводу безпліддя в РСНПЦЕ в 2014–2015 рр., які склали першу групу дослідження. Друга група складалася з 25 жінок із нормальними росто-ваговими показниками і без порушень менструального циклу. Усім хворим проводився спектр досліджень, що включав загальноклінічні, біохімічні аналізи, радіоімунологічні гормональні методи дослідження крові (пролактин, лютеїнізуючий гормон (ЛГ), фолікулостимулюючий гормон (ФСГ), інсулін, естрадіол, прогестерон, вільний тестостерон, тироксин, антимюллерів гормон, дегідроепіандростендіон (ДГЕА), УЗД матки й яєчників із фолікулометрією на 11–14-й дні циклу. Усім пацієнткам була виконана магнітно-резонансна томографія (МРТ) гіпофіза. Результати. В анамнезі пацієнток обох груп серед соматичної патології з найбільшою частотою зустрічалися захворювання верхніх дихальних шляхів і шлунково-кишкового тракту. Серед гінекологічних захворювань в обох групах найчастіше спостерігалися хронічна урогенітальна інфекція, кандидозний вагініт і бактеріальний вагіноз. Звертають на себе увагу дані про наявність гормонозалежних проліферативних захворювань у жінок із надмірною масою тіла: псевдоерозії шийки матки, ендоцервікозу, міоми тіла матки, ендометріозу в анамнезі. При аналізі біохімічних показників у першій групі дослідження виявлено підвищення рівня ТГ < 1,7 ммоль/л у 15 %, зниження рівня ХС ЛПВЩ < 1,2 ммоль/л — у 12 % жінок, підвищення рівня ХС ЛПНЩ > 3,0 ммоль/л — у 34 %. У першій групі хворих були низькі значення середніх величин ЛГ, ФСГ, вільного й загального тестостерону (нормогонадотропний гіпогонадизм) на тлі нормопролактинемії. Рівні АКТГ, ТТГ, вільного тироксину й кортизолу були в межах норми. Результати фолікулометрії показали високу частоту випадків персистенції фолікула, ановуляторних порушень і атрезії фолікула. Висновки. У молодих жінок із метаболічним синдромом в структурі порушень менструальної функції переважає вторинна аменорея — 8 (32,0 %) випадків. В основі менструальної дисфункції лежить гіперандрогенна ановуляція, сформована в умовах гіперінсулінемії.
Introduction. In this article, the authors present the results of studies on reproductive health features in 25 women with obesity seeking medical help for infertility. Objective: to study the nature of menstrual disorders in women of childbearing age with obesity. Materials and methods. We have studied the features of reproductive health in 25 obese women seeking medical assistance for infertility in the Republican specialized scientific and practical centre of endocrinology in 2014–2015, who were included in the first study group. The second group consisted of 25 women with normal weight-for-stature values and without menstrual disorders. All the patients underwent the following tests, including complete blood count, blood biochemistry, radioimmunoassays of the blood hormones (prolactin, luteinizing hormone (LH), follicle stimulating hormone (FSH), insulin, estradiol, progesterone, free testosterone, thyroxine, anti-Műllerian hormone, dehydroepiandrostenedione, ultrasound of the uterus and ovaries with folliculometry on 11–14th days of the menstrual cycle. All patients underwent magnetic resonance imaging of the pituitary gland. Results. In the history of the patients in both groups, diseases of the upper respiratory tract and gastrointestinal diseases were most common among somatic pathology. Among gynecological diseases, in both groups the most frequent disorders were chronic urogenital infection, candida vaginitis and bacterial vaginosis. Emphasis is placed on the data about the presence of hormone-dependent proliferative diseases in women with overweight: cervical pseudoerosions, endocervicosis, uterine fibroids, a history of endometriosis. The analysis of biochemical parameters in the first study group found increased triglycerids levels < 1.7 mmol/L in 15 %, a decrease in high-density lipoprotein cholesterol < 1.2 mmol/l — in 12 % of women, increased levels of low-density lipoprotein cholesterol > 3.0 mmol/L — in 34 %. The first group of patients had low values of the average parameters of LH, FSH, free and total testosterone (normogonadotropic hypogonadism) against normoprolactinemia. The levels of adrenocorticotropic hormone, thyroid-stimulating hormone, free thyroxine, and cortisol were within normal limits. Folliculometry results showed a high incidence of follicular persistence, anovulatory disorders and follicular atresia. Conclusions. In young women with the metabolic syndrome, secondary amenorrhea prevails in the structure of menstrual dysfunction — 8 (32.0 %) cases. Hyperandrogenic anovulation following hyperinsulinemia underlies the menstrual dysfunction.
ожирение, женщины, фертильный возраст, дисменорея.
ожиріння, жінки, фертильний вік, дисменорея.
obesity, women, fertile age, dysmenorrhea.
Статья опубликована на с. 78-82
Актуальность
Материалы и методы исследования
Результаты исследования
Обсуждение полученных результатов
Выводы
1. Исмаилов С.И., Урманова Ю.М., Набиева И.Ф. Оценка гипоталамо-гипофизарно-гонадной оси у мужчин с метаболическим синдромом и андродефицитом в зависимости от возраста (обзор литературы) // Международный эндокринологический журнал. — 2012. — № 1.
2. Boney C.M., Verma A., Tucker R. et al. Metabolic syndrome in childhood: association with birth weight, material obesity and gestational diabetes mellitus // Pediatrics. — 2005. — Vol. 116 (2). — P. 519.
3. Kiess W., Galler A., Reich A. et al. Clinical aspects of obesity in childhood and adolescence // Obes. Rev. — 2001. — Vol. 2. — P. 29-36.
4. Kiessling S.G., McClanahan K.K., Omar H.A. Obesity, hypertension and mental health evaluation in adolescents: a comprehensive approach // Int. J. Adolesc. Med. Health. — 2008. — Vol. 20. — P. 5-15.
5. Hollmann M. Effects of weight loss on the hormonal profile in obese infertile women // Human reproduction. — 1996. — Vol. 11. — Р. 1884-1891.

/79.jpg)
/80.jpg)
/81.jpg)