Международный эндокринологический журнал 5 (77) 2016
Вернуться к номеру
Лейкоцитарный состав и иммунофенотип лимфоцитов крови у женщин, больных сахарным диабетом 2-го типа, с ожирением
Авторы: Саенко Я.А., Зак К.П., Попова В.В., Семионова Т.А. - ГУ «Институт эндокринологии и обмена веществ им. В.П. Комиссаренко НАМН Украины», г. Киев, Украина
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
Вступ. Існує думка, що зміни деяких показників природного та адаптивного імунітету у хворих на цукровий діабет (ЦД) 2-го типу з надмірною масою тіла зумовлені ожирінням, що його супроводжує. Жирова тканина є потужним секреторним органом, що продукує чимало цитокінів, особливо адипокінів, що відіграють ключову роль у різних імунних реакціях. Відомо, що рівень головних адипокінів, що регулюють жирову тканину, у периферичній крові (ПК) людини визначається з урахуванням статевого диморфізму. Мета дослідження — з’ясування питання про те, якою мірою зміни лейкоцитарного складу та імунофенотипу лімфоцитів крові, що спостерігаються при ЦД 2-го типу в жінок, обумовлені ожирінням, з огляду на значні статеві відмінності в секреції низки адипокінів, які беруть участь у контролі функції імунної системи. Матеріали та методи. Обстежено 24 жінки з вперше виявленим ЦД 2-го типу віком від 40 до 65 років, які були розподілені на дві підгрупи: першу — з індексом маси тіла (ІМТ) < 25 кг/м2 і другу — з ІМТ ≥ 30 кг/м2.
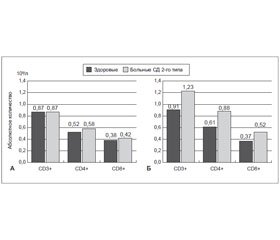
Загальну кількість лейкоцитів у ПК підраховували за допомогою гематологічного аналізатора. Лейкоцитарну формулу визначали в мазках ПК на 200 клітин, що забарвлені за Папенгеймом. Поверхневі антигени лімфоцитів проти мембранних антигенів: CD3, CD4, CD8, CD20 і CD56 — мітили моноклональними антитілами, маркованими флуоресцеїн-ізотіоціанатом або фікоеритрином. Результати. Підвищення загальної кількості лейкоцитів у ПК пацієнтів з ожирінням було значнішим, ніж у хворих із нормальним ІМТ, тобто 23,1 % проти 14,5 % (p < 0,05). Найвищий лейкоцитоз спостерігався у хворих на СД 2-го типу з ожирінням і у середньому досягав 7,61 × 109/л. У подгрупі здорових і хворих жінок із нормальною масою тіла абсолютна кількість сегментоядерних нейтрофілів у ПК у пацієнток із ЦД 2-го типу відповідно до такої в нормоглікемічних жінок була збільшена в середньому на 20,3 %, а в огрядних жінок таке співвідношення становило 29,1 % (p < 0,05). У більшості жінок із вперше виявленим ЦД 2-го типу та нормальними показниками величини маси тіла спостерігалося тільки незначне та статистично невірогідне підвищення абсолютної кількості CD4+ та CD8+ Т-клітин. Абсолютна кількість моноцитів у ПК у цих підгруппах була ще більш збільшеною відповідно в середньому на 59,2 % у худих (p < 0,05) і на 64 % в огрядних жінок (p < 0,05). У більшості хворих на ЦД 2-го типу з ожирінням відмічалося статистично вірогідне підвищення абсолютної кількості природних клітин-кілерів (CD56+-клітини) у ПК. Висновок. У жінок, хворих на ЦД 2-го типу, з ожирінням спостерігаються більш значні зміни в лейкоцитарному складі (збільшення числа нейтрофілів і моноцитів) та імунофенотипі лімфоцитів (збільшення числа CD4+ Т-клітин і CD56+-клітин) крові, ніж у жінок, які страждають від ЦД 2-го типу, із нормальним ІМТ, що вказує на більш виражене у них хронічне низькоградієнтне запалення і пояснює причину більш тяжкого перебігу ЦД 2-го типу при ожирінні. Отримані результати співпадають з останніми даними про те, що ефективність деяких пероральних цукрознижувальних засобів, зокрема метформіну, багато в чому зумовлена їх протизапальною дією.
Введение. Существует мнение, что изменения некоторых показателей естественного и адаптивного иммунитета у больных сахарным диабетом (СД) 2-го типа с избыточной массой тела обусловлены сопровождаемым ожирением, так как жировая ткань является мощным секреторным органом, который продуцирует многие цитокины, особенно адипокины, оказывающие ключевую роль в различных иммунных реакциях. Известно, что уровень главных адипокинов, регулирующих жировую ткань, в периферической крови (ПК) человека определяется с учетом полового диморфизма. Цель исследования — выяснение вопроса о том, в какой мере наблюдаемые изменения лейкоцитарного состава и иммунофенотипа лимфоцитов крови при СД 2-го типа у женщин обусловлены ожирением ввиду значительного полового различия в секреции ряда адипокинов, участвующих в контролировании функции иммунной системы. Материалы и методы. Обследованы 24 женщины с впервые выявленным СД 2-го типа в возрасте от 40 до 65 лет, которые были распределены на две подгруппы: первую — с индексом массы тела (ИМТ) < 25 кг/м2 и вторую — с ИМТ ≥ 30 кг/м2.
Общее число лейкоцитов в ПК подсчитывали с помощью гематологического анализатора. Лейкоцитарную формулу определяли в мазках ПК на 200 клеток, окрашенных по Паппенгейму. Поверхностные антигены лимфоцитов против мембранных антигенов: CD3, CD4, CD8, CD20 и CD56 — метили моноклональными антителами, маркированными флуоресцеин-изотиоцианатом или фикоэритрином. Результаты. Повышение общего количества лейкоцитов в ПК пациентов с ожирением более значительно, чем у больных с нормальным ИМТ, т.е. 23,1 % против 14,5 % (p < 0,05). Самый высокий лейкоцитоз наблюдался у больных СД 2-го типа с ожирением и в среднем достигал 7,61 × 109/л. В подгруппе здоровых и больных женщин с нормальной массой тела абсолютное количество сегментоядерных нейтрофилов в ПК у пациенток с СД 2-го типа по отношению к таковому у нормогликемических женщин было увеличено в среднем на 20,3 %, а у тучных женщин такое соотношение составляло 29,1 % (p < 0,05). Абсолютное количество моноцитов в ПК у этих подгрупп было еще более увеличенным: соответственно в среднем на 59,2 % у худых (p < 0,05) и на 64 % у тучных женщин (p < 0,05). У большинства женщин с впервые выявленным СД 2-го типа и нормальными показателями величины массы тела отмечается только незначительное и статистически недостоверное повышение абсолютного количества CD4+ и CD8+ Т-клеток. У большинства больных СД 2-го типа с ожирением отмечалось статистически достоверное повышение абсолютного количества естественных клеток-киллеров (CD56+-клетки) в ПК. Выводы. У женщин, больных СД 2-го типа, с ожирением отмечается более значительное изменение лейкоцитарного состава (увеличение числа нейтрофилов и моноцитов) и иммунофенотипа лимфоцитов крови (увеличение числа CD4+ Т-клеток и CD56+-клеток), чем у женщин, страдающих СД 2-го типа с нормальным ИМТ, что указывает на более выраженное у них хроническое низкоградиентное воспаление и объясняет причину более тяжелого течения заболевания СД 2-го типа при ожирении. Полученные результаты сопоставимы с последними данными о том, что эффективность некоторых пероральных сахароснижающих средств, в частности метформина, во многом обусловлена их противовоспалительным действием.
Background. There is an opinion that changes in some indicators of natural and adaptive immunity in patients with type 2 diabetes mellitus (DM) and overweight are caused by concomitant obesity, as the adipose tissue is the potent secretory organ that produces many cytokines, particularly adipokines playing a key role in various immune responses. It is known that the level of the main adipokines, which regulate the adipose tissue, in the human peripheral blood (PB) is determined on the basis of human sexual dimorphism. Purpose of the study — to elucidate the question of the extent, to which the observed changes in the leukocyte composition and lymphocyte immunophenotype in type 2 DM in women are determined by obesity, due to the significant sex differences in the secretion of some adipokines involved in controlling the function of the immune system. Materials and methods. The study included 24 women aged 40 to 65 years with newly diagnosed type 2 DM, who were divided into 2 subgroups: the first one — with a body mass index (BMI) < 25 kg/m2 and the second one — with BMI ≥ 30 kg/m2. The total number of leukocytes in the PB was counted using hematology analyzer. Leucocyte vomposition was determined in smears of the PB per 200 cells stained by Pappenheim. Surface antigens of lymphocytes against membrane antigens: CD3, CD4, CD8, CD20 and CD56 — were labelled by monoclonal antibodies marked with fluorescein isothiocyanate or phycoerythrin. Results. The increase in the total number of leukocytes in the PB of obese patients was more significant than in patients with a normal BMI, i.e. 23.1 versus 14.5 % (p < 0.05). The highest leukocytosis was observed in patients with DM type 2 and obesity, reached 7.61 × 109/L on the average. In the subgroup of healthy women and female patients with normal body mass, the absolute number of segmented neutrophils in the PB of patients with DM type 2 in relation to that of normoglycemic women had increased on average by 20.3 %, while in obese women this ratio was 29.1 % (p < 0.05). The absolute number of monocytes in the PB in these subgroups was increased by an average of 59.2 % in lean (p < 0.05) and 64 % in obese (p < 0.05). The majority of women with newly diagnosed DM type 2 and normal values of body weight have only a slight and statistically non-significant increase in the absolute number of CD4+T- and CD8+T-cells. The majority of patients with type 2 DM and obesity showed a statistically significant increase in the absolute number of natural killer cells (CD56+-cells) in the PB. Conclusions. In female patients with DM type 2 and obesity, there is a more significant change in the composition of leukocytes (increased number of neutrophils and monocytes) and immunophenotype of blood lymphocytes (increasing the number of CD4+Т- and CD56+-cells) than in women with DM 2 type and a normal BMI, which indicates a more significant low-grade chronic inflammation in them and explains the cause of a more severe course of DM type 2 in obesity. The findings are consistent with the recent data where efficiency of some oral hypoglycemic drugs, such as metformin, is largely due to their anti-inflammatory action.
цукровий діабет 2-го типу, ожиріння, імунітет, лейкоцитарний склад крові, імунофенотип лімфоцитів.
сахарный диабет 2-го типа, ожирение, иммунитет, лейкоцитарный состав крови, иммунофенотип лимфоцитов.
type 2 diabetes mellitus, obesity, immunity, leukocyte composition of the blood, lymphocyte immunophenotype.
Статья опубликована на с. 13-19
Работа выполнена в рамках НИР «Изучение прогностического значения динамики клинико-иммунологических показателей у детей и подростков, больных сахарным диабетом 1-го типа, на ранних стадиях развития заболевания».
Введение
Материалы и методы
Результаты
Обсуждение
Выводы
1. Вміст, ультраструктура та функція моноцитів крові у хворих на цукровий діабет 2 типу і метаболічний синдром / В.В. Афанасьєва, К.П. Зак, І.М. Кондрацька, Т.А. Сєміонова // Ендокринологія. — 2009. — Т. 14, № 2. — С. 201-208.
2. Зак К.П. Иммунная интервенция в терапии сахарного диабета (аналитический обзор) / К.П. Зак, В.В. Попова // Диабет. Ожирение. Метаболический синдром. — 2015. — № 6(IV). — С. 31-44.
3. Зак К.П. Роль нейтрофильных лейкоцитов в патогенезе сахарного диабета 1-го типа у человека (аналитический обзор с включением собственных данных) / К.П. Зак // Міжнародний ендокринологічний журнал. — 2016. — № 2(74). — С. 130-139.
4. Иммунитет у больных сахарным диабетом 2 типа с сопутствующим метаболическим синдромом/ожирением. Сообщение 1. Лейкоцитарный состав крови, иммунофенотип лимфоцитов и ультраструктура нейтрофилов / К.П. Зак, Б.Н. Маньковский, И.Н. Кондрацкая [и др.] // Ендокринологія. — 2013. — Т. 18, № 1. — С. 27-36.
5. Иммунитет у больных сахарным диабетом 2 типа с сопутствующим метаболическим синдромом. Сообщение 2. Роль адипонектинов (интерлейкина‑6, фактора некроза опухолей альфа, лептина и адипонектина) / К.П. Зак, Б.Н. Маньковский, И.Н. Кондрацкая [и др.] // Ендокринологія. — 2013. — Т. 18, № 2. — С. 26-32.
6. Сахарный диабет. Иммунитет. Цитокины / К.П. Зак, М.Д. Тронько, В.В. Попова, А.К. Бутенко. — К.: Книга-плюс, 2015. — 488 с.
7. Уровень циркулирующего лептина в крови у больных с метаболическим синдромом и сахарным диабетом 2-го типа / И.Н. Кондрацкая, К.П. Зак, Б.Н. Маньковский [и др.] // Український кардіологічний журнал. — 2009. — № 2. — С. 30-33.
8. Abdominal obesity in type 1 and type 2 diabetes patients / R. Lichiardopol, L.D. Popescu, I. Ionescu [et al.] // Diabetologia. — 2008. — Vol. 51, Suppl. 1. — P. S335.
9. Adipokines and risk of type 2 diabetes in older men / S.G. Wannamethee, G.D.O. Lowe, A. Rumbley [et al.] // Diabetes Care. — 2007. — Vol. 30, № 5. — P. 1200–1205.
10. Alterations in peripheral blood lymphocyte cytokine expression in obesity / R.W. O’Rourke, T. Kay, E.A. Lyle [et al.] // Clin. Exp. Immunol. — 2006. — Vol. 146, № 1. — P. 39-46.
11. Altered natural killer (NK) cell frequency and phenotype in Latent Autoimmune Diabetes in Adults (LADA) prior to insulin deficiency / C. Åkesson, K. Uvebrant, C. Oderup [et al.] // Clin. Experim. Immunol. — 2010. — Vol. 161, № 1. — P. 48-56.
12. Chang F.Y. Decreased cell-mediated immunity in patients with non-insulin-dependent diabetes mellitus / F.Y. Chang, M.F. Shaio // Diabetes Res. Clin. Pract. — 1995. — Vol. 28, № 2. — P. 137-146.
13. Dinarello C.A. Role of IL‑1beta in type 2 diabetes / C.A. Dinarello, M.Y. Donath, T. Mandrup-Poulsen // Curr. Opin. Endocrinol. Diabetes Obes. — 2010. — Vol. 17, № 4. — P. 314-321.
14. Do women exhibit greater differences in established and novel risk factors between diabetes and non-diabetes than men? The British Regional Heart Study and British Women’s Heart Health Study / S.G. Wannamethee, O. Papacosta, D.A. Lawlor [et al.] // Diabetologia. — 2012. — Vol. 55, № 1. — P. 80-87.
15. Donath M.Y. Multiple benefits of targeting inflammation in the treatment of type 2 diabetes / M.Y. Donath // Diabetologia. — 2016. — Vol. 59, № 4. — P. 679-682.
16. Donath M.Y. Targeting inflammation in the treatment of type 2 diabetes: time to start / M.Y. Donath // Nat. Rev. Drug Discov. — 2014. — Vol. 13. — P. 465-476.
17. Fernández-Real J.M. Innate immunity, insulin resistance and type 2 diabetes / J.M. Fernández-Real, J.C. Pickup // Diabetologia. — 2012. — Vol. 55, № 2. — P. 273-278.
18. Ford E.S. Leukocyte count, erythrocyte sedimentation rate, and diabetes incidence in a national samples of US adults / E.S. Ford // Am. J. Epidemiol. — 2002. — Vol. 155, № 1. — P. 57-64.
19. Harwood H.J. The adipocyte as an endocrine organ in the regulation of metabolic homeostasis / H.J. Harwood // Neuropharmacology. — 2012. — Vol. 63, № 1. — P. 57-75.
20. Inflammation in obesity and diabetes: islet dysfunction and therapeutic opportunity / M.Y. Donath, É. Dalmas, N.S. Sauter, M. Böni-Schnetzler // Cell. Metab. — 2013. — Vol. 17, № 6. — P. 860-872.
21. Kolb H. An immune origin of type 2 diabetes? / H. Kolb, T. Mandrup-Poulsen // Diabetologia. — 2005. — Vol. 48, № 6. — P. 1038-1050.
22. Kondratska I. Plasma levels of leptin and adiponectin in patients with type 2 diabetes mellitus (T2DM) with and without metabolic syndrome (MS) / I. Kondratska, K. Zak, B. Mankovsky // J. Diabetes. — 2009. — Vol. 1, Suppl. 1. — A‑172.
23. Leptin independently predicts diabetes in Swedish men / M. Lilja, O. Rolandsson, M. Norberg [et al.] // Diabetologia. — 2010. — Vol. 53, Suppl. 1. — A‑394.
24. Marchetti P. Islet inflammation in type 2 diabetes / P. Marchetti // Diabetologia. — 2016. — Vol. 59, № 4. — P. 668-672.
25. Morbidly obese human subjects have increased peripheral blood CD4+ T cells with skewing toward a Treg- and Th2-dominated phenotype / K. Van der Weerd, W.A. Dik, B. Schrijver [et al.] // Diabetes. — 2012. — Vol. 61, № 2. — P. 401-408.
26. Natural killer cells from children with type 1 diabetes have defects in NKG2D-dependent function and signaling / H. Qin, I.-F. Lee, C. Panagiotopoulos [et al.] // Diabetes. — 2011. — Vol. 60, № 3. — P. 857-866.
27. Obesity and immune cell counts in women / J. Womack, P.C. Tien, J. Feldman [et al.] // Metabolism. — 2007. — Vol. 56, № 7. — P. 998-1004.
28. Obesity is associated with poorer clinical outcomes following insulin initiation for patients with type 2 diabetes / S. Kumar, B. Wilson, L. Watson, J. Alsop // Diabetologia. — 2009. — Vol. 52, Suppl. 1.
29. Pro-atherogenic alterations in T-lymphocyte subpopulations related to acute hyperglycaemia in type 2 diabetic patients / M. Dworacka, H. Winiarska, M. Borowska [et al.] // Circ. J. — 2007. — Vol. 71, № 6. — P. 962-967.
30. The ghrelin O-acyltransferase-ghrelin system reduces TNF-α-induced apoptosis and autophagy in human visceral adipocytes / A. Rodríguez, J. Gómez-Ambrosi, V. Catalán [et al.] // Diabetologia. — 2012. — Vol. 55, № 11. — P. 3038-3050.
31. The implication of obesity and central fat on markers of chronic inflammation: The ATTICA study / D.B. Panagiotakos, C. Pitsavos, M. Yannakoulia [et al.] // Atherosclerosis. — 2005. — Vol. 183, № 2. — P. 308-315.
32. Turer A.T. Adiponectin: mechanistic insights and clinical implications / A.T. Turer, P.E. Scherer // Diabetologia. — 2012. — Vol. 55, № 9. — P. 2319-2326.

/15.jpg)
/16.jpg)
/17.jpg)