Резюме
Теплова еритема (Erythema ab igne) — це локалізоване шкірне захворювання, що проявляється ретикулярною гіперпігментацією, темною еритемою, епідермальною атрофією та телеангіектазіями. Її виникнення викликано повторюваним і тривалим впливом помірного тепла або інфрачервоного випромінювання, якого недостатньо для отримання опіків. На сьогодні теплова еритема найчастіше спостерігається після багаторазового використання грілок, інфрачервоних ламп та обігрівачів. Останнім часом збільшилася кількість теплових уражень шкіри в молодих людей, які під час роботи тримають ноутбук на стегнах і колінах. Для ревматологів дана патологія може становити клінічний інтерес, оскільки шкірні зміни можуть нагадувати ураження шкіри при системних захворюваннях сполучної тканини. Поданий опис клінічного випадку пізньої діагностики теплової еритеми в молодої жінки внаслідок роботи з ноутбуком, що призвело до неправильного лікування і великої кількості непотрібних лабораторних та інструментальних досліджень. Пізня діагностика обумовлена недостатньою поінформованістю лікарів про дану патологію, що може призводити, як в описаній нами ситуації, до неправильного лікування і великої кількості непотрібних лабораторних та інструментальних досліджень.
Тепловая эритема (Erythema ab igne) — это локализованное кожное заболевание, проявляющееся ретикулярной гиперпигментацией, темной эритемой, эпидермальной атрофией и телеангиэктазиями. Она вызвана повторяющимся и длительным воздействием умеренного тепла или инфракрасного излучения, которого недостаточно для получения ожогов. В наши дни тепловая эритема чаще всего наблюдается после многократного использования грелок, инфракрасных ламп и обогревателей. В последнее время увеличилось число тепловых поражений кожи у молодых людей, которые во время работы держат ноутбук на бедрах и коленях. Для ревматологов данная патология может представлять клинический интерес, поскольку кожные изменения могут напоминать поражения кожи при системных заболеваниях соединительной ткани. Представлено описание клинического случая поздней диагностики тепловой эритемы у молодой женщины вследствие работы с ноутбуком. Поздняя диагностика обусловлена недостаточной информированностью врачей о данной патологии, что может приводить, как в описанной нами ситуации, к неправильному лечению и большому количеству ненужных лабораторных и инструментальных исследований.
Erythema ab igne is a localized skin condition involving the reticular hyperpigmentation, epidermal atrophy, and telangiectasias. It is caused by a repetitive and prolonged exposure to a moderate heat or infrared radiation, insufficient for producing burns. At the moment, erythema ab igne is most commonly observed after a repeated use of hot water bottles, infrared lamps, heating pads and heaters. The number of thermal skin lesions is on the increase in young people who, while working, keep the laptop on their hips and knees. For rheumatologists, this pathology may be of clinical interest, since skin alterations may resemble skin lesions attending systemic diseases of the connective tissue. This study presents a case of late diagnosed heat erythema in a young woman due to the laptop use, which resulted in an improper treatment and a large number of unnecessary laboratory and instrumental studies. Late diagnosis is caused by the lack of doctors’ awareness of this pathology, which may lead, as in the described case, to an improper treatment and a large number of unnecessary laboratory and instrumental studies.
Тепловая эритема (инфракрасная эритема, ТЭ, Erythema ab igne, EAI) — это ретикулярный эритематозный пигментный дерматоз, возникающий в результате многократного воздействия умеренного тепла или инфракрасного излучения. При этом интенсивность инфракрасного излучения, ответственного за это событие, недостаточна для возникновения ожогов. ТЭ также известна как синдром обожженной кожи и «огненные пятна» и представляет собой локализованное кожное заболевание, проявляющееся ретикулярной гиперпигментацией, темной эритемой, эпидермальной атрофией и телеангиэктазиями [1].
В свое время данное заболевание было распространено среди людей, которые подвергались воздействию открытого огня или печей, чаще профессиональному воздействию источников тепла (у литейщиков, пекарей), а также при использовании бутылок с горячей водой, грелок, электрогрелок [2], электропростыней и/или одеял, автомобильных сидений с подогревом [3, 4]. ТЭ обусловлена хроническим многократным воздействием умеренно повышенной температуры от внешнего источника тепла. Воздействие, которое не является продолжительным, приводит к кожной гипертермии в диапазоне 43–47 °С, что, в свою очередь, влечет за собой гистопатологические изменения; аналогичные изменения наблюдаются при солнечном повреждении кожи. Хотя патогенетические механизмы ТЭ недостаточно изучены, некоторые исследования показали, что умеренно повышенная температура действует синергически с ультрафиолетовым излучением, вызывая денатурацию ДНК в клетках плоскоклеточного рака in vitro [5].
В последнее время эта патология приобрела актуальность среди пользователей ноутбуков, которые держат компьютеры на бедрах [6–8]. Некоторые ноутбуки способны генерировать значительное тепло, что может привести к ТЭ, когда они размещены на коленях в течение длительного времени [8]. Действительно, ноутбуки с мощными процессорами могут нагреваться до 50 °C и быть связаны с ожогами [7]. Расположение ноутбука на бедрах реализует прямое воздействие его нагревательных элементов, включающих центральный и графический процессор. Кроме того, окклюзия охлаждающего вентилятора бедрами может повысить температуру ноутбука, предотвращая свободный поток воздуха. В обзоре литературы R.R. Riahi и P.R. Cohen (2012) [7] представлено 15 случаев развития ТЭ, вызванной использованием ноутбука. В этих случаях 9 из 15 пациентов были женщинами (60 %), их средний возраст на момент постановки диагноза составлял 25 лет. Средний возраст мужчин, у которых развилась эритема, вызванная ноутбуком, — 6 из 15 пациентов (40 %) — на момент постановки диагноза составлял 20 лет. Продолжительность использования ноутбука варьировала от двух недель до двух лет.
ТЭ может возникать в любом месте, чаще асимметрично, и обычно не вызывает жалоб у пациента. Ранние изменения кожи проходят спонтанно через несколько недель или месяцев после удаления источника тепла с кожи. Тем не менее давние поражения могут быть связаны с постоянной гиперпигментацией.
И хотя ТЭ является клиническим диагнозом, гистологические данные могут существенно помочь в проведении дифференциальной диагностики, особенно в сложных и сомнительных ситуациях. Гистопатологические изменения неспецифичны [9] и включают эпидермальную атрофию, гиперкератоз и паракератоз, а также аспекты лихенификации. В дерме обнаруживаются обильные меланофаги и случайные изменения эластических волокон, сходные с актиническим эластозом. Имеет место также отложение меланина и гемосидерина и образование телеангиэктазий, а также периваскулярная инфильтрация полиморфно-ядерных клеток.
Для ревматологов данная патология может представлять клинический интерес, поскольку кожные изменения могут напоминать поражения кожи при системных заболеваниях соединительной ткани. В связи с этим приводим описание случая ТЭ у молодой пациентки, которая в течение года проходила разно–образные обследования для уточнения генеза кожных изменений.
Больная Н., 34 лет, обратилась с жалобами на наличие стойких изменений кожи в области левого бедра, левого коленного сустава. Других жалоб не предъявляла. Из анамнеза известно, что вышеуказанные изменения нарастали постепенно в течение года. Больная обращалась на прием к дерматологу, было рекомендовано местное применение мазей с глюкокортикоидами — без эффекта, затем пациентка была направлена к сосудистому хирургу для исключения сосудистой патологии. Были проведены неоднократные ультра–звуковые исследования сосудов нижних конечностей, допплерография. Патологических изменений не обнаружено. Тем не менее больной был назначен курс лечения пентоксифиллином в течение месяца — опять без какого-либо эффекта. В связи с отсутствием эффекта и стойкими изменениями кожи была направлена к ревматологу для исключения васкулита, склеродермии, дебюта системной красной волчанки. Ревматологом данные изменения кожи были интерпретированы как сетчатое ливедо, и больной был назначен тест на системные заболевания соединительной ткани.
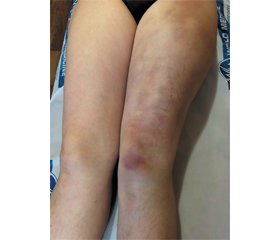
При осмотре: состояние удовлетворительное, сознание ясное. Активна. Умеренного питания: индекс массы тела 24,6 кг/м2. В области левого бедра отмечены очаги гиперпигментации багрово-синюшного цвета, с нечеткими контурами, безболезненные при пальпации, без изменения плотности кожи и подкожной клетчатки. Кожа бедер легко собирается в складку. Очаги гиперпигментации при надавливании незначительно бледнеют, потом сразу приобретают первоначальный цвет (рис. 1). Периферические лимфоузлы, доступные пальпации, не увеличены. Аускультация легких: над всей поверхностью перкуторно — ясный легочный звук, аускультативно — везикулярное дыхание, хрипы не выслушиваются. Частота дыхательных движений — 17 в 1 мин. Сердечные тоны звучные, деятельность ритмичная, короткий систолический шум на верхушке, в точке Боткина — Эрба. Артериальное давление на правой и левой руках — 110/80 мм рт.ст., пульс — 72 удара в минуту, удовлетворительных качеств, ритмичный. Язык влажный, чистый. Живот при пальпации мягкий, безболезненный. Печень, селезенка не увеличены. Физиологические оправления без особенностей. Отеков на нижних конечностях нет.
Проведено полное лабораторно-инструментальное обследование, включая наряду с клиническими обследованиями крови и мочи исследование антинуклеарных антител, антител к двухцепочечной ДНК, а также проведена биопсия кожи пораженного участка.
В лабораторных исследованиях выявлен анемический синдром, незначительное повышение СОЭ (табл. 1).
Проведение теста на аутоиммунные заболевания не выявило каких-либо отклонений. Криоглобулины не определялись. Клинический анализ мочи — без изменений. Обследование на гепатиты В и С — результат отрицательный. Рентгенография органов грудной клетки от 07.02.2019 г. — без патологии.
15.01.19 г. пациентке была проведена биопсия кожи передней поверхности левого бедра, для исследования был взят участок ткани размером 13 × 4 × 6 мм (рис. 2–4). Исследование проводилось врачом-патологоанатомом Харьковской областной клинической больницы. При исследовании биопсийного материала, окрашенного гематоксилином и эозином, наблюдали участки истончения (атрофии) эпидермиса кожи, явления гиперкератоза (ороговения поверхностных слоев плоскоэпителиальных клеток) с отшелушиванием (слущиванием) ороговевших клеток, явления паракератоза в эпидермисе (характеризуется сохранением ядер в роговом слое кожи), вакуольную дистрофию единичных кератиноцитов; в дерме — сглаженность дермальных сосочков, уплотнение коллагеновых волокон, интерстициальный отек (связанный с воспалением), расширение внутридермальных сосудов, периваскулярные воспалительные инфильтраты, содержащие скопления сегментоядерных лейкоцитов и мононуклеаров.
/56.jpg)
После проведения тщательного сбора анамнеза у данной пациентки было установлено, что в течение полугода она ежедневно работала дома, удерживая ноутбук на коленях, слева в данном устройстве находилась батарея аккумулятора, которая излучала тепло. Таким образом, левое бедро пациентки ежедневно в течение полугода подвергалось тепловому воздействию. Проанализировав данную информацию, сопоставив ее с визуальными изменениями, результатами дополнительных методов обследования и данными литературы, мы пришли к выводу, что в данной ситуации имеет место тепловая эритема — Erythema ab igne.
Анализируя данный клинический случай, необходимо акцентировать внимание на следующих моментах.
В современном обществе длительное воздействие тепла от ноутбуков [6, 10] или грелок [2] стало самой распространенной причиной возникновения тепловой эритемы и воспаления. Пациенты часто пропускают эти поражения кожи из-за их бессимптомного характера. Данных о частоте распространения в литературе не найдено, встречаются лишь описания отдельных случаев [7, 8, 11]. Тем более, для нас это стало ценным опытом, приобретенным в период диагностики и курации пациентки.
Другие состояния с сетчатым внешним видом, подобным ТЭ, включают сетчатое и древовидное ливедо (livedo reticularis, livedo racemosa), мраморную кожу (cutis marmorata) и врожденную телеангиэктатическую мраморную кожу (cutis marmorata telangiectatica congenita). Дифференциальные отличия представлены в табл. 2.
Кожные изменения изначально были неправильно интерпретированы, был проведен курс местного лечения мазями, содержащими глюкокортикоиды, и сосудистой терапии пентоксифиллином, что в данной ситуации было нецелесообразным и неэффективным. На последующих этапах кожные изменения также были неверно интерпретированы как проявления васкулита или аутоиммунного заболевания соединительной ткани, и пациентке была назначено большое количество дополнительных лабораторных исследований, которые отдалили время установления правильного диагноза.
ТЭ, являясь очень редкой для курации патологией, представляет наибольший интерес как для ревматологов, так и для врачей смежных специальностей (дерматологов, сосудистых хирургов, инфекционистов и других специалистов, сталкивающихся в своей практике с необходимостью интерпретации кожных изменений). Это связано, с одной стороны, с редкостью данной патологии, когда пациенты обращаются к дерматологам и сосудистым хирургам и получают неэффективную, как в данном случае, местную или сосудистую терапию. С другой стороны, только тщательный сбор анамнеза и установление наличия связи с воздействием источника тепла может помочь в постановке правильного диагноза. При раннем выявлении такой взаимосвязи и исключении теплового воздействия возможен быстрый регресс кожных изменений без какого-либо медикаментозного вмешательства, что и произошло с нашей пациенткой. Длительное воздействие источника тепла может повлечь за собой развитие необратимых изменений кожи. В литературе сообщалось о вторичном развитии кожных злокачественных новообразований, таких как плоскоклеточный рак и рак Меркеля, на пораженном участке [12, 13].
Наиболее важным методом лечения данной патологии является немедленное удаление источника теплового излучения. В большинстве случаев медикаментозное лечение обычно не требуется. При длительном воздействии с развитием стойкой гиперпигментации в литературе описан положительный эффект от применения третиноина и гидрохинона, а также 5-фторурацила [14]. В нашей ситуации удаление источника тепла привело к обратному развитию кожных изменений в течение двух месяцев с полным исчезновением всех симптомов.
Данный клинический случай иллюстрирует важность своевременного информирования и осведомленности специалистов о наличии такой редкой патологии для правильного подхода к лечебной тактике данных пациентов.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов и собственной финансовой заинтересованности при подготовке данной статьи.

/57.jpg)
/56.jpg)
/58.jpg)